「先生、うちの患者さん、eGFR 55の人がゴロゴロいるんですが、全員にCKDって言わないといけないんでしょうか…」
内科クリニックの受付で、こんな医療事務スタッフの声を聞いたことはありませんか。
70代の患者さんのeGFRが60を切るたびに「慢性腎臓病(CKD)です」と伝えるべきか。それとも「年齢相応ですよ」と安心させるべきか。多くのかかりつけ医が、この判断に日々悩んでいるのではないでしょうか。
国際的にも、CKD診断の「eGFR 60未満」という固定閾値をめぐって、激しい論争が続いています。「高齢者は45未満に引き下げるべきだ」という年齢調整派と、「60のままでいい」という固定維持派の対立です。
2026年1月、この論争に「第三の道」を示す大規模研究が、腎臓病学のトップジャーナルKidney International誌に掲載されました。
その発想は、驚くほどシンプルです。
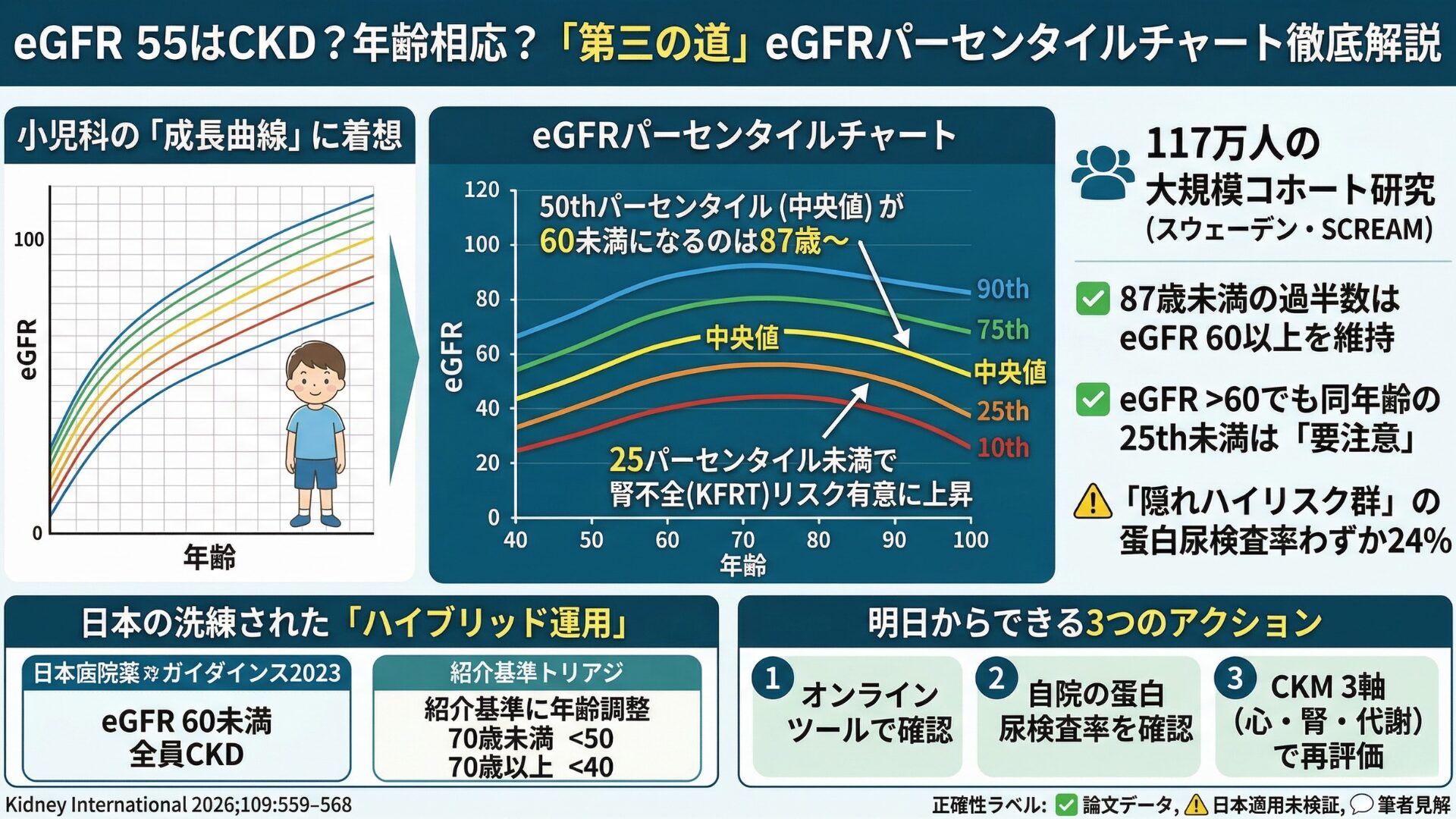
「小児科の成長曲線のように、eGFRにもパーセンタイルチャートを作ろう」。
今回のお茶のお供は、この論文の徹底解説です。
① 論文の全体像 ― 117万人×690万回のeGFR「成長曲線」
研究デザイン
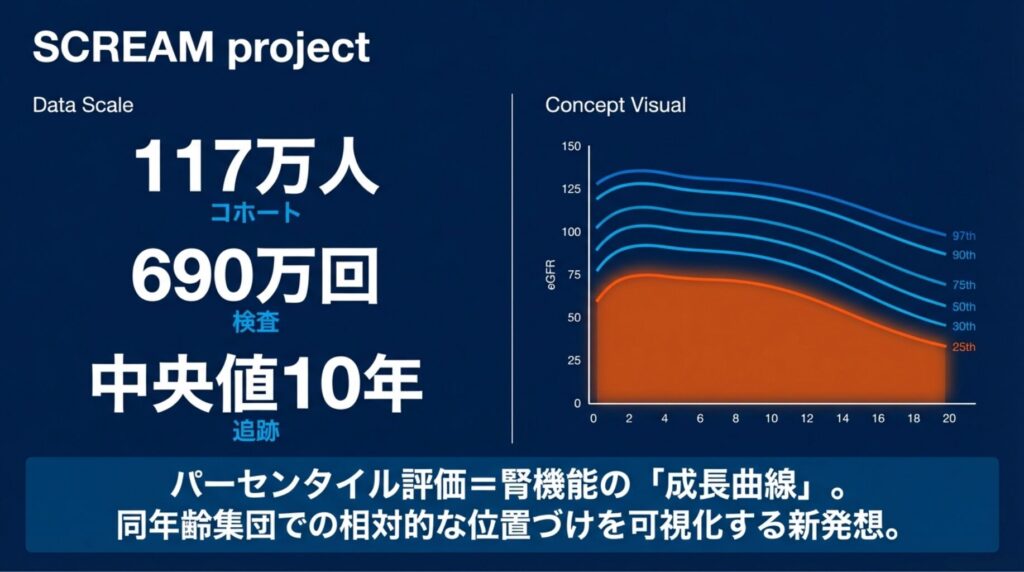
この研究は、スウェーデン・ストックホルム地域のSCREAM(Stockholm CREAtinine Measurements)プロジェクトのデータを用いた大規模コホート研究です(✅ Yang Y, et al. Kidney Int. 2026;109:559-568)。
|
項目 |
数値 |
|---|---|
|
対象者数 |
1,179,501人(地域の40〜100歳の80%をカバー) |
|
eGFR測定回数 |
6,914,993回(年次測定の中央値を使用) |
|
観察期間 |
2006〜2021年(中央値10年) |
|
アウトカム |
透析・移植を要する腎不全(KFRT)2,651件、全死亡223,875件 |
|
eGFR推算式 |
CKD-EPI 2009式(主解析)+3つの検証式 |
パーセンタイルチャートとは
お子さんをお持ちの先生なら、母子手帳の「成長曲線」をご存知でしょう。身長や体重が同年齢の子どもの中で何パーセンタイルに位置するかを示すあのグラフです。
Yang論文の著者ら自身がこう述べています:
「私たちは小児科で用いられている成長曲線や体重チャートに着想を得ました。これらのチャートは、肥満や発育不全のリスクがある子どもを臨床医が直感的に把握する助けになっています」
この発想をeGFRに応用したのが本研究です。同年齢・同性の集団の中で、あなたの患者のeGFRが10パーセンタイル、25パーセンタイル、50パーセンタイル(中央値)、75パーセンタイル、90パーセンタイルのどこに位置するかを一目で把握できるチャートを、117万人のデータから構築しました。
核心データ:eGFR中央値が60を下回るのは87〜88歳
チャートが示した最も重要なデータは、eGFRの中央値(50パーセンタイル)の推移です。
|
年齢 |
男性eGFR中央値 |
女性eGFR中央値 |
|---|---|---|
|
40歳 |
104 |
106 |
|
60歳 |
約90 |
約90 |
|
70歳 |
約80 |
約80 |
|
80歳 |
約65 |
約68 |
|
87歳 |
60を下回る |
60以上 |
|
88歳 |
60未満 |
60を下回る |
|
100歳 |
45 |
50 |
✅ つまり、87歳未満の成人の過半数は、eGFRが60以上を維持しているのです。「高齢者の大半がeGFR 60未満でCKDになってしまう」というイメージは、少なくとも中央値レベルでは正確ではありません。
② 5つの決定的ファクト
この論文の価値は、パーセンタイルチャートを作っただけではありません。チャート上の位置がその後のアウトカムと直結することを、10年間の追跡データで実証した点にあります。
ファクト1:25パーセンタイル未満でKFRTリスクが有意に上昇
同年齢・同性の中央値(47.5〜52.5パーセンタイル)を基準として、eGFRが25パーセンタイルを下回ると、透析・移植を要する腎不全(KFRT)のリスクが統計的に有意に上昇しました(✅)。
ここが重要です。eGFRが60以上の「正常範囲」であっても、同年齢の25パーセンタイルを下回っていればリスクは上がるのです。
例えば、55歳男性のeGFR 68。現行の基準では「eGFR 60以上なので正常」ですが、55歳男性の中央値は約95です。eGFR 68は25パーセンタイル付近かそれ以下に位置する可能性があり、「正常だけど要注意」という新しい臨床カテゴリーが浮かび上がります。
ファクト2:87歳未満の過半数はeGFR 60以上を維持
前述の通りです。年齢調整派が主張する「高齢者のeGFR 60未満は過剰診断」という論点は、中央値データからも一定の支持を得ています。ただし本研究は、そこで議論を止めずに「パーセンタイルの位置」というより精緻なリスク層別化に踏み込んでいます(✅)。
ファクト3:死亡リスクはU字型
興味深いことに、死亡リスクはeGFRが低い側だけでなく、高い側(75パーセンタイル以上)でも上昇していました(✅)。
💭 これは筆者の推察ですが、eGFRが同年齢で異常に高い場合、フレイルやサルコペニア(筋肉量の低下)による「見かけ上のeGFR高値」を反映している可能性があります。クレアチニンは筋肉由来の代謝産物であるため、筋肉量が極端に少ない患者ではeGFRが見かけ上高く算出されるのです。論文もこの可能性に言及しています。
ファクト4:eGFR 60以上の「隠れハイリスク群」42万人の蛋白尿検査率はわずか24%
✅ 本研究で最もアクショナブル(行動に直結する)な発見がこれです。
eGFR 60以上でありながら25パーセンタイル未満に位置する421,547人のうち、前後1年以内に蛋白尿検査を受けていたのはわずか24%でした。
現行の診断基準では「eGFR 60以上=CKDではない」とされるため、追加検査の動機が働きにくいのです。しかしこの層には、蛋白尿陽性であればCKDと診断され、早期介入の対象となるべき患者が含まれています。
ファクト5:蛋白尿で調整してもリスクは残存
✅ 蛋白尿検査を受けたサブコホートにおいて、アルブミン尿で統計調整を行ってもなお、25パーセンタイル未満のKFRTリスクは有意に残存しました。
つまり、パーセンタイルの低値は蛋白尿だけでは説明できない独立したリスク因子であることが示唆されています。
③ 年齢調整eGFR論争の「第三の道」
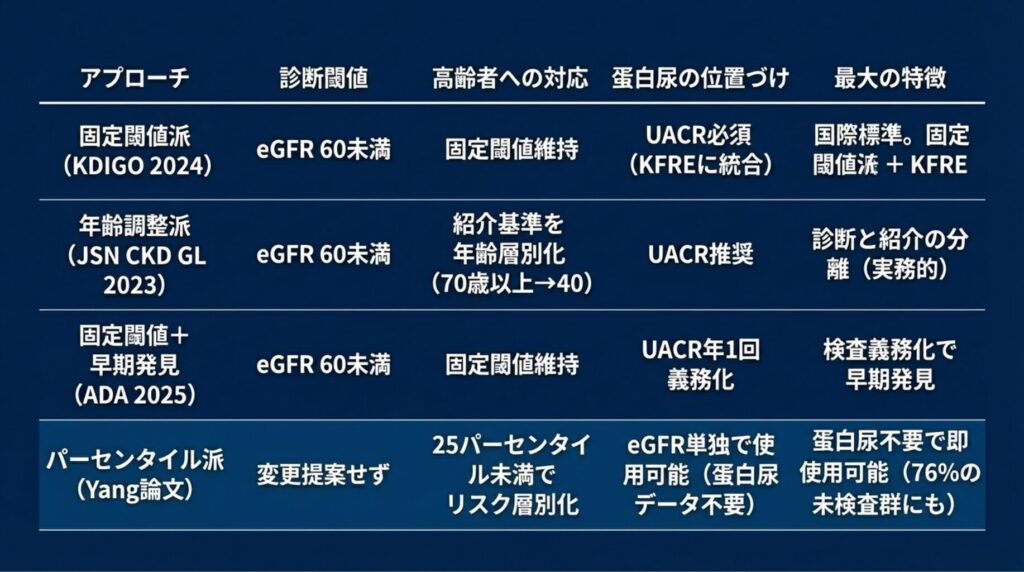
「固定」vs「年齢調整」vs「パーセンタイル」
2025年10月、Clinical Kidney Journal誌に発表されたPro/Con Debate論文(Delanaye P, Vart P, Floege J, Zoccali C. CKJ 2025;18:sfaf328)は、この論争の最前線を鮮やかに描き出しました。
|
アプローチ |
主張 |
限界 |
|---|---|---|
|
固定閾値派(KDIGO) |
eGFR 60未満は全員CKD |
高齢者の過剰診断リスク |
|
年齢調整派(Delanaye) |
65歳以上は45未満でCKD |
心血管リスクを見逃す可能性 |
|
パーセンタイル(Yang) |
同年齢の25パーセンタイル未満をリスク群とする |
日本人データで未検証 |
CKJ Debate論文のモデレーター(Floege & Zoccali)は、eGFRの数値論争を超えてKidney Failure Risk Equation(KFRE)による個別化リスク評価への移行を提言しました。KFREは年齢・性別・eGFR・UACRの4変数で腎不全リスクを予測する計算式です。
💭 筆者が注目するのは、Yang論文のパーセンタイルアプローチとKFREの決定的な実用上の差です。KFREは蛋白尿(UACR)データが必要ですが、パーセンタイルチャートはeGFR・年齢・性別の3変数だけで使える。つまり、蛋白尿検査を受けていない患者(前述の76%)にも即座に適用可能です。この「スクリーニングツールとしてのハードルの低さ」が、パーセンタイルアプローチの最大の革新だと考えます。
④ 日本の臨床は既に「世界の先」を行っている
国際的な年齢調整論争の文脈で見ると、実は日本の臨床ガイドラインは極めて洗練された「ハイブリッド運用」を既に実装しています。
診断とトリアージの分離
日本腎臓学会の「CKD診療ガイドライン2023」では、CKDの診断定義は国際基準どおり「eGFR 60未満」を維持しています(✅)。
しかし、かかりつけ医から腎臓専門医への紹介基準(トリアージ)には年齢層別化が導入されています:
|
年齢 |
蛋白尿(-)〜軽度の場合の紹介基準 |
|---|---|
|
70歳未満 |
eGFR 50未満 |
|
70歳以上 |
eGFR 40未満 |
✅ これは、「診断名としてのCKDはつけるが、不必要な専門医紹介は避ける」という極めて現実的な解決策です。国際社会が現在議論している「高齢者の過剰診断と専門医リソースの逼迫」を、診断基準の変更というハードルを越えることなく、運用ルールの側で解決しています。
日本人の年齢別eGFR ― 76万人のデータが語る実態
では、日本人のeGFRは年齢とともにどう推移するのでしょうか。協会けんぽ(全国健康保険協会)東京支部の約76万人の健診データ(今井圓裕ら、2015年)が、35〜74歳の年齢別平均値を示しています(✅)。
|
年齢 |
男女計平均eGFR |
男性 |
女性 |
|---|---|---|---|
|
35〜39歳 |
86.4 |
85.7 |
88.0 |
|
40〜44歳 |
83.0 |
82.5 |
84.1 |
|
50〜54歳 |
77.4 |
77.2 |
77.6 |
|
60〜64歳 |
73.2 |
72.7 |
74.6 |
|
70〜74歳 |
67.8 |
67.2 |
69.6 |
✅ 日本人のeGFR年間低下率は約-0.5 mL/min/1.73m²/年と算出されています。70代前半で平均値が60台後半ということは、25パーセンタイル以下は50台に食い込んでいることになります。
Yang論文のストックホルムデータと比較すると、傾向は類似していますが、後述する推算式の差異を考慮する必要があります。
⚠️ JSN推算式とCKD-EPI 2009式の乖離:+7.3 mL/minの壁
Yang論文のパーセンタイルチャートはCKD-EPI 2009式で算出されています。一方、日本ではJSN eGFR推算式(日本人係数を使用)が標準です。
⚠️ 同じクレアチニン値で計算すると、CKD-EPI 2009式はJSN式よりも中央値で約7.3 mL/min/1.73m²高く算出されます。 この系統的な過大評価は、日本人の筋肉量や体格の差を反映しており、CKD-EPI式に日本人係数「0.813」を乗じることで補正されます。
これは何を意味するか。ストックホルムのパーセンタイルチャートで「50パーセンタイル」と表示された値は、日本の臨床で使っているJSN式の値に換算すると、おおよそ7 mL/min低い値に相当するのです。ストックホルムのオンラインツールを日本人に直接適用すると、リスクを過小評価する可能性があります。
💭 日本版パーセンタイルチャートの構築は可能か
幸いなことに、日本にはこの課題を解決するデータ基盤が既に存在します。
NDB(National Database)は数億件規模のレセプト・健診データを保有しており、日本人全体のeGFR分布を性別・年齢別に極めて高い精度で算出可能です。また、日本腎臓学会が運営するJ-CKD-DBは、全国の多施設から抽出されたリアルワールドデータを蓄積しており、2026年時点でもSGLT2阻害薬の解析やeGFRスロープの予後予測研究に活用されています(✅)。
💭 電子カルテベンダー(富士通、NEC等)のシステムにパーセンタイル表示を自動搭載することは技術的に容易です。学会側が「日本版パーセンタイル参照テーブル」をAPI経由で提供すれば、個別のシステム改修を最小限に抑えた実装が可能になるでしょう。
⑤ SGLT2阻害薬との接続 ― CKMトライアングルの視点
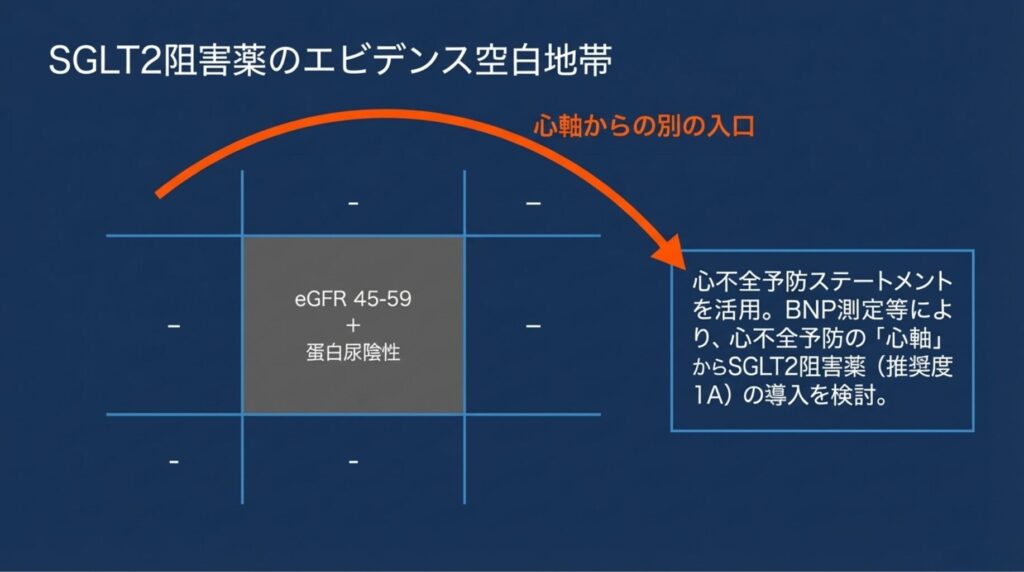
パーセンタイルが低い層、特に「eGFR 45-59で蛋白尿陰性の高齢者」に対して、SGLT2阻害薬は使えるのか。この疑問は、臨床的にも診療報酬的にも極めて重要です。
エビデンスの空白と「裏口」
SGLT2阻害薬の主要な腎アウトカム試験の組み入れ基準を正確に整理すると、以下のようになります。
|
試験 |
eGFR範囲 |
UACR条件 |
|---|---|---|
|
EMPA-KIDNEY |
20〜45 |
制限なし(蛋白尿なし含む) ✅ |
|
EMPA-KIDNEY |
45〜90 |
≧200 mg/g が必須 |
|
DAPA-CKD |
25〜75 |
≧200 mg/g が必須(全員) |
|
CREDENCE |
30〜90 |
≧300 mg/g が必須(全員) |
✅ つまり、「eGFR 45-59+蛋白尿陰性」の層は、いずれの主要試験にも含まれていないのです。ここが最大のエビデンス空白地帯です。
ただし、eGFR 20-45の範囲ではEMPA-KIDNEYが蛋白尿の有無を問わず組み入れており、正常アルブミン尿(UACR 30未満)の参加者は1,328名(全体の20.1%)でした(✅)。この層でもeGFRスロープの改善傾向が示唆されていますが、サンプルサイズの制約から信頼区間は広めです。
CKM心軸からの「別の入口」
💭 ここからは筆者の見解です。
「腎臓のエビデンスがない」からといって、この層へのSGLT2阻害薬が全く無根拠というわけではありません。心不全予防に関する学会ステートメント(本ブログ記事⑦で解説)やKDIGO 2024ガイドラインにおいても、エンパグリフロジンのエビデンスが引用されています。
これはまさにCKMトライアングル(心・腎・代謝)の軸をまたぐ治療戦略です。腎軸のエビデンスが限定的な場合でも、心軸(心不全予防)からのアプローチで恩恵を受けられる可能性があります。これは記事⑩で解説したリレー型運用の「軸の切り替え」と同じ発想です。
⑥ 2026年度診療報酬改定との接点 ― 「検査できない」パラドックス
UACRの保険適用は糖尿病患者に限定されている
Yang論文の最大のメッセージは「eGFR 60以上でもパーセンタイル低値なら蛋白尿検査を」でした。しかし日本で「蛋白尿検査」の精度を上げようとすると、制度的な壁に直面します。
✅ 特定健診では尿蛋白の定性検査(ディップスティック法)は必須項目であり、一次スクリーニングの実施率は高い。しかし、CKDの初期段階である微量アルブミン尿を検出するためのUACR(尿中アルブミン・クレアチニン比)の保険算定は、糖尿病または糖尿病性早期腎症の患者に限定されています(3ヶ月に1回以内)。
|
検査 |
保険適用 |
課題 |
|---|---|---|
|
尿蛋白定性(ディップスティック) |
全員OK |
微量アルブミン尿を見逃す |
|
UACR(尿中アルブミン定量) |
糖尿病患者のみ |
非糖尿病CKDには使えない |
|
尿蛋白定量(UPCR) |
CKD全般OK |
アルブミン尿ほど早期変化に敏感でない |
✅ つまり、「検査してCKDを見つけたいのに、CKDと診断される前の段階では精密検査の保険が通らない」というパラドックスが存在するのです。Yang論文が示した「パーセンタイル低値→蛋白尿検査→早期介入」という理想的なフローは、日本の現行制度ではUACRの部分がボトルネックになります。
現行の算定要件とeGFR閾値
2026年度(令和8年度)の診療報酬改定では、CKDの重症化予防がさらに強化されました。CKD重症化予防管理料の算定や、生活習慣病管理料の枠内でのCKD管理においては、eGFRの数値がトリガーとなっています(✅)。
中医協の答申では、UACR適用拡大が議論に含まれたものの、2026年度改定の段階では非糖尿病患者への全面解禁には至っていません(⚠️ 今後の疑義解釈や次回改定で動く可能性あり)。
💭 将来のシナリオ:閾値変更より「パーセンタイル×UACR解禁」のセットが先に来る
年齢調整閾値(65歳以上は45未満)の公式採用は、CKDの定義そのものを変える「大手術」であり、国際的な合意形成なしには実現しにくいでしょう。
一方、Yang論文が提案するパーセンタイルチャートは、既存の診断基準を一切変更せずに、eGFRの自動レポートに「あなたは同年齢の何パーセンタイルです」と付記するだけで導入可能です。
💭 筆者が最も現実的だと考えるシナリオは: 1. 特定健診のeGFR結果にパーセンタイル表示を追加(技術的には容易) 2. パーセンタイル低値(25th未満)をトリガーにUAC
検査を保険適用に拡大 3. UACR陽性が判明すればCKDとして管理料の算定対象に 4. 将来的には、パーセンタイル基準を算定要件に組み込む
この「パーセンタイル+UACR解禁」のセットが実現すれば、Yang論文が描いた「プレCKD段階での早期捕捉」が日本でも可能になります。
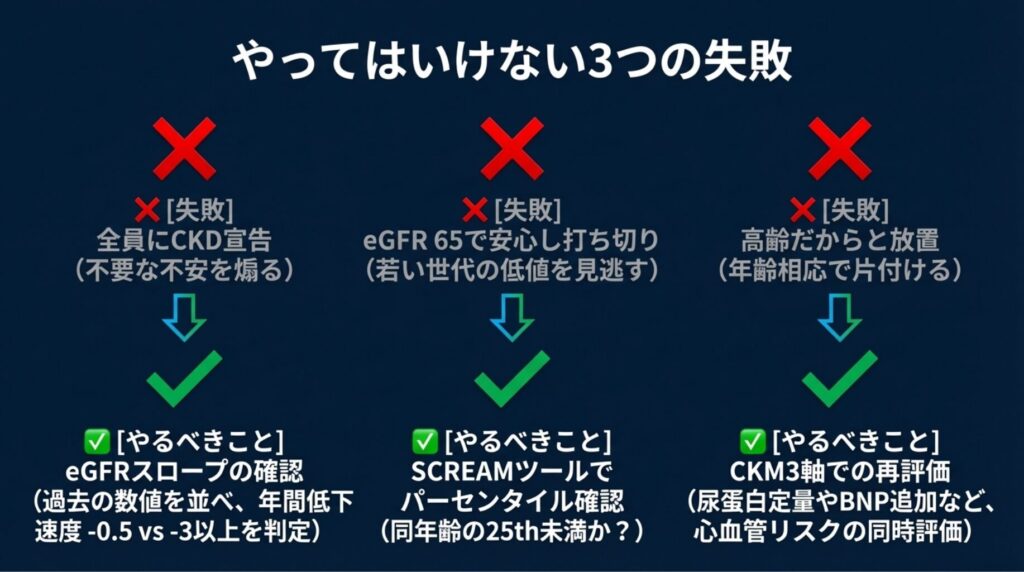
⑦ やってはいけない3つの失敗
失敗1:eGFR 60未満を見たら全員に「透析になるかもしれません」と言う
✅ 本論文のデータが示す通り、87歳未満の過半数はeGFR 60以上を維持しています。また、eGFR 45-59で蛋白尿陰性の高齢者のKFRTリスクは極めて低いことが複数の研究で示されています。
やるべきこと:eGFRの絶対値だけでなく、同年齢でのパーセンタイル位置と蛋白尿の有無をセットで評価する。
失敗2:eGFR 65だから安心、とフォローアップを打ち切る
✅ Yang論文の最大の発見は、eGFR 60以上であっても25パーセンタイル未満であればKFRTリスクが上昇するという点です。42万人以上がこの「隠れハイリスク群」に該当し、そのうち蛋白尿検査を受けたのはわずか24%です。
やるべきこと:eGFR 60以上でも同年齢の25パーセンタイルを下回る場合は、蛋白尿検査(最低でも尿蛋白定性、可能であればUACR)を実施する。
失敗3:高齢だからeGFR低下は当然、と一切の介入を放棄する
💭 「年齢相応だから治療は不要」という判断は、心血管リスクの管理を含めた包括的ケアの放棄につながりかねません。日本のガイドラインが「診断はつけるが紹介基準は緩める」というハイブリッド運用を採用しているのは、この失敗を防ぐためです。
やるべきこと:CKDの診断ラベル自体は維持しつつ、eGFRスロープ(年間低下速度)を確認する。年間3 mL/min以上の低下が見られる場合は、年齢を問わず積極的な原因検索と介入を検討する。
⑧ 明日からできる3つのアクション
アクション1:オンラインツールを試してみる
Yang論文の著者らが公開しているeGFRパーセンタイル計算ツールが無料で利用可能です: https://scream.meb.ki.se/egfr-percentiles/
⚠️ ストックホルム集団のデータに基づいており、日本人への直接適用には注意が必要ですが、概算の参考値としては十分に有用です。
アクション2:蛋白尿検査率を自院で確認する
eGFR 60以上の患者のうち、過去1年以内に蛋白尿検査(尿蛋白定性でも可)を受けた割合を確認してみてください。特に糖尿病・高血圧を合併していない患者群の検査率が低い可能性があります。ストックホルムでは24%でした。あなたの診療所では何%でしょうか。
アクション3:CKM3軸(心・腎・代謝)で患者を再評価する
eGFRのパーセンタイル低値は、腎臓だけの問題ではありません。心血管リスク、代謝リスクと合わせたCKM(Cardiovascular-Kidney-Metabolic)の3軸で患者を再評価することが、真のリスク層別化につながります。
まとめ
|
ポイント |
内容 |
|---|---|
|
論文の核心 |
eGFRのパーセンタイルチャートは、固定閾値でも年齢調整でもない「第三の道」 |
|
最大の発見 |
eGFR 60以上でも25パーセンタイル未満ならKFRTリスク上昇 |
|
日本の強み |
紹介基準の年齢層別化という「ハイブリッド運用」は既に世界の先を行っている |
|
最大の課題 |
eGFR 60以上の「隠れハイリスク群」への蛋白尿検査率の低さ |
|
明日からの一歩 |
オンラインツールで自分の患者のパーセンタイルを確認してみよう |

🎧 耳で聴きたい方はこちら
理解を深めるために、音声でもお楽しみいただけます(約21分)