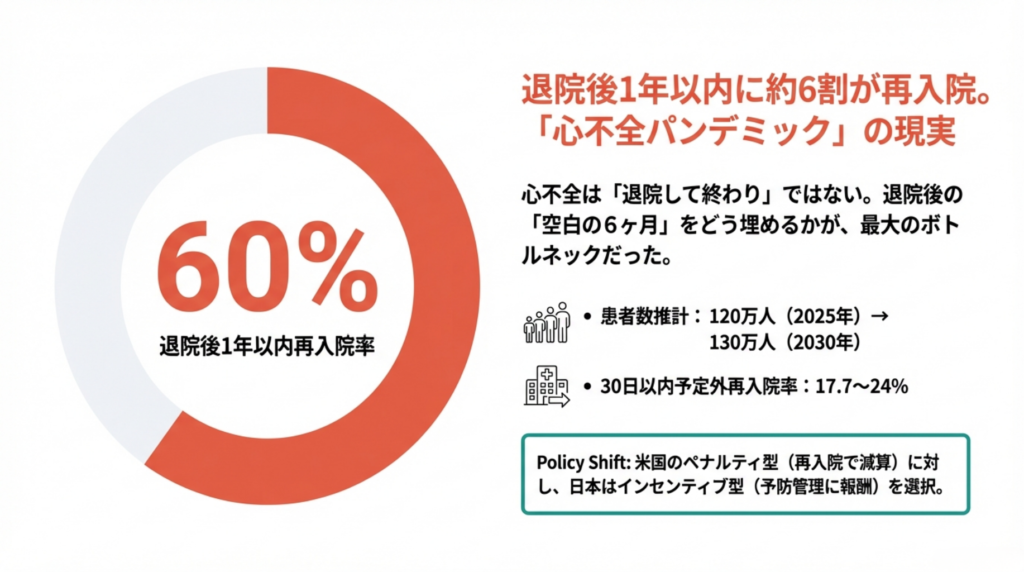
「退院後1年以内に、約6割が再入院する」
この数字を聞いて、驚かれる方は少ないかもしれません。心不全の現場にいれば、退院した患者さんが数ヶ月後にまた救急搬送されてくるのは、残念ながら日常の風景だからです。
しかし、2026年度診療報酬改定は、この「当たり前」を変えようとしています。
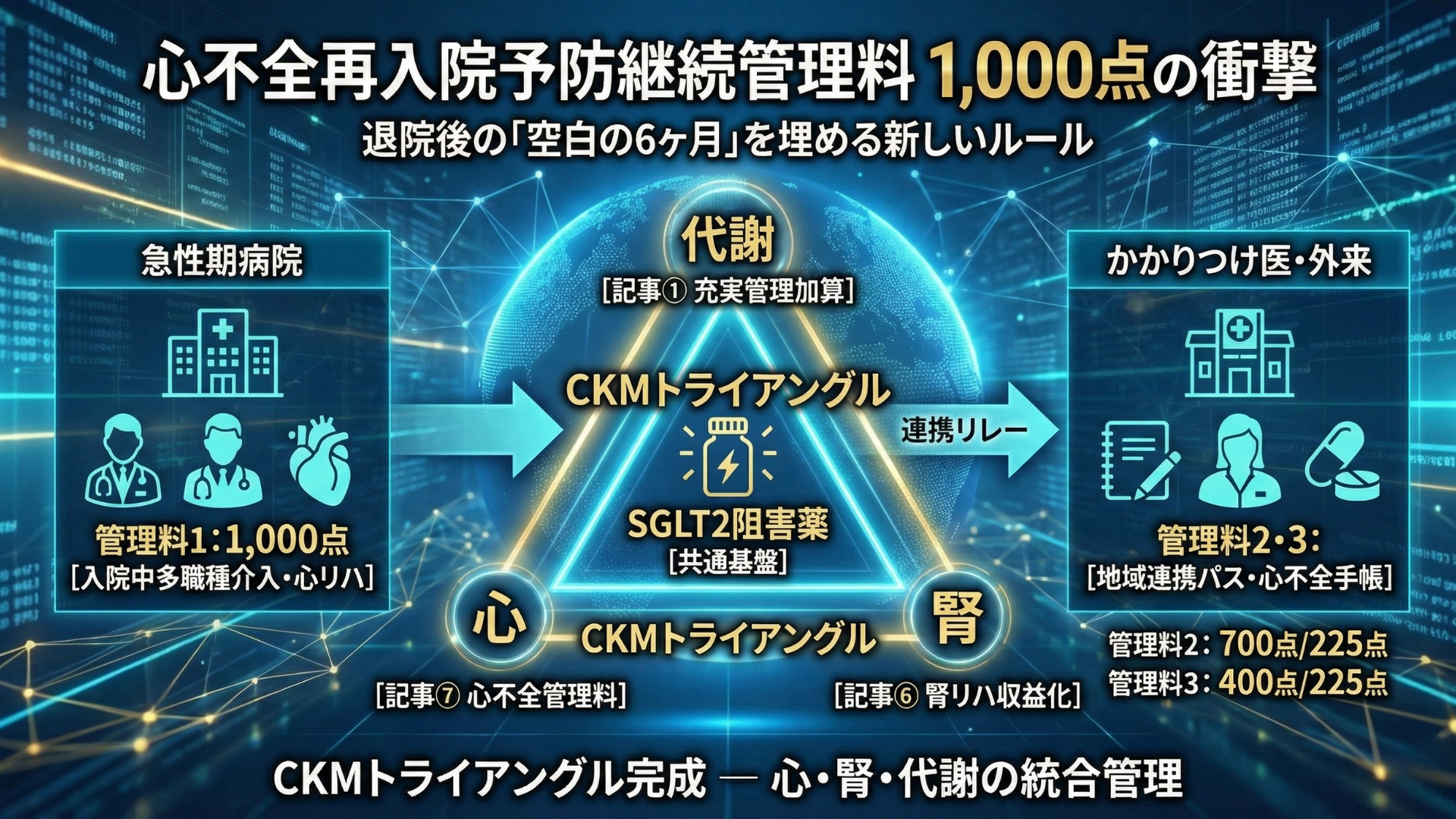
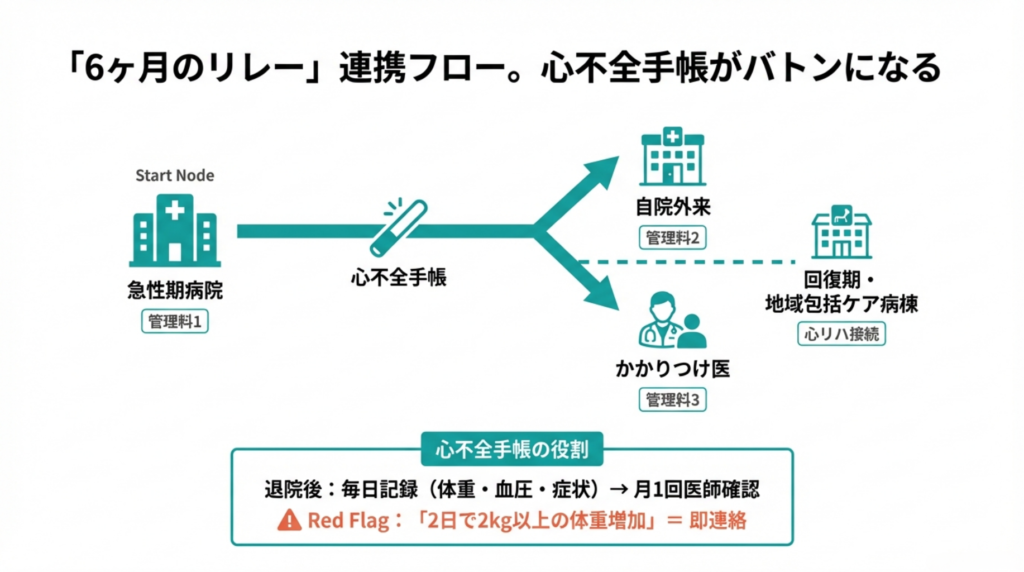
2026年2月13日の中医協答申で、心不全再入院予防継続管理料が新設されました。⚠️ 管理料1は1,000点。入院中の多職種介入から退院後の外来フォロー、そしてかかりつけ医での長期管理までを「一本の線」で繋ぐ、これまでにない設計です。
しかもこの管理料は、単独で存在するのではありません。シリーズでお伝えしてきた充実管理加算(記事①)、地域包括診療加算へのCKD追加、腎リハ収益化の3つの受け皿(記事⑥)と組み合わさることで、心・腎・代謝(CKM)を一体管理するフレームワークが、ようやく完成するのです。
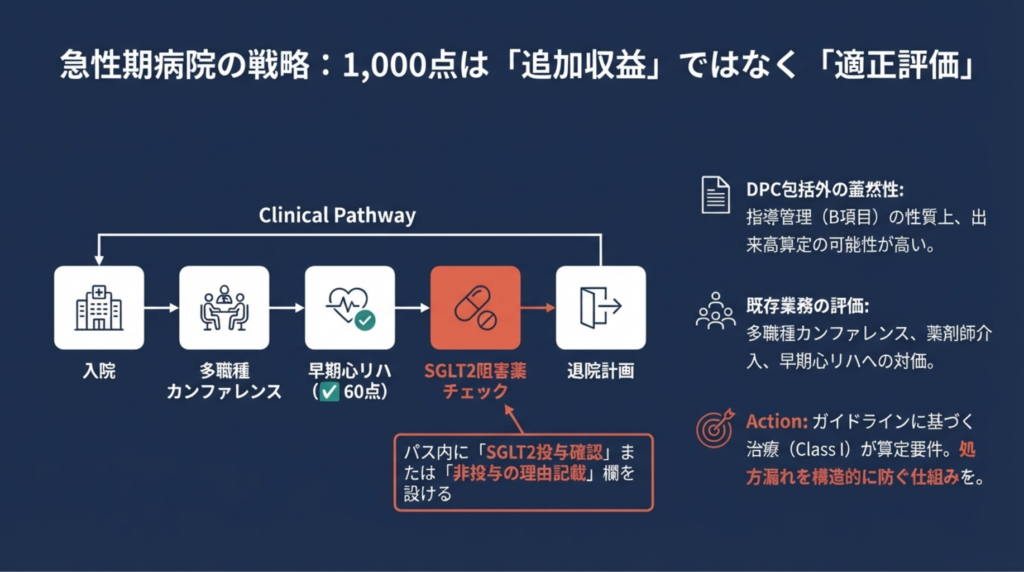
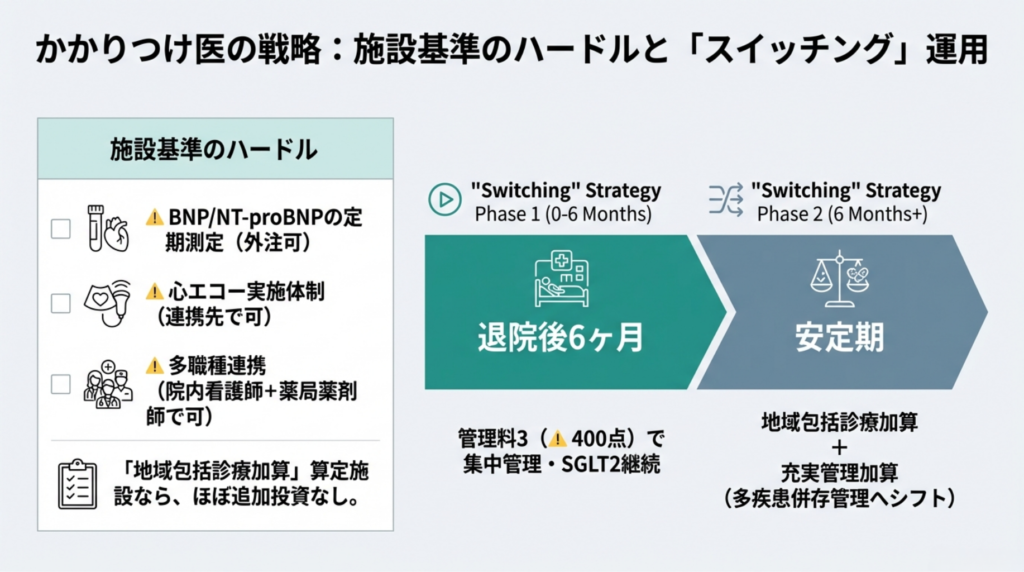
急性期病院の循環器内科医・心不全チームの方には、管理料1(⚠️ 1,000点)のDPC下での扱いと算定戦略がセクション3で直接役立ちます。かかりつけ医・内科クリニックの方には、管理料3(⚠️ 400点)の施設基準解釈と地域包括診療加算との使い分けをセクション5で整理しました。回復期・地域包括ケア病棟の管理者の方には、心リハとの接続と連携パスの設計をセクション4で解説しています。
1. なぜ今「心不全の再入院予防」なのか
120万人の「心不全パンデミック」
日本の心不全患者数は、✅ 2025年推計で約120万人。2030年には130万人に達するとされています。65歳以上の入院原因第1位であり、年間医療費は約1兆円。
問題の核心は、心不全が「退院して終わり」にならない疾患であること。日本における心不全の1年以内再入院率は約60%。30日以内の予定外再入院率も17.7~24%と、国際的に見ても高い水準です。
ガイドライン2025の3つの変更点
✅ 2025年3月に「心不全診療ガイドライン2025」が全面改訂されました。
第一に、CKDが心不全ステージAに正式追加。 BNP≧35 pg/mL、NT-proBNP≧125 pg/mLがスクリーニングカットオフ。
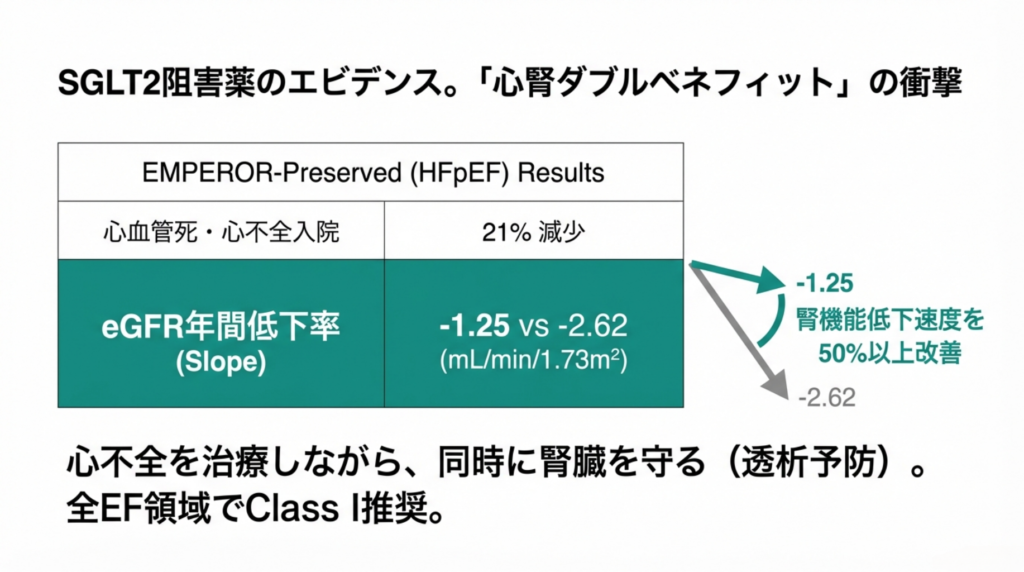
第二に、SGLT2阻害薬が全EF領域でClass I(最高推奨)。 HFrEF/HFmrEF/HFpEFすべて。
第三に、包括的疾病管理プログラム(DMP)がClass I。 多職種チームの介入が「必須」に。
米国は「ペナルティ」、日本は「インセンティブ」
米国HRRP(2012年~)は再入院率が高い病院に最大3%削減のペナルティ型。日本は「再入院を防ぐ努力に報酬を与える」インセンティブ型を選択しました。
2. 管理料の全体像を読み解く
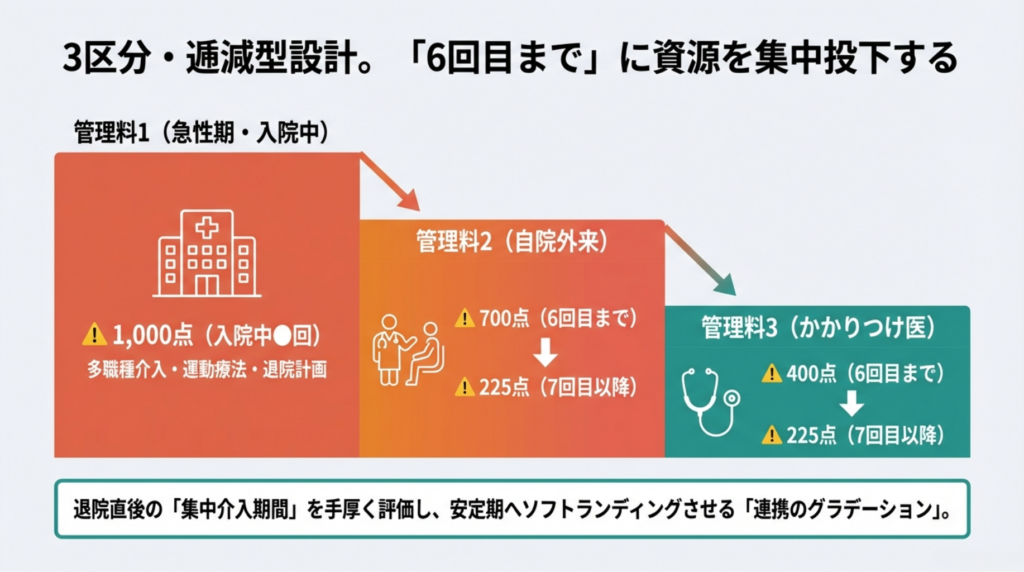
3区分・逓減型の点数構造
|
区分 |
算定場所 |
点数 |
算定頻度 |
|
⚠️ 管理料1 |
急性期病院(入院中) |
1,000点 |
入院中●回に限り |
|
⚠️ 管理料2(1) |
退院後外来(高度連携施設) |
700点 |
6回目まで(月1回) |
|
⚠️ 管理料2(2) |
同上 |
225点 |
7回目以降 |
|
⚠️ 管理料3(1) |
かかりつけ医(逆紹介先) |
400点 |
6回目まで(月1回) |
|
⚠️ 管理料3(2) |
同上 |
225点 |
7回目以降 |
退院後6ヶ月間は「集中介入期間」として手厚い報酬。安定期は逓減。点数の傾斜配分が「連携のグラデーション」を体現しています。
「6回目まで」の根拠:STRONG-HF試験
退院後6週間の集中管理が、再入院・死亡の複合リスクを34%低減(STRONG-HF試験、2022年Lancet)。「6回目まで」の高配点は、「この6ヶ月で患者をセルフケア可能な状態に導け」という制度からのメッセージです。
6. 収益シミュレーション
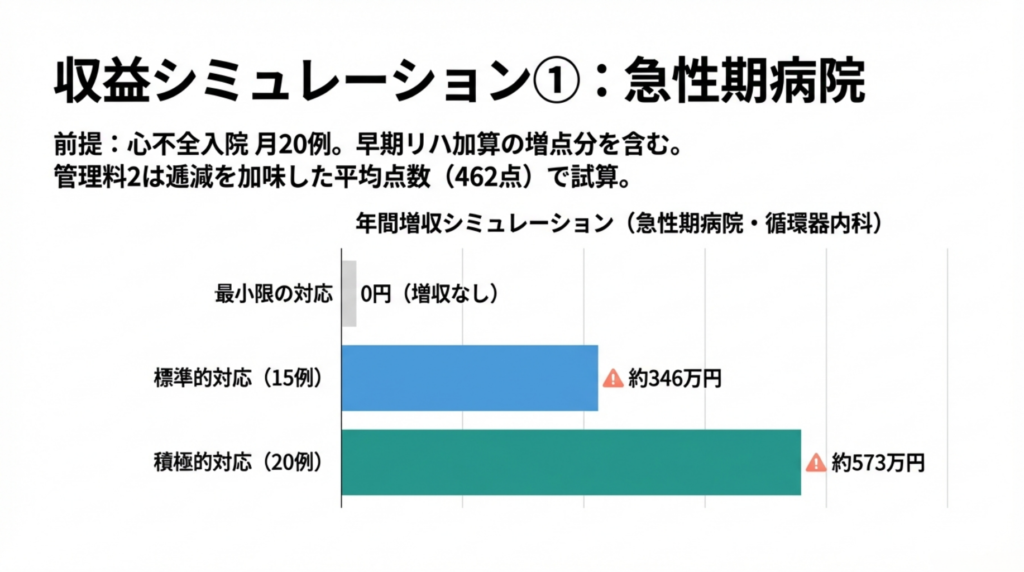
パターン1:急性期病院(心不全入院月20例)
|
項目 |
最小限の対応 |
標準的対応 |
積極的対応 |
|
管理料1算定 |
算定なし |
⚠️ 15例×1,000点 |
⚠️ 20例×1,000点 |
|
管理料2(自院外来) |
算定なし |
⚠️ 外来30人×平均462点 |
⚠️ 外来60人×平均462点 |
|
年間増収額 |
なし |
⚠️ 約346万円 |
⚠️ 約573万円 |
パターン2:かかりつけ医
|
項目 |
最小限の対応 |
標準的対応 |
積極的対応 |
|
管理料3対象患者 |
5人 |
15人 |
30人 |
|
管理料3(年間/人) |
⚠️ 3,750点 |
⚠️ 3,750点 |
⚠️ 3,750点 |
|
年間増収(管理料のみ) |
⚠️ 約19万円 |
⚠️ 約56万円 |
⚠️ 約113万円 |
|
年間増収(包括推計) |
約34万円 |
約101万円 |
約203万円 |
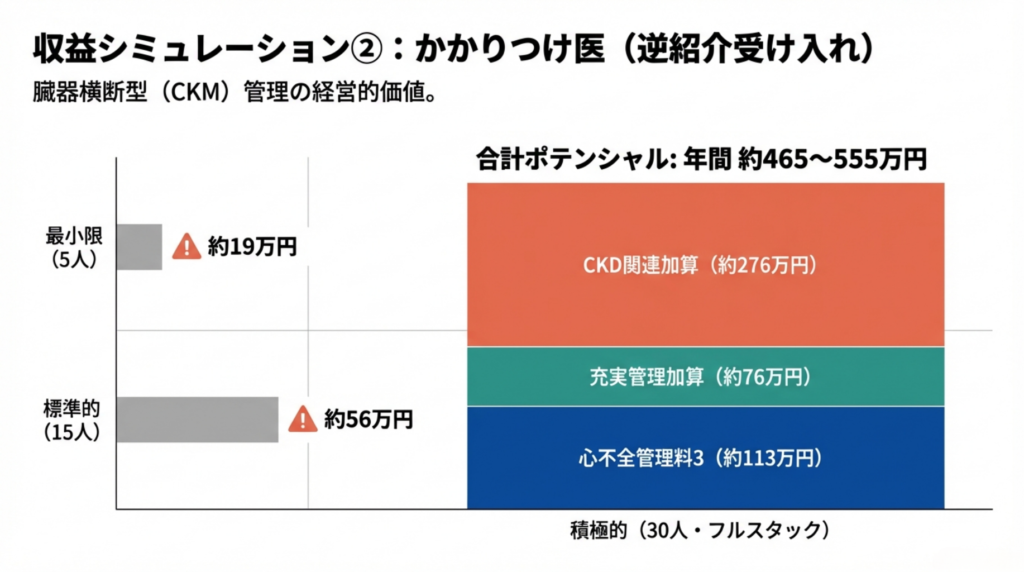
シリーズ統合試算(かかりつけ医・積極的対応)
|
記事 |
加算 |
年間増収ポテンシャル |
|
記事① |
充実管理加算 |
約76万円 |
|
記事⑤ |
CKD関連加算 |
約276万円 |
|
記事⑥ |
心不全管理料3 |
約113~203万円 |
|
合計 |
約465~555万円 |
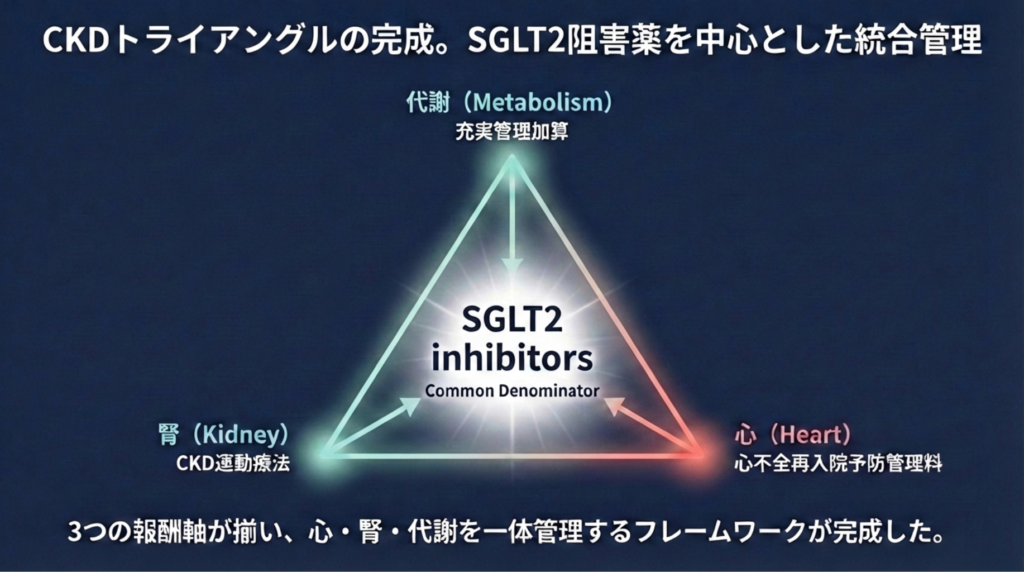
7. CKMトライアングルの完成
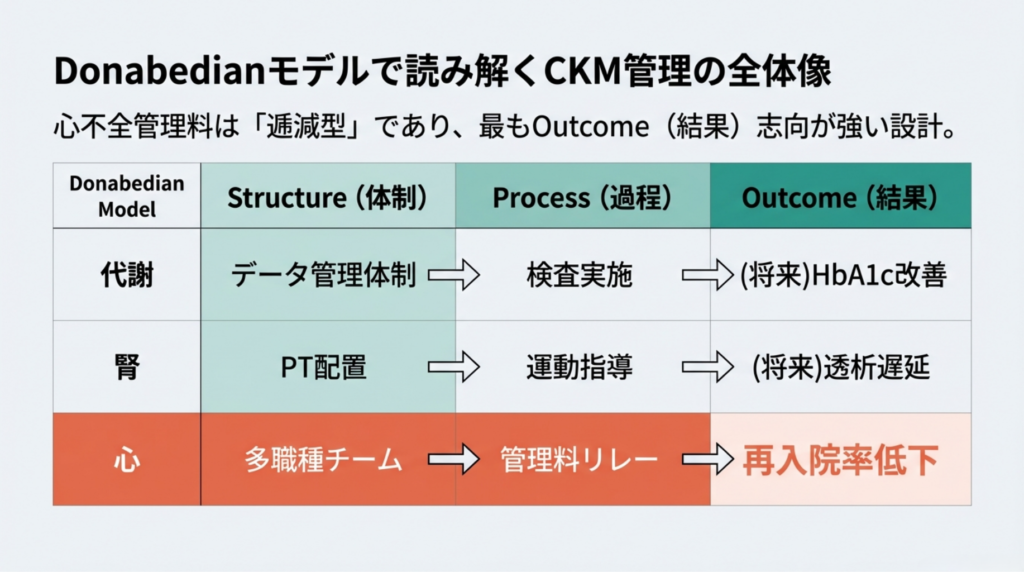
Donabedianモデル×CKM統合表
|
次元 |
代謝軸(記事①) |
腎軸(記事⑤) |
心軸(記事⑥) |
|
Structure |
データ管理体制 |
PT配置・連携体制 |
⚠️ 多職種チーム・連携体制 |
|
Process |
✅ データ提出・検査 |
透析運動指導・CKD管理 |
⚠️ 管理料1→2→3リレー |
|
Outcome |
💭 HbA1c/eGFR |
💭 腎機能維持率 |
⚠️ 再入院率低下 |
CKMの三角形が揃ったとき、SGLT2阻害薬は「CKM管理の共通基盤」として再定義される。
8. 避けるべき3つの失敗パターン
失敗①:「うちは循環器じゃないから関係ない」思考 ― 管理料3の算定体制を整えることは、急性期病院から「逆紹介しやすい連携先」として選ばれるための差別化要因です。
失敗②:逆紹介後の処方ドロップアウト ― Class I推奨薬を根拠なく中止することは、管理料の算定根拠を自ら弱める行為です。
失敗③:記録なき管理で算定根拠を失う ― 「記録の質が管理の質を決め、管理の質が算定の根拠を決める」
*本記事は2026年2月13日の中医協答申および各種速報資料時点の情報に基づいています。
*管理料の点数(1,000/700/225/400/225点)は複数の速報資料で一致して報告されている数値ですが、正式には告示で確定します。
*心不全診療ガイドライン2025の推奨クラスは、日本循環器学会・日本心不全学会の公式文書をご確認ください。
*シリーズ関連記事:
記事②:【2026年度診療報酬改定】AIクラーク1.2人換算の衝撃― 診療報酬改定が突きつける医療DXの「本気度」 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑤:【2026年度診療報酬改定】腎臓リハビリ「見送り」でも諦めるな ― CKD運動療法を収益化する3つの受け皿と収益シミュレーション – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑥:【2026年度診療報酬改定】心不全再入院予防継続管理料1,000点の算定戦略 ― 急性期・かかりつけ医・回復期の3施設別シミュレーション付 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑦:【2026年度診療報酬改定】CKD管理=心不全予防|学会ステートメント×CKMトライアングルで読み解くかかりつけ医の統合管理戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑧:【2026年度診療報酬改定 告示速報】10チェックポイント答え合わせ ― 充実管理加算の「相対評価」上位20%の衝撃と全勝の予測検証結果 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑨:BNP/NT-proBNP、なぜ査定される?― かかりつけ医のための保険算定 完全防御マニュアル – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑩:【2026年度診療報酬改定】CKM患者の月単位リレー型運用|心不全管理料→生活習慣病管理料スイッチで年間137万円の収益最適化戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑪:【2026年度診療報酬改定】疑義解釈その1+その2 徹底解説 ― 193問からクリニック院長が読むべき15問を厳選|施行直前ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑭:【2026年度診療報酬改定】医療DX推進体制整備加算は5/31廃止、新加算15点へ ― 旧加算届出済みでも再届出必須・5月18日までの48時間判断ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
臨床クイズ道場:🥋 臨床クイズ道場 — 診療報酬×CKM実力チェック – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
📊 noteで実務ツール公開中:充実管理加算ティア判定パック(Excel付)
【Excel付】充実管理加算ティア判定パック ― 自院のティアと年間増収額を自動算出|やまちゃん|気まぐれ喫茶Lab




🎧 耳で聴きたい方はこちら
理解を深めるために、音声でもお楽しみいただけます(約16分)