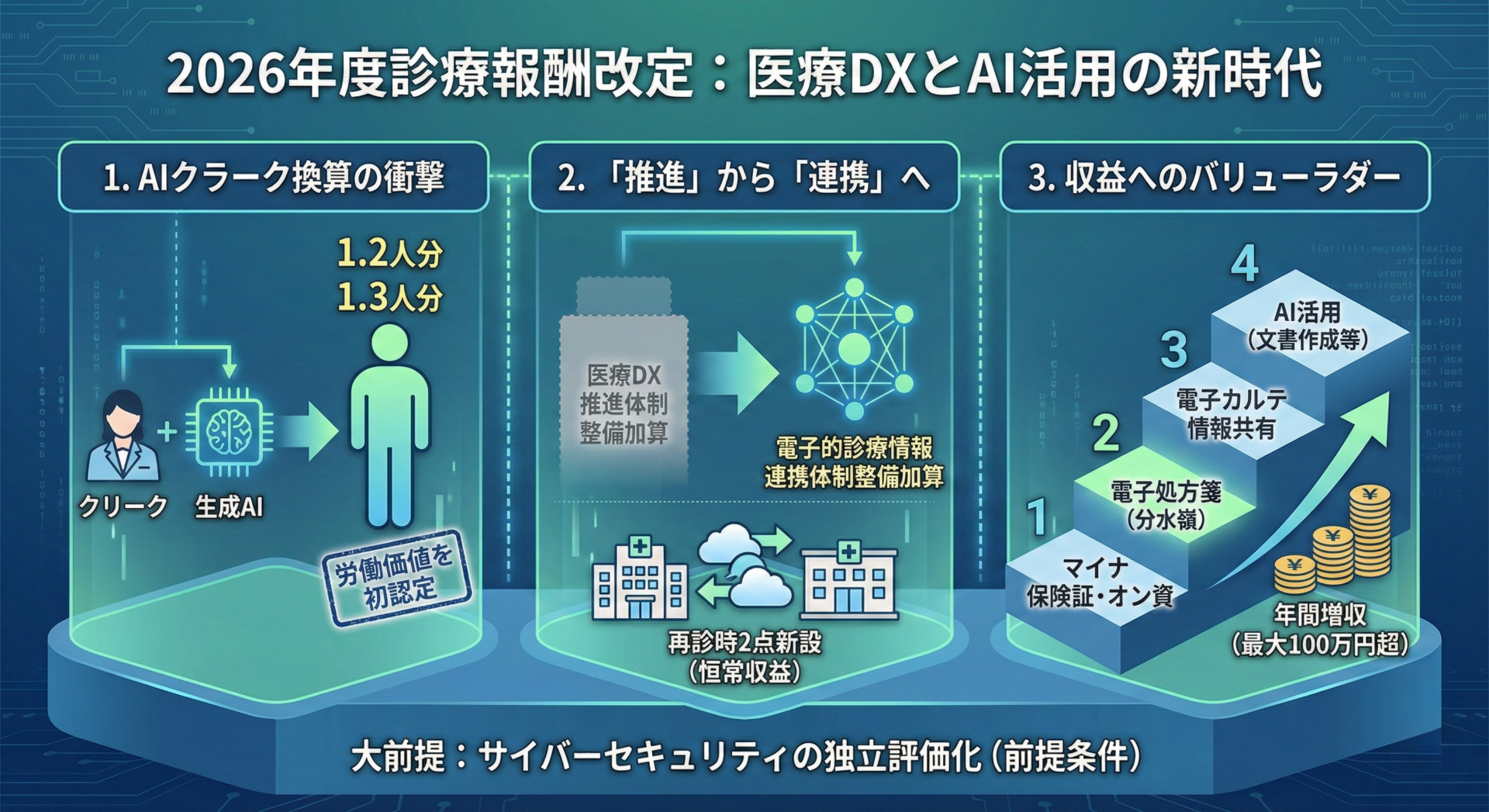
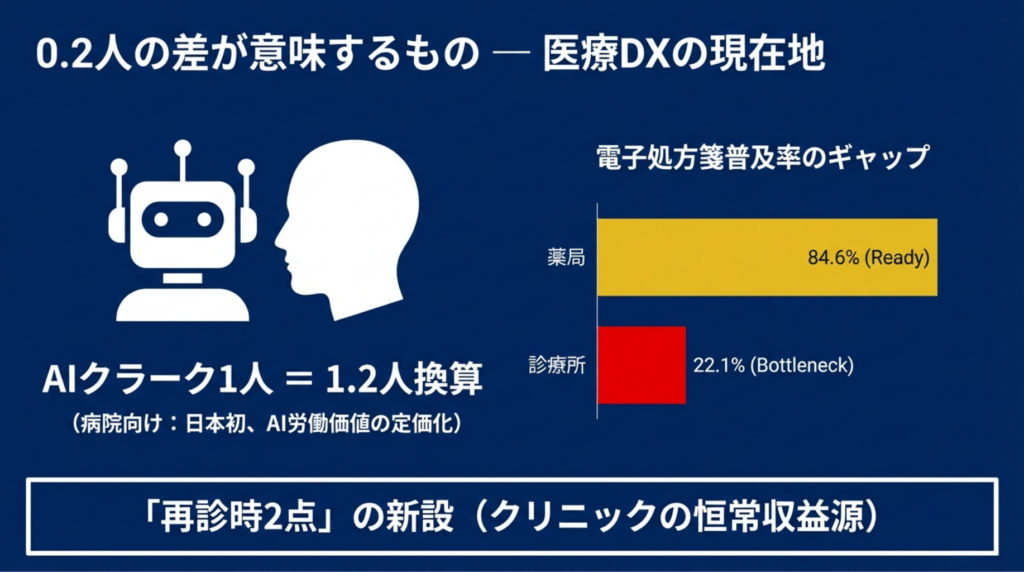
「生成AIを使えば、医療クラーク1人が1.2人分になる」
2026年2月13日に答申された令和8年度診療報酬改定で、こんな一文が確定しました。医師事務作業補助体制加算において、生成AIを活用する病院は人員配置を1人=1.2人として換算できる。退院時サマリーや紹介状の作成支援まで行えば、1.3人換算になる。
たかが0.2人分。されど0.2人分。
この数字は、日本の診療報酬制度が初めて「AIの労働価値」に具体的な値段をつけた瞬間です。そしてこの0.2は、2028年度には0.5になるかもしれない。
「うちは入院のない診療所だから関係ないよ」― そう思った開業医の先生、ちょっとだけお待ちください。
今回の改定には、クリニックの経営を直撃する変化もあります。「医療DX推進体制整備加算」が「電子的診療情報連携体制整備加算」に名前を変え、再診時にも新たに2点がつくようになりました。慢性疾患の患者さんを毎月診ている内科クリニックにとって、この再診2点は地味だが確実な恒常収益源です。病院にとっては人員配置革命、クリニックにとってはDX加算の分水嶺 ― それが、今回の改定の二面性です。
前回の記事では、生活習慣病管理料の再編を通じて「管理の質とデータ」が問われる時代への転換をお伝えしました。今回はその土台となる医療DXとAI活用の話です。AIクラーク換算の実務的インパクト、サイバーセキュリティの「前提条件化」、そして前回記事の充実管理加算と合わせた「ダブル効果」の収益試算まで、一気に整理します。
今回もお茶を片手にどうぞ。
1. 2024年度改定で何が始まったのか ― 医療DX元年の振り返り
2024年6月、日本の診療報酬にひとつの実験が始まりました。「医療DX推進体制整備加算」(初診時8点)の新設です。
オンライン資格確認の導入を前提に、電子処方箋を発行できる体制や電子カルテ情報共有サービスへの参加準備が求められました。
しかし、この加算は施行からわずか1年半の間に、3回もの要件変更を経験しています。
|
時期 |
変更内容 |
|
2024年6月 |
新設。初診時8点。電子処方箋の体制整備が施設基準 |
|
2024年10月 |
マイナ保険証利用率5%以上を要件に追加 |
|
2025年4月 |
6区分に再編。電子処方箋の導入有無で点数差(4点〜15点) |
|
2025年10月 |
マイナ保険証利用率の基準引き上げ(段階的に22%以上へ) |
1年半で3回の制度変更。現場からは「加算の要件がコロコロ変わりすぎて、追いつけない」という声が噴出しました。
この混乱は、裏を返せば厚労省の「焦り」の表れです。電子処方箋の導入率は薬局84.6%に対し、病院15.3%、診療所22.1%と、医療機関側が圧倒的なボトルネックになっている。マイナ保険証の利用率も思うように伸びない。DX推進の旗を振っても現場がついてこない ― その焦りが、短期間での度重なる要件変更に表れていたのです。
2. 2026年度改定の全容 ― 3つの構造変化
こうした2年間の試行錯誤を経て、2026年度改定では医療DX関連に大きな再編が入りました。まず全体像を一覧表で把握しましょう。
|
項目 |
2024年度(現行) |
2026年度(改定後) |
|
加算の名称 |
医療DX推進体制整備加算 |
電子的診療情報連携体制整備加算に改組 |
|
医療情報取得加算 |
初診3点/再診1点 |
廃止(上記に統合) |
|
初診時点数 |
4〜15点(6区分) |
4点/9点/15点(3区分に簡素化) |
|
再診時の評価 |
なし |
2点を新設 |
|
生成AI活用 |
評価なし |
医師事務作業補助で1.2〜1.3人換算 |
|
サイバーセキュリティ |
診療録管理体制加算の一要件 |
入院DX・サイバーセキュリティ加算として独立 |
|
マイナ保険証利用率 |
段階的引き上げ中 |
加算1で高い基準値を設定 |
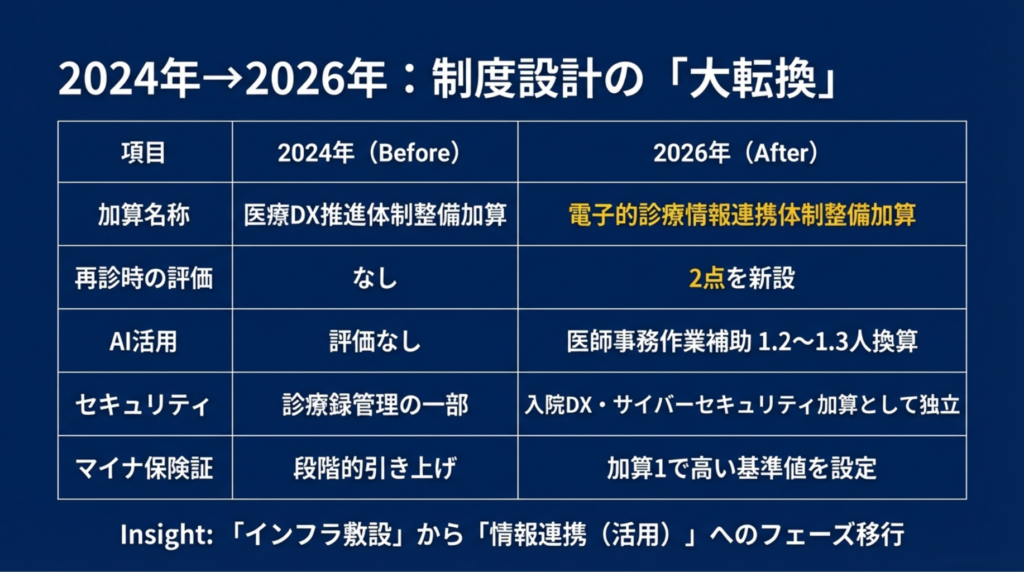
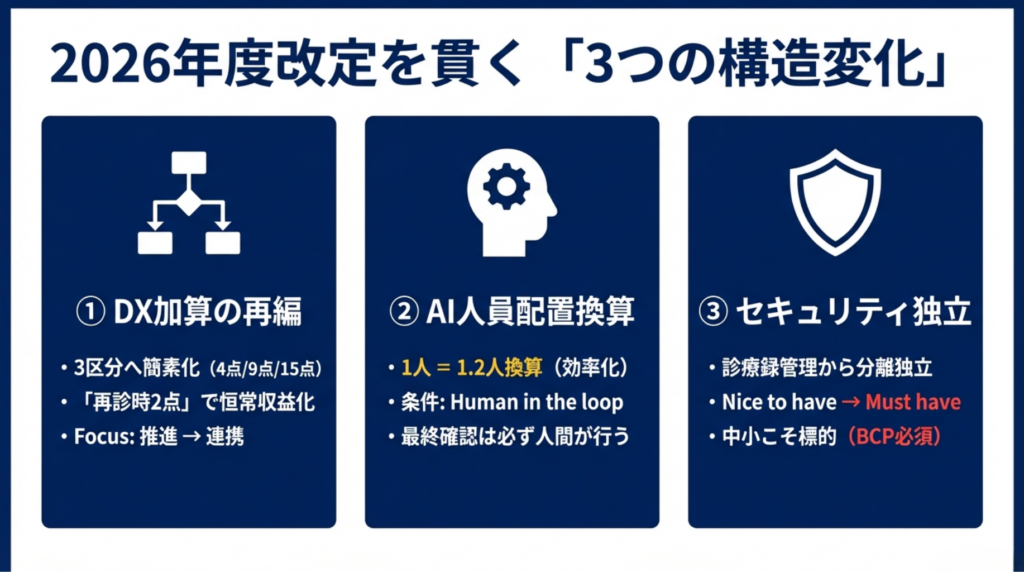
変化① さよなら「DX推進」、こんにちは「情報連携」
今回の改定で最も見落とされがちだが、最も重要な変化。それは名称変更です。
「医療DX推進体制整備加算」が「電子的診療情報連携体制整備加算」に改組されました。
「DX推進」には「まだ進んでいないから推進する」というニュアンスがありました。「情報連携」は違います。インフラは整った(少なくとも整えるべきだった)という前提の上で、そのインフラをどう活用して情報を連携するかを問うている。「持っていること」から「使っていること」への重心移動です。
この転換を三層構造で捉えると見通しが良くなります。基盤層(2024年度):オンライン資格確認、マイナ保険証対応、電子処方箋の導入。連携層(2026年度):電子カルテ情報共有サービスの活用、他院との診療情報連携、再診時の情報活用。効率化層(2028年度?):生成AIによる業務最適化、AI診断支援、アウトカムに基づく評価。
加算の3区分と点数
|
区分 |
初診時 |
再診時 |
主な施設基準 |
|
加算1 |
15点 |
2点 |
電子処方箋+電子カルテ情報共有+高いマイナ保険証利用率 |
|
加算2 |
9点 |
2点 |
電子処方箋 or 電子カルテ情報共有のいずれか |
|
加算3 |
4点 |
2点 |
オンライン資格確認を基盤とした最低限の体制 |
電子処方箋の普及ギャップ ― ボトルネックはどこか
|
施設種別 |
電子処方箋の導入率 |
|
薬局 |
84.6% |
|
診療所 |
22.1% |
|
病院 |
15.3% |
薬局はすでに受け入れ態勢が整っている。しかし処方箋を「出す」側の医療機関が追いついていない。この非対称が、電子処方箋システム全体の実効性を損なっています。
|
医療事務スタッフの方へ 従来の「医療DX推進体制整備加算」と「医療情報取得加算」の2つが統合されて1つの加算になります。レセコンのマスタ更新のタイミングに注意してください。また、再診時2点の新設は、慢性疾患の患者さんが多いクリニックにとって恒常的な収益源になります。算定漏れがないよう、6月のレセプトから確実にチェックする体制を整えましょう。 |
変化② AIクラーク1.2人換算 ― 人員配置の常識が変わる
今回の改定で最もインパクトのある変化は、生成AI活用による人員配置の換算ルールです。
医師事務作業補助体制加算(入院初日に算定)において、生成AIを日常的に活用している場合、医師事務作業補助者(医療クラーク)1人を1.2人として換算できるようになります。さらに、退院時サマリーや紹介状の作成支援まで生成AIで行っている場合は1.3人換算です。
たとえば、300床の病院で現在30対1補助体制加算(630点)を算定しているケース。300÷30=10名のクラークが必要です。生成AIを導入して1.2人換算が認められれば、必要な実人数は10÷1.2≒8.3人、つまり9人で足りる計算になります。1人分の人件費(年間400〜500万円)が浮く。
逆の活用法もあります。同じ10名体制のまま1.2人換算を適用すれば、10×1.2=12人分の配置として扱われ、25対1補助体制加算(725点)への格上げが視野に入ります。
つまりAI換算は「人を減らす」方向にも「加算を上げる」方向にも使える。経営判断の選択肢が広がるのが本質的な価値です。
|
「Human in the loop」の原則 生成AIが作成した文書は、必ず医師事務作業補助者が確認し、最終的に医師が承認するプロセスを経なければならない。AIの出力をそのまま使うことは認められない。加えて、生成AIの操作方法と適切な利用に関する研修を全補助者に実施することも要件化されます。「AIは道具であり、責任は人間にある」という原則を制度に埋め込んだ設計です。 |
|
開業医にとっての「今の生成AI活用」 制度上の報酬はまだ入院領域に限られていますが、主治医意見書のドラフト作成、診療情報提供書のひな型生成、患者説明文書の作成補助など、院長の可処分時間を増やす実利はすでにあります。「制度が追いつくまで待つ」のではなく、「先に使い慣れておいて、制度が来たら即座に乗る」が最善の戦略です。 |
変化③ サイバーセキュリティが「加算」から「前提条件」に
従来、サイバーセキュリティ対策は診療録管理体制加算の一要件でしたが、2026年度改定で入院DX・サイバーセキュリティ加算として独立します。
診療録管理体制加算1の取得率はわずか15.2%。大半の医療機関でサイバーセキュリティ対策が不十分な実態が浮き彫りになっています。
「うちは小さいクリニックだから狙われない」― この認識は今すぐ改める必要があります。セキュリティ投資が少ない中小規模こそが「狙いやすいターゲット」として認識されています。DXの階段を登るほど、サイバーセキュリティは「コスト」ではなく「保険」としての重要性を増します。
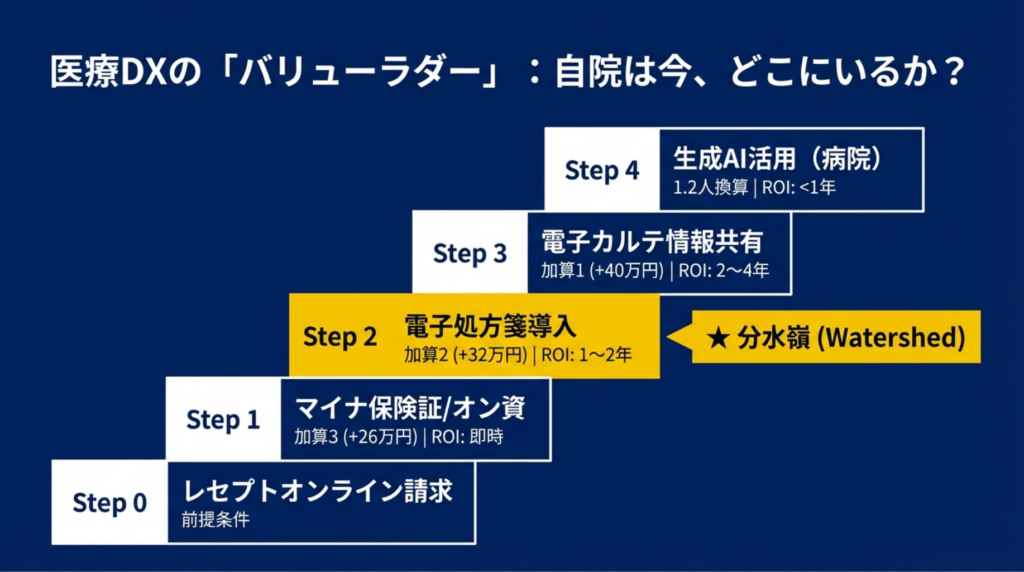
3. 「バリューラダー」で考える ― あなたのクリニックは今どの段階?
ここまでの変化を整理するために、独自のフレームワークを提案します。バリューラダー(価値の階段) ― 医療DXの導入段階を6つのステップに分け、各ステップで得られる「報酬上のリターン」「必要な投資」「投資回収の目安」を可視化するモデルです。
|
Step |
内容 |
報酬リターン |
必要投資 |
回収目安 |
|
0 |
レセプトオンライン請求 |
前提条件 |
済 |
― |
|
1 |
マイナ保険証+オン資 |
加算3:年約26万円 |
ほぼゼロ |
即時 |
|
2★ |
電子処方箋導入 |
加算2:年約32万円 |
30〜80万円 |
約1〜2年 |
|
3 |
電子カルテ情報共有 |
加算1:年約40万円 |
50〜150万円 |
約2〜4年 |
|
4 |
生成AI活用(病院のみ) |
1.2〜1.3人換算 |
50〜200万円 |
1年以内 |
|
5 |
AI診断支援の実装 |
病変検出支援60点等 |
数百万〜 |
現状困難 |
ポイントは「Step 2が最もコスパの良い分水嶺」だということです。Step 1からStep 2に登ると、年間の報酬増は約6万円。電子処方箋の導入コスト30〜80万円に対して、回収に1〜2年。一見すると小さな数字に見えますが、これは恒久的な増収です。
前回の記事で紹介したDonabedian(ドナベディアン)の3次元モデルで見ると、このバリューラダーはStructure(構造)評価の階段です。2028年度以降は、このStructureの上にProcess(活用)とOutcome(成果)の評価が積み上がっていく。バリューラダーを登ることは、将来の評価に備える土台づくりでもあるのです。
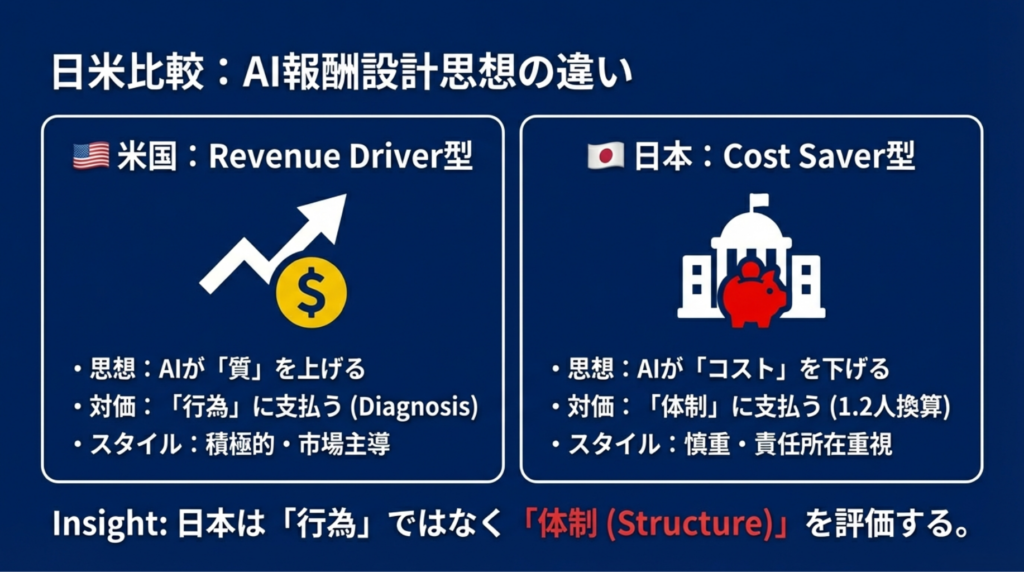
4. 日本と米国、AIの「値段のつけ方」はこんなに違う
|
項目 |
日本 |
米国 |
|
設計思想 |
Cost Saver型:AIでコストが下がる |
Revenue Driver型:AIで質が上がる |
|
報酬の仕組み |
既存加算への接続(1.2人換算) |
AI専用のCPTコード新設 |
|
AIの位置づけ |
人員配置基準の補完 |
臨床的価値の創出 |
|
責任の所在 |
Human in the loop必須 |
一部FDA単独使用承認あり |
|
普及の速度 |
慎重・段階的 |
積極的・市場主導 |
日本は「AI単独加算」を作らなかった。既存の人員配置基準というレールの上にAIを乗せた、日本らしい慎重な設計です。責任は従来どおり人間にあり、AIはあくまで「補助ツール」。慎重ですが、理にかなっています。
5. こうすると失敗する ― 避けるべき3つのDX対応パターン
失敗①:マイナ保険証利用率を患者任せにする。 受付での声かけ、院内掲示、予約確認メールでの案内など、クリニック側からの能動的なアプローチが必要です。利用率の高い医療機関に共通しているのは「受付スタッフが毎回、マイナ保険証の利用を案内している」という基本動作です。
失敗②:電子処方箋を「まだ様子見」で先送りする。 薬局側の導入率が84.6%に達している以上、医療機関側が対応しないことは地域の処方連携のボトルネックになります。ベンダーへの意思表示(導入希望の連絡)だけは今すぐ行うべき。
失敗③:サイバーセキュリティ対策を「うちは小さいから大丈夫」と放置する。 最低限、USBやクラウドへの定期バックアップ、OS・ソフトウェアのアップデート、スタッフへの不審メール研修 ― この3つは院長の判断だけで即日着手できます。
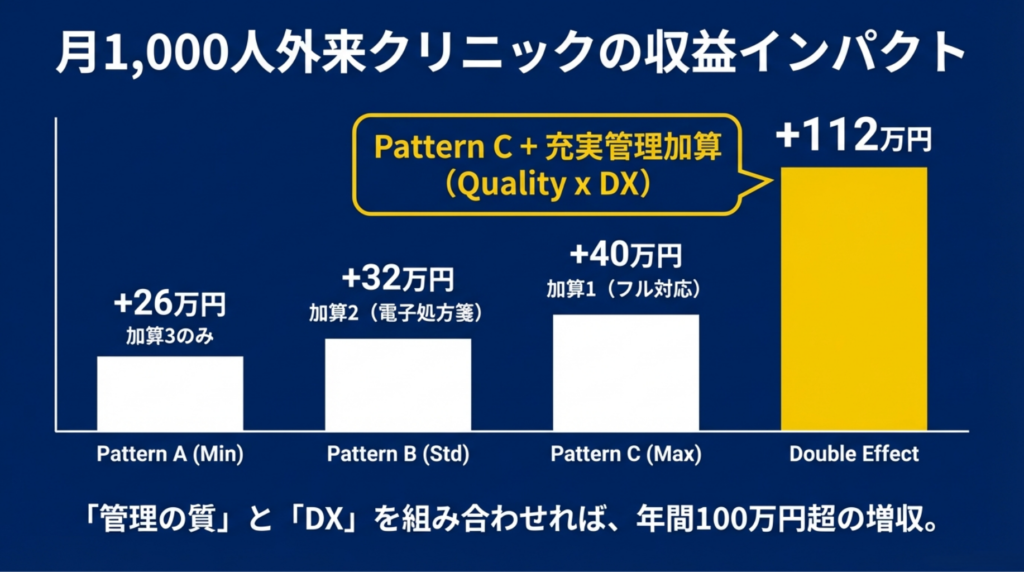
6. 月1,000人のクリニックで考える収益シミュレーション
外来患者月1,000人(うち初診100人・再診900人)の中規模クリニックで試算します。
パターンA:DX対応を最小限にとどめた場合
加算3(初診4点+再診2点)を算定。月の収益:(100人×4点)+(900人×2点)=月2,200点。年間26,400点(約264,000円)
パターンB:加算2レベル(電子処方箋導入)
加算2(初診9点+再診2点)を算定。月の収益:月2,700点。年間32,400点(約324,000円)。パターンAとの差:年間+60,000円。電子処方箋の導入コスト(30〜80万円)を概ね1〜2年で回収。
パターンC:加算1(フル対応)
加算1(初診15点+再診2点)を算定。月の収益:月3,300点。年間39,600点(約396,000円)
記事①の充実管理加算との「ダブル効果」
生活習慣病の患者200人に充実管理加算ティア1(30点)を算定+電子的診療情報連携体制整備加算1を全患者に適用した場合:
充実管理加算:200人×30点×12か月=年間72,000点(約72万円)
連携体制整備加算:月3,300点×12か月=年間39,600点(約40万円)
合計:年間111,600点(約112万円)の上乗せ
「管理の質」と「DX対応」を両輪で進めた場合、年間100万円を超える増収が見込める。これが2026年度改定のメッセージです。
(※上記は概算であり、実際の収益は患者構成、算定率、施設基準の達成状況により異なります。)
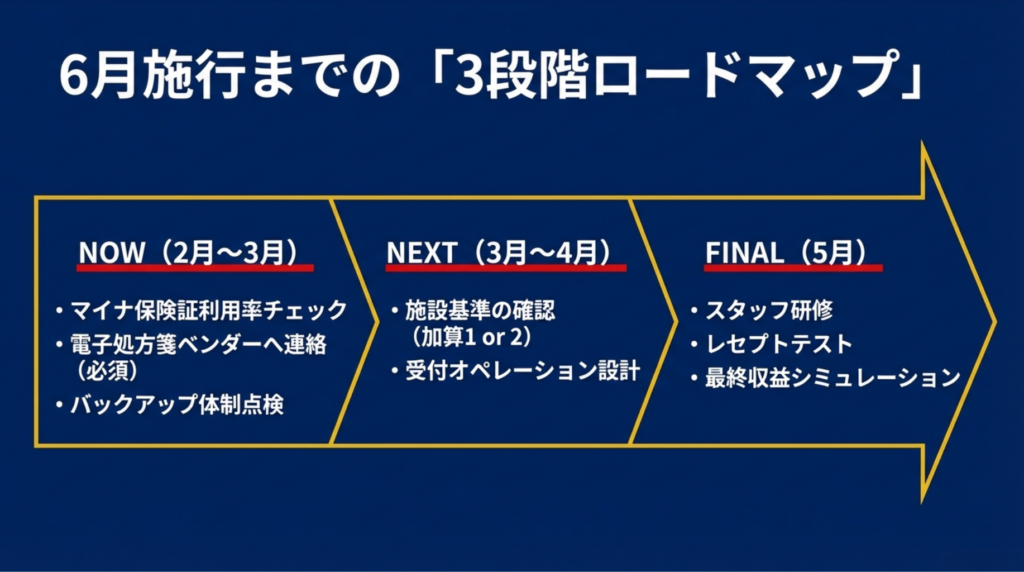
7. 6月施行までのToDoリスト
すぐやること(2〜3月)
- 自院のマイナ保険証利用率を正確に把握する(レセコンから月別データを抽出)
- 電子処方箋の導入状況を確認。未導入ならベンダーに導入スケジュールを問い合わせ
- 電子カルテ情報共有サービスの参加準備状況をベンダーに確認
- サイバーセキュリティの現状チェック:バックアップ体制、OS更新状況、スタッフ研修の有無
- 記事①のToDo(療養計画書テンプレートの署名欄削除、充実管理加算の準備)と並行して進める
告示・通知の公布後に(3〜4月)
- 電子的診療情報連携体制整備加算の各区分の施設基準を確認し、自院がどの区分に該当するか評価
- マイナ保険証利用率の具体的な基準値を確認し、達成可能か評価
- 達成が厳しい場合、利用率向上のためのアクションプラン策定
- レセコンのマスタ更新スケジュールをベンダーに確認
5月(施行直前)
- 受付スタッフへの説明会:新加算の算定フロー、マイナ保険証利用促進の声かけ手順
- レセプトのテスト算定(可能であれば)
- 6月1日以降の算定パターンのシミュレーション(記事①の充実管理加算と合わせた収益試算)
8. この改定の「その先」を読む
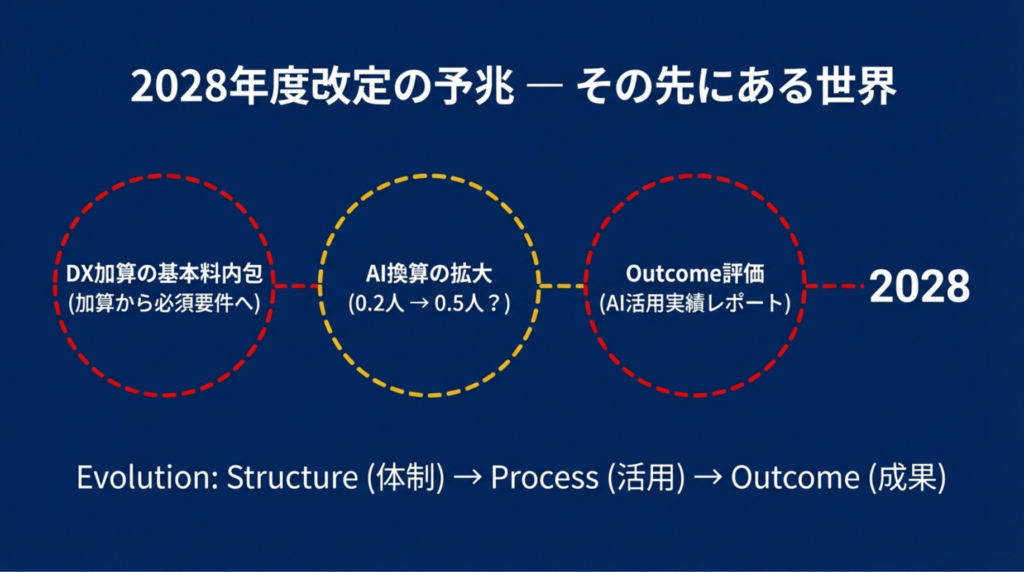
2026年度改定は、医療DXの「連携フェーズ」の始まりです。そしてその先には、さらに大きな転換が待っています。
筆者の予測 ― 2028年度改定で起こること
予測①:電子的診療情報連携体制整備加算が基本料に内包される。 マイナ保険証が実質義務化され、電子処方箋の普及が一定水準に達した段階で、「加算」(やればプラス)から「要件」(やらなければマイナス)への転換が起こるでしょう。
予測②:AI換算が0.5人以上に拡大する。 1.2人換算の「0.2」は、あくまで「初めて値段をつけた」段階の控えめな数字です。0.5人換算になれば、10人のクラーク配置が実質15人分に相当し、人員配置の概念そのものが変わります。
予測③:AI活用実績レポートの提出が施設基準化される。 「どのAIを、何件の業務に、どのような精度で活用したか」のレポート提出が施設基準に加わり、AIアウトカム評価につながっていく ― 充実管理加算のデータ提出と同じ設計思想です。
これらはあくまで私の分析に基づく予測であり、確定した方針ではありません。しかし、2024年度→2026年度の設計思想の延長線上に、この方向性は見えていると考えています。
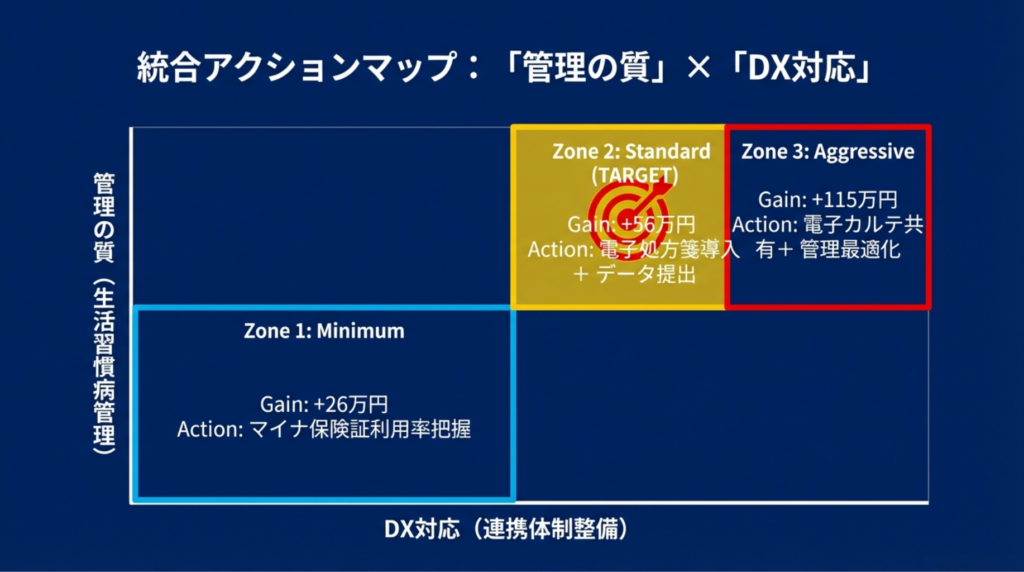
統合アクションマップ ― 結局、何をすればいいのか
2本の記事(前記事:【2026年度診療報酬改定】生活習慣病管理料はこう変わる ― 署名廃止・充実管理加算+地域包括診療加算の対象拡大の全容と収益シミュレーション)を通じて解説してきた2026年度改定の全体像を、1枚の表にまとめます。
|
対応レベル |
管理の質(記事①) |
DX対応 |
年間増収目安 |
優先アクション |
|
最小限 |
充実管理加算なし |
加算3(4点) |
約26万円 |
計画書の記録整備+マイナ保険証利用率把握 |
|
標準 |
充実管理加算ティア3(10点) |
加算2(9点) |
約56万円 |
電子処方箋の導入+データ提出の開始 |
|
積極的 |
充実管理加算ティア1(30点)+眼科連携 |
加算1(15点) |
約115万円 |
電子カルテ情報共有+(I)(II)使い分け最適化 |
最小限→標準への移行が、ほとんどのクリニックにとって最もコスパの良い第一歩です。充実管理加算のティア3(データ提出の開始段階)と電子処方箋の導入を同時に進めれば、年間約56万円の増収基盤が整います。
そしてどのレベルにいても共通して必要なのが、サイバーセキュリティの基盤整備と計画書交付の記録体制の確立。この2つは追加コストがほとんどかからず、かつリスク回避のリターンが大きい「守りの投資」です。
まとめ ― デジタルの夜明けは、もう始まっている
2026年度改定における医療DX・AI評価の再編を一言でまとめるなら:
「インフラの敷設」から「データの活用」へ、不可逆的なフェーズチェンジ。
バリューラダーを一段ずつ登り、充実管理加算と連携体制整備加算の「ダブル効果」で年間100万円超の増収を実現する。それが、2026年度改定を最大限に活かす戦略です。
*シリーズ関連記事:
記事②:【2026年度診療報酬改定】AIクラーク1.2人換算の衝撃― 診療報酬改定が突きつける医療DXの「本気度」 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑤:【2026年度診療報酬改定】腎臓リハビリ「見送り」でも諦めるな ― CKD運動療法を収益化する3つの受け皿と収益シミュレーション – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑥:【2026年度診療報酬改定】心不全再入院予防継続管理料1,000点の算定戦略 ― 急性期・かかりつけ医・回復期の3施設別シミュレーション付 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑦:【2026年度診療報酬改定】CKD管理=心不全予防|学会ステートメント×CKMトライアングルで読み解くかかりつけ医の統合管理戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑧:【2026年度診療報酬改定 告示速報】10チェックポイント答え合わせ ― 充実管理加算の「相対評価」上位20%の衝撃と全勝の予測検証結果 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑨:BNP/NT-proBNP、なぜ査定される?― かかりつけ医のための保険算定 完全防御マニュアル – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑩:【2026年度診療報酬改定】CKM患者の月単位リレー型運用|心不全管理料→生活習慣病管理料スイッチで年間137万円の収益最適化戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑪:【2026年度診療報酬改定】疑義解釈その1+その2 徹底解説 ― 193問からクリニック院長が読むべき15問を厳選|施行直前ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
臨床クイズ道場:🥋 臨床クイズ道場 — 診療報酬×CKM実力チェック – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
📊 noteで実務ツール公開中:充実管理加算ティア判定パック(Excel付)
【Excel付】充実管理加算ティア判定パック ― 自院のティアと年間増収額を自動算出|やまちゃん|気まぐれ喫茶Lab



🎧 耳で聴きたい方はこちら
理解を深めるために、音声でもお楽しみいただけます(約21分)