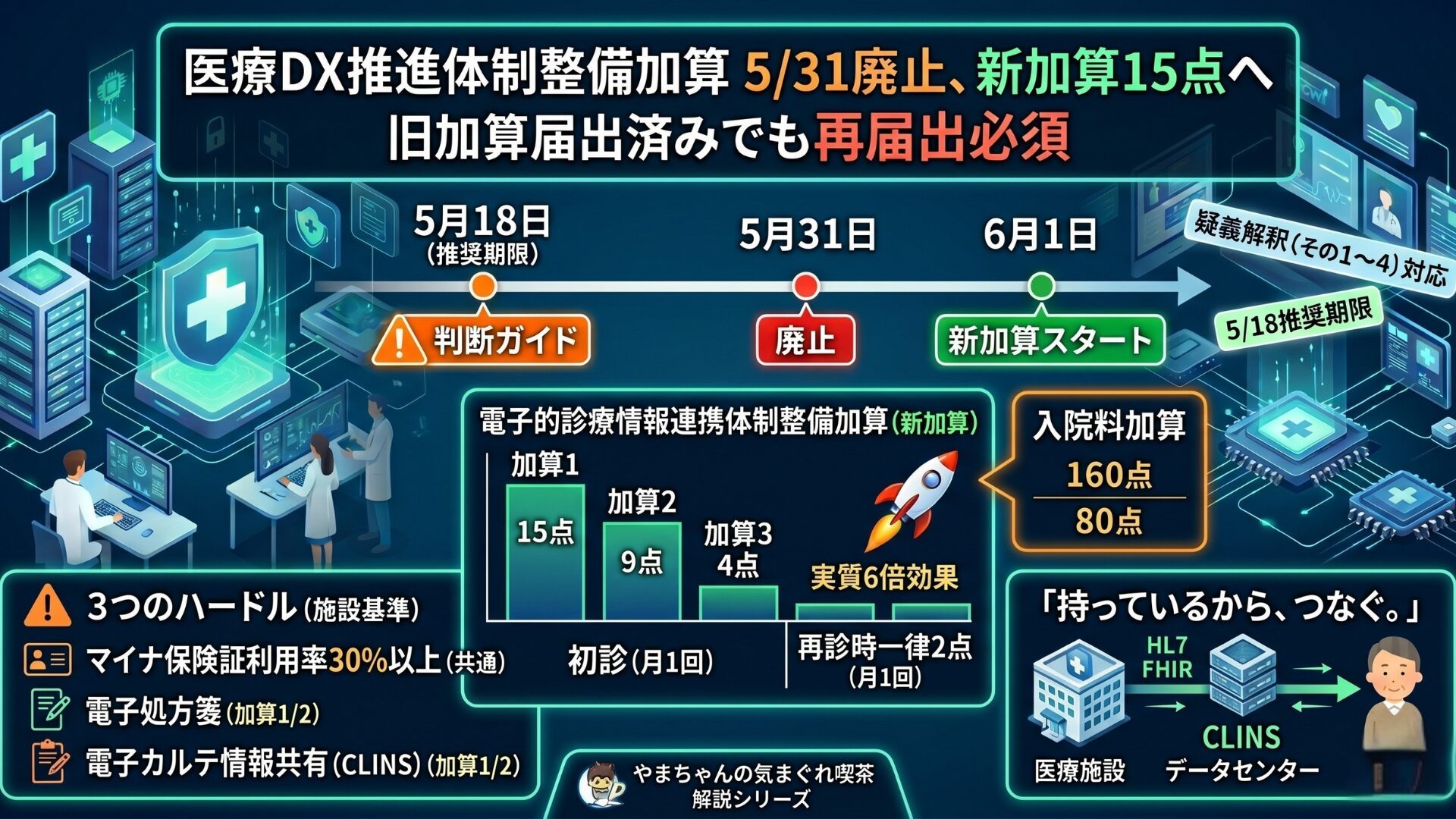
序章 ― 「持っているから、つなぐ。」5/31廃止と5/18カウントダウン
こんにちは、やまちゃんです🍵
今日は、お茶を一杯ご用意いただいてから読んでください。なぜなら、本記事は 「読んだ瞬間から、48時間以内に動いていただく」 ことをお願いするからです。
2026年5月31日。この日付で、現行の「医療DX推進体制整備加算」が廃止されます。 そして翌6月1日から、後継となる 「電子的診療情報連携体制整備加算」(最大15点) が施行されます。
ここまでは、業界紙でもすでに報じられている話です。問題は、その先にあります。
旧加算を届出済みの保険医療機関であっても、自動的に新加算へ移行することはできません。改めて施設基準の届出が必要です。
これは、令和8年4月20日付の疑義解釈資料(その3)問3で公式に明示されました ✅。つまり、何もしなければ、6月1日から算定はゼロに戻ります。
そして、厚生労働省は同じ疑義解釈資料で、もう一つ重要なメッセージを出しています。
「令和8年6月診療分の届出は5月7日〜6月1日。ただし、5月下旬以降は窓口の混雑が予想されるため、可能な限り 令和8年5月18日まで** の届出を推奨」**
本記事の公開日は5月16日。つまり、5/18の推奨期限まで残り2日間 です。電子申請の受付開始は5/25なので、まず動くなら紙届出です。月曜(5/18)の朝までに、各都道府県の地方厚生局へ届出書類が必着するスケジュールを逆算してください。
本記事を「最後まで読んでよかった」と思っていただける独自視点
本記事の中核メッセージは、ひとことで言えばこうです。
「持っているから、つなぐ。」
医療DX加算は 2つの系統が統合され、ついに「インフラを持っている」評価から「実際に情報を活用してつなぐ」評価へと、政策の重心が移った。
そして、競合のどの解説記事も触れていない、本記事だけの独自視点を5つご用意しました。
|
# |
独自視点 |
該当章 |
|
1 |
再診加算の「実質6倍効果」:旧の「3か月に1回1点」から新の「月1回2点」へ。頻度3倍×点数2倍 = 実質6倍。クリニックの恒常収益に化ける数字 |
第2章+第7章 |
|
2 |
「DX投資の回収を加速する評価」としての加算:診療報酬として継続的な収益を発生させ、設備投資のコスト回収を加速する評価機能(第8章で「サイバー保険的な性格」も詳述) |
第8章 |
|
3 |
加算3での「防衛的届出戦略」:上位を狙って5/18に間に合わずゼロ月を作る愚を避ける、確実な経営判断 |
第9章 |
|
4 |
5/18 = 3層意義の防波堤:公式期限・行政ナッジ・事務処理パンク防止 |
第4章+終章 |
|
5 |
2028年Step5の3要件予測:AI診断支援+PHR双方向+ファーマコゲノミクス連携(💭私見) |
第10章 |
第1章 ― バリューラダーStep4 ― 医療DX加算の進化系譜
本記事は、2026年2月に公開した 記事②「AIクラーク1.2人換算の衝撃」 の 施行直前フォローアップ という位置づけです。あの記事で答申速報として概観をお届けした新加算が、いよいよ6月1日に施行を迎えます。本章では、記事②では踏み込まなかった 2系統が統合された進化の系譜 を整理します。
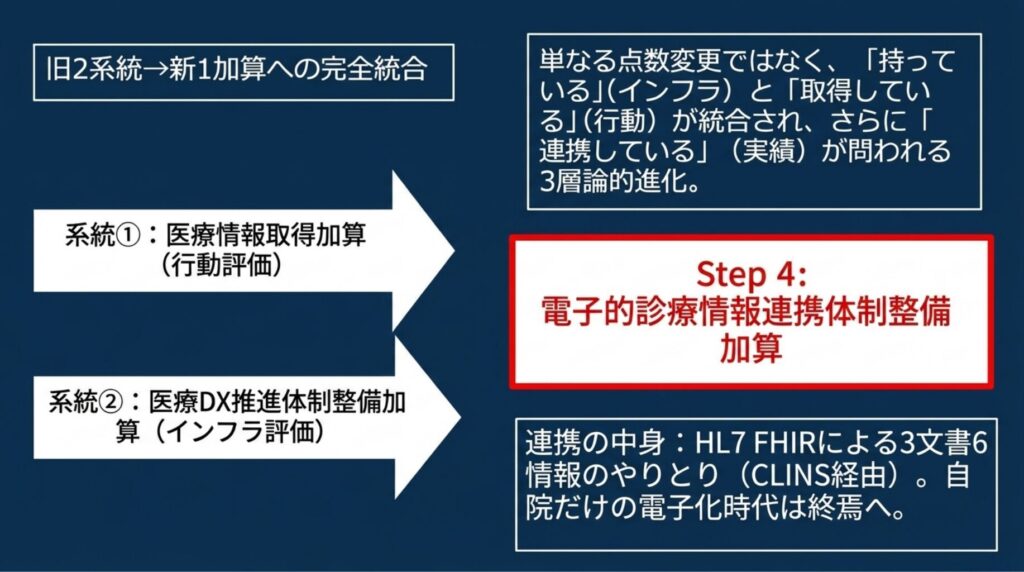
結論:「4世代の進化」ではなく「2系統の統合」
ここは本記事最大の独自視点です。多くの解説記事が「医療DX加算は何度も改定されてきた」と単線的に書いていますが、実態は2つの系統が並走しながら、令和8年度改定で1つに統合された 構造です。
【系統①】医療情報の取得・活用 系統 【系統②】医療DX推進体制 系統
評価軸 = 患者ごとの情報を取得・活用する 評価軸 = 医療機関全体のDX体制を整える
2022年4月:電子的保健医療情報活用加算
2022年10月:医療情報・システム基盤整備
体制充実加算(初診4点/2点)
2024年6月:医療情報取得加算へ名称変更 2024年6月:医療DX推進体制整備加算
(初診3点/1点・再診2点/1点) 新設(初診8点・単一区分)
2024年12月:マイナ統合・一本化 2024年10月:3区分化(最大11点)
(初診1点・再診3月1回1点) 2025年4月:6区分化(最大12点)
2025年10月:マイナ保険証利用率引き上げ
↓ ↓
2026年5月31日:廃止 2026年5月31日:廃止
↓ ↓
╲ ╱
╲ ★統合 ★ ╱
╲ ╱
━━━━━━━━━━━━━━━━━━━━━━━━━━━
2026年6月:電子的診療情報連携体制整備加算
(最大15点・3区分+再診2点)
━━━━━━━━━━━━━━━━━━━━━━━━━━━
2系統の進化を時系列で
両系統の進化を時系列表で確認します。
|
時期 |
系統①(取得・活用) |
系統②(DX推進体制) |
|
2022年4月 |
電子的保健医療情報活用加算(短命) |
― |
|
2022年10月 |
医療情報・システム基盤整備体制充実加算 新設初診4点(紙保険証)/ 2点(マイナ保険証) |
― |
|
2024年6月 |
医療情報取得加算 へ名称変更初診3点/1点・再診2点/1点(4区分) |
医療DX推進体制整備加算 新設初診8点(単一区分) |
|
2024年10月 |
― |
3区分化(最大11点) |
|
2024年12月 |
マイナ統合・一本化初診1点(月1回)/ 再診3月1回1点 |
― |
|
2025年4月 |
― |
6区分化(最大12点) |
|
2025年10月 |
― |
マイナ保険証利用率引き上げ |
|
2026年5月31日 |
廃止 |
廃止 |
|
2026年6月1日 |
【★統合 ★】電子的診療情報連携体制整備加算 新設(最大15点・3区分+再診2点) |
2系統統合の意味 ― 命名変更が物語る政策の本気度
この統合の真の意味は、命名変更 に表れています。そして、新加算は2系統を単純に足し合わせたのではなく、3層論的に進化 したと整理できます。
旧2系統の役割分担
|
系統 |
評価軸 |
具体的な内容 |
|
系統②(医療DX推進体制整備加算) |
インフラ評価 |
医療機関全体の体制(オン資・電子処方箋・CLINSのインフラを「持っている」か) |
|
系統①(医療情報取得加算) |
行動評価 |
患者ごとの情報取得行動(実際に「取得している」か) |
旧2系統は、インフラ評価(系統②)と 行動評価(系統①)という別カテゴリの評価軸でした。両者は補完関係にありながら、別々の加算として並列していたわけです。
新加算の3層論的進化
新名称の「電子的診療情報連携体制」は、これら2軸を統合した上で、さらに上位の「連携実績」を求める 構造です。
「持っている」評価(インフラ)+「取得している」評価(行動)→ さらに「連携・活用している」評価(実績)へ
3層論で整理すると:
- 第1層:インフラ評価(旧系統②から継承)― オン資・電子処方箋・CLINS等のインフラを持っているか
- 第2層:行動評価(旧系統①から継承)― 取得した情報を実際に診療に活用しているか
- 第3層:連携実績評価(新加算で初めて導入)★ ― 自院だけでなく、医療機関間でつながっているか(HL7 FHIRで標準化された3文書6情報のやりとりがあるか)
これは、医療DXがインフラ敷設フェーズから、本丸である インターオペラビリティ(相互運用性:異なるシステム間で情報がやりとりできる性質) フェーズへ進んだことを意味します。系統①と系統②をバラバラに評価する時代は終わり、「両方を統合した上で、さらに連携実績まで問われる」 時代になったのです。
3文書6情報 ― 「つなぐ」の中身
新加算の核心は、電子カルテ情報共有サービス(CLINS:CLinical Information Sharing) を通じた情報連携です。CLINSで共有される情報は、以下の 3文書6情報 に標準化されています ✅。
3文書(医療機関間で送受信できる文書情報):
- 診療情報提供書(紹介状の電子版)
- 退院時サマリー(診療情報提供書に添付される形)
- 健診結果報告書
6情報(全国の医療機関等から閲覧できる臨床情報):
- 傷病名
- アレルギー情報
- 感染症情報
- 薬剤禁忌
- 検査(検体検査・生体検査)
- 処方
これらは、HL7 FHIR(Fast Healthcare Interoperability Resources)という国際標準規格で記述されます。標準規格に準拠していなければ、CLINSとはつながりません。つまり、「自院だけ電子化できていればよい」時代は終わった のです。
バリューラダー ― 記事②版から記事⑭版へのアップデート
記事②で、私はDX成熟度を5段階の「バリューラダー」で整理しました。今回の改定で、このラダーがさらに進化したので、ここで再定義します。
【記事②版(2026年2月時点)― 答申速報の理解】
|
Step |
内容 |
旧加算との対応 |
|
Step 1 |
オン資・マイナ保険証 |
旧加算3 |
|
Step 2 ★分水嶺 |
電子処方箋 |
旧加算2 |
|
Step 3 |
電子カルテ情報共有 |
旧加算1 |
|
Step 4 |
生成AI活用(AIクラーク) |
医師事務作業補助体制加算 |
【記事⑭版(2026年5月施行直前)― 進化型】
|
Step |
内容 |
新加算との対応 |
|
Step 1〜3を吸収・統合 |
電子的診療情報連携体制(4/9/15点の3区分) |
新加算3/2/1 |
|
Step 4 |
AIクラーク(記事②の核心) |
変更なし |
|
Step 5 ★新設・💭 |
データ駆動型VBHC(価値ベース医療) |
2028年改定予測 |
つまり、旧加算3区分の「3段階」が、新加算3区分の「1つの統合的体制」として再編 されました。これは単なる点数の変更ではなく、評価軸の根本的な転換です。記事②でStep2を「分水嶺」と呼びましたが、新加算ではその分水嶺すら包含する形で、ステップ全体が再編されたわけです。
💭 筆者の予測:2028年改定では、Step5として「データ駆動型VBHC(Value-Based Health Care)」が登場すると考えています。AI診断支援、PHR双方向連携、ファーマコゲノミクス連携の3要件が中核になる可能性があります。詳しくは第10章で。
第2章 ― 5区分マトリックス完全解剖
本章では、新加算の点数構造を 完全に正確に 整理します。本章だけは熟読してください。ここを誤読すると届出全体が崩れます。
6箇所マトリックス(一次ソース照合済み)
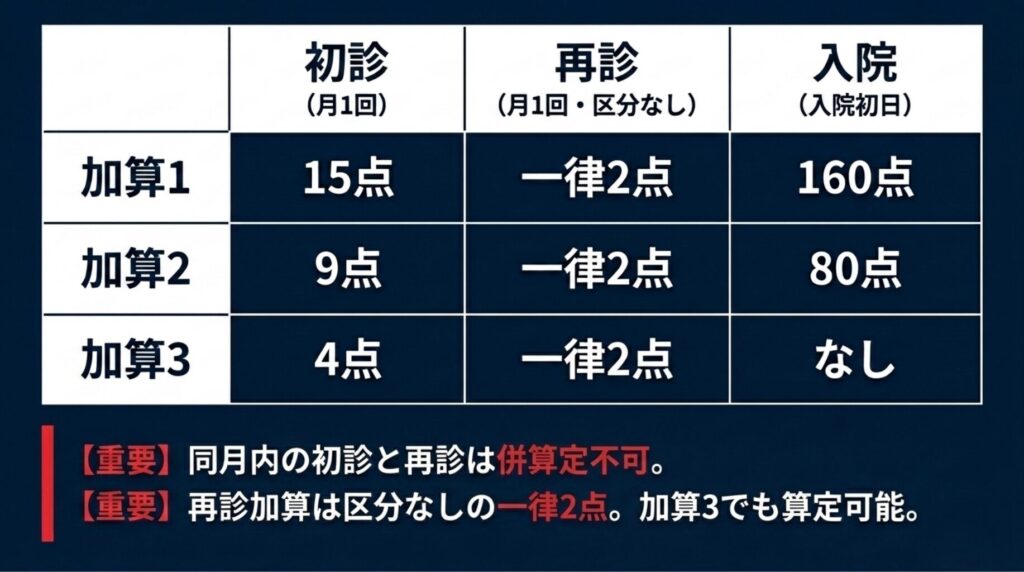
留意事項通知(保医発0305第6号)で確定した点数構造はこうです ✅。
|
算定区分 |
加算1 |
加算2 |
加算3 |
算定頻度 |
|
A000 初診料 注16 |
15点 |
9点 |
4点 |
月1回 |
|
A001 再診料 注19A002 外来診療料 注10 |
2点(区分なし・一律) |
月1回 |
||
|
A207-5 入院料加算 |
160点 |
80点 |
加算3なし |
入院初日 |
ポイントは4つです。
- 再診加算は「区分なし・一律2点」:加算1を取得していようが、加算3を取得していようが、再診加算は2点。再診中心型クリニックほど「加算3でも十分実用的」になる構造です(第7章で詳述)。
- 入院加算は2区分のみ:加算3に相当する区分は存在しません。
- 明細書発行体制等加算(1点)と併算定不可:留意事項通知に明記。既存算定中の医療機関では、新加算を取れば明細書加算が落ちる構造です(第6章で詳述)。
- 同月内の初診加算と再診加算は併算定不可 ✅:疑義解釈その4 問4で公式明示。初診加算を算定した月に同患者の再診加算を算定することはできず、その逆も不可。レセコン設定の確認が必須です(第5章+第9章で詳述)。
加算区分の要件マトリックス(2階建て構造)
加算1〜3の要件は、共通要件と追加要件の2階建て になっています。公式告示では「基本要件イ〜チ(8項目)」「追加要件リ・ヌ(2項目)」と整理されています。
|
区分 |
共通要件 |
追加要件8(電子処方箋) |
追加要件9(電子カルテ情報共有サービス) |
|
加算3 |
✅ 必須 |
― |
― |
|
加算2 |
✅ 必須 |
●追加要件8 または 追加要件9(いずれか1つ以上) |
|
|
加算1 |
✅ 必須 |
✅ 必須 |
✅ 必須 |
つまり:
- 加算3 = 共通要件のみ(最小限)
- 加算2 = 共通要件 + 追加要件のうち1つ以上(電子処方箋対応 or 電子カルテ情報共有サービス対応のどちらか)
- 加算1 = 共通要件 + 追加要件すべて(両方)
📝 追加要件9の内部構造:追加要件9(電子カルテ情報共有サービス)は、加算1取得時には「電子カルテ要件(医療情報システム安全管理ガイドライン準拠等)」と「CLINS接続インターフェース」の両方が必須 です。ただし、CLINS接続インターフェース要件には「当分の間」の経過措置(疑義解釈その4)があるため、実質的には「電子カルテ要件は必須、CLINS接続は経過措置で当面免除」という運用 になります。GemMed等の業界紙では3項目に分けて整理することもありますが、公式告示の構造は2項目です。
加算2の幅広さに注目してください。電子処方箋だけでも、電子カルテ情報共有サービスだけでも加算2を取れます。「加算1は無理だが、加算3で止まりたくない」クリニックの大部分は、加算2を狙えます。
📝 公式表記との対応:本記事では業界紙主流の「共通要件+追加要件8・9」の番号表記を採用しています。公式告示・通知では「基本要件イ〜チ(8項目)」「追加要件リ・ヌ(2項目)」の記号で表記されています。届出書類(様式1の6)では公式表記が使われるため、書類作成時はそちらをご参照ください。
旧加算との比較 ― 点数だけ見れば「+3点」だが…
|
項目 |
旧加算(医療DX推進体制整備加算)最終形態 |
新加算(電子的診療情報連携体制整備加算) |
|
初診最高区分 |
12点(加算1:マイナ保険証利用率の段階的引き上げ要件あり) |
15点(+3点) |
|
区分数 |
6区分(加算1〜6)令和7年4月以降 |
3区分(簡素化) |
|
再診加算 |
別途「医療情報取得加算」3か月1回1点 |
一律2点・月1回(新設・別途加算ではなく統合) |
|
入院加算最高 |
なし(別加算) |
160点(新設) |
「初診で+3点」と聞くと、わずかな増点に見えます。しかし、本記事の核心メッセージは別の場所にあります。
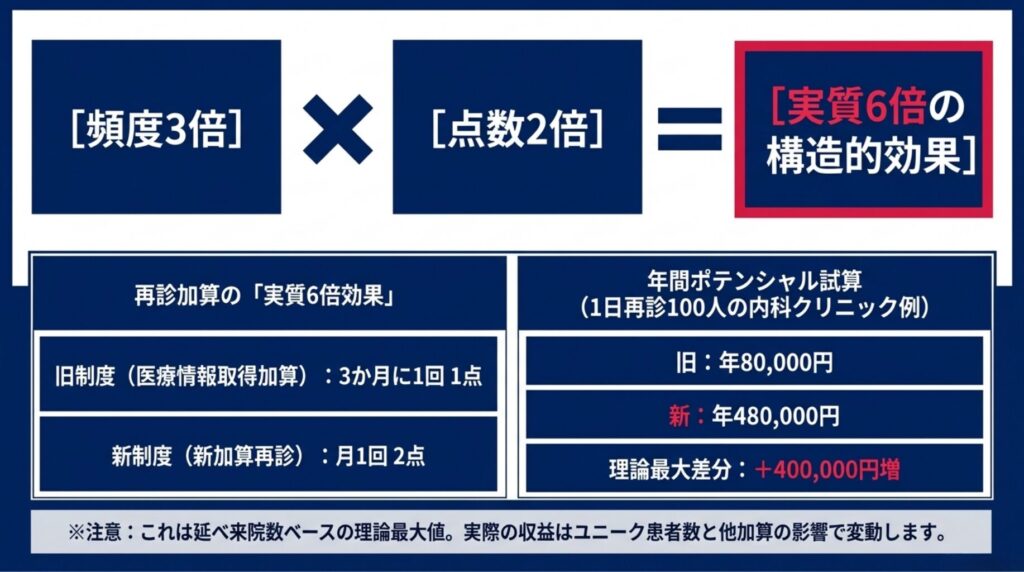
核心メッセージ ― 再診加算の「実質6倍効果」(ポテンシャル試算)
旧制度では、「医療情報取得加算」が再診時に 「3か月に1回・1点」 で算定できました(年表との橋渡し:第1章で示した通り、2024年12月にマイナ統合・一本化された廃止直前の点数です)。新制度では、これが廃止され、新加算の再診加算が「月1回・2点」 に変わりました。
ここが本記事最大の発見です。
|
観点 |
旧(医療情報取得加算) |
新(電子的診療情報連携体制整備加算 再診) |
倍率 |
|
算定頻度 |
3か月に1回 |
月1回 |
3倍 |
|
点数 |
1点 |
2点 |
2倍 |
|
再診1人あたり年間ポテンシャル |
4点(=年4回×1点) |
24点(=年12回×2点) |
🔥 実質6倍 |
つまり、再診患者1人あたりの「DX系加算」のポテンシャルが、頻度3倍 × 点数2倍 = 実質6倍 に跳ね上がりました。
これは何を意味するか。
再診患者を多く抱えるクリニックでは、新加算は「特別ボーナス」ではなく「恒常収益源」になります。
ポテンシャルの試算例:1日再診100人診ている内科クリニックなら、年間再診延べ約24,000人。旧の医療情報取得加算では年80,000円(24,000÷3×1点×10円)でしたが、新加算では年480,000円(24,000×2点×10円)。ポテンシャル上の増加額は年400,000円です。
📝 重要な但し書き:上記は 延べ来院数ベースのポテンシャル試算 です。実際の収益増は、月間ユニーク患者数(同一患者の月内重複を除外した数)で計算するため、ポテンシャル値より小さくなります。実務的な3段階収益シミュレーション(最小限/標準/積極的の3パターン)は第7章で詳述 します。本章ではあくまで「再診加算の構造的な威力」を理解する材料としてご覧ください。
入院加算(160点・80点)も含めて考えると、新加算の本質は「DX体制を整えたクリニックには、月1回ペースで再診のたびにポイントが入る恒常収益モデル」です。これが、旧加算との最大の違いです。
入院加算1(160点)と加算2(80点)の差分
入院料加算については、加算1と加算2の差は2倍(160 vs 80)。ただし、加算1は医療情報システムの安全管理(バックアップ要件など)に厳しい追加基準 があります(第8章で詳述)。中小病院がいきなり加算1を狙うのは現実的ではないことが多く、まず加算2、その後の体制強化で加算1へ という二段ロケットが現実解です。
第3章 ― 3つの実装ハードル(マイナ保険証30%/電子処方箋/CLINS)
新加算の取得には、3つの大きなハードルがあります。本章では、それぞれの中身と、実務的な対応の優先順位を整理します。
ハードル1:マイナ保険証利用率30% ― 最大の壁
これが最大の壁です。新加算の すべての区分(加算1・2・3)に共通する施設基準 として、マイナ保険証利用率30%以上が組み込まれました ✅。
判定方法の正確な理解
厚労省の施設基準告示および疑義解釈に基づく判定方法はこうです ✅(業界紙GemMed等で詳細解説):
加算算定月の 3か月前・4か月前・5か月前のいずれか のレセプト件数ベースのマイナ保険証利用率が 30%以上
具体例:6月診療分から算定したい場合、原則として3月実績が基準。これを満たさない場合、2月(4か月前)または1月(5か月前)の実績を代替に使えます。
「いずれか」と書かれていることが重要です。直近3か月のうち、いちばん良い月の値を採用できる ということ。届出時には、3か月のうち最も利用率の高い月を施設基準充足の根拠として記載してください。
💭 ここから私見ですが:これは政策の柔軟性であり、同時に「30%は超えるはず」という政府の自信の表れでもあるのではないでしょうか。マイナ保険証利用率の全国平均が2025年12月時点で63%超に達していることを踏まえれば、政府としても30%要件は「現実的なハードル」と判断したと推測できます。
全国実態の参考データ
⚠️ なお、業界全体としてマイナ保険証の利用率は 2025年12月時点で全国平均63.24% まで上昇しました(厚労省2026年2月発表)。これは2025年12月1日に 従来の保険証の経過措置(最長1年間の使用可能期間)が終了 したことによる駆け込み利用が主な要因です。2025年3月時点では27.26% だったので、わずか9か月で約36ポイント上昇したことになります。
しかし、これは全国平均の話。診療所単位では地域・診療科によって大きくばらつき、特に高齢患者中心の小規模診療所では、依然として30%到達が困難なケースも報告されています。自院の利用率は、レセコンまたはオンライン資格確認システムの管理画面で必ず事前確認 してください。
ハードル2:電子処方箋発行体制 ― 加算1を目指すなら必須
加算1の追加要件8(電子処方箋対応)の正確な定義はこうです:
電子処方箋を発行する体制 OR 調剤情報を電子処方箋管理サービスに登録する体制
院外処方と院内処方で、求められる体制が違う ✅
疑義解釈その4 問1で、この体制の中身が公式に明示されました。
|
処方形態 |
求められる体制 |
|
院外処方を行う場合 |
原則として、電子処方箋を発行しているまたは、引換番号が印字された紙の処方箋を発行し、処方情報の登録を行っている |
|
院内処方を行う場合 |
原則として、医療機関内で調剤した薬剤の情報を電子処方箋管理サービスに登録を行っている |
つまり、自院の処方形態に応じて、対応の仕方が変わります。
- 院外処方中心のクリニック:電子処方箋発行 or 引換番号付き紙処方箋+登録
- 院内処方中心のクリニック:自院調剤情報を電子処方箋管理サービスに登録
「発行体制」と「登録体制」のいずれか一方を満たせばOKという設計になっています。
全国の電子処方箋導入状況(厚労省公式データ・2025年6月時点)
電子処方箋は2023年1月から運用開始されましたが、医療機関での導入は依然として伸び悩んでいます。
|
施設種別 |
導入率(2025年6月22日時点) |
|
薬局 |
82.5%(8割超) |
|
病院 |
13.4% |
|
医科診療所 |
19.6% |
出典:厚生労働省「医療DX令和ビジョン2030」推進チーム第7回資料(2025年7月1日)
⚠️ 薬局側の対応はほぼ完了に近い水準ですが、医科診療所では約8割が未導入。つまり、加算1を目指す場合、多くのクリニックにとって電子処方箋導入が「最後の山」 になります。電子カルテベンダーへの早期問い合わせが必須です(クラウド型なら数十万円程度の初期設定で実現可能、IT導入補助金制度を併用すれば実質負担を抑えられるケースもあります)。
ハードル3:電子カルテ情報共有サービス(CLINS)接続 ― 経過措置の救世主
加算1の追加要件のうち、CLINS接続インターフェース要件には現時点で経過措置 があります。疑義解釈その4ではこう示されています:
「当分の間、当該基準を満たしているものと見做す」
これはどういう意味か。CLINS本体は2025年2月から全国10地域でモデル事業が順次開始され、本記事公開時点(2026年5月)でもモデル事業の検証フェーズが継続中 です(9地域22医療機関で運用検証中)。モデル事業で確認された課題(臨床情報の登録における不具合等)への対応を踏まえ、全国規模での本格運用は2026年度冬(2027年1・2月頃)を目標 としています(厚労省第26回(2025年12月10日)・第29回(2026年4月24日) 健康・医療・介護情報利活用検討会 医療等情報利活用ワーキンググループ資料)。
つまり、本記事公開時点ではCLINS本体がまだ全国本格運用に至っていないため、施設基準上は 「当分の間は要件を満たすものとして扱う」 という配慮が入ったわけです。これは経過措置というよりも、本格運用未完了を踏まえた合理的な暫定措置 と理解する方が正確です。
経過措置の終期 ― 「期限の定めなし」が正確な現状
注意すべきは、この経過措置の終期について、公式は具体的な期日を明示していない ことです。
|
ソース |
記述 |
信頼度 |
|
疑義解釈その4(公式) ✅ |
「当分の間、当該基準を満たしているものと見做す」(期限明示なし) |
S級+ |
|
メディカルケアサポート(業界解説)⚠️ |
(業界推測)「期限の定めはなく、CLINS側の整備状況に応じた対応」 |
B級 |
|
メディコム解釈(業界解説)⚠️ |
(業界推測)「(前身の経過措置を参考に)令和9年5月31日まで」 |
B級 |
つまり、公式には期限が決まっていないものの、業界では「令和9年(2027年)5月31日まで」とする 推測解釈 も見られます。これは、前身の医療DX推進体制整備加算でCLINS関連経過措置が令和8年5月31日まで延長された経緯を踏まえた業界側の推測であり、公式根拠はない ことに注意してください。
💭 ここから私見ですが:CLINS本体の全国本格運用が2027年1・2月頃に実現すれば、その後の経過措置は永続的ではないでしょう。本格運用後、CLINS対応施設数が一定の閾値を超えた段階で、おそらく令和9年度(2027年度)改定または期中改定で経過措置が解除される可能性が高いと考えています。
補足:CLINS、標準型電子カルテ、電子処方箋管理サービスの区別
医療DX関連の用語が紛らわしいため、ここで整理します:
|
サービス名 |
役割 |
現在の状況 |
|
CLINS(電子カルテ情報共有サービス) |
全国規模の医療情報連携基盤 |
2025年2月モデル事業順次開始→現在検証フェーズ→2026年度冬(2027年1・2月頃)本格運用目標 |
|
標準型電子カルテ |
政府開発のクラウド型電子カルテ(無床診療所向け) |
2026年度中完成目標、2027年度から本格版提供予定 |
|
電子処方箋管理サービス |
処方箋の電子化基盤 |
2023年1月から運用中 |
新加算の要件としては、CLINS接続(経過措置あり)と 電子処方箋対応(既に運用中)が中心です。標準型電子カルテは加算要件には含まれていません。
認知度ギャップ ― 業界全体の現実
⚠️ ウィーメックス株式会社が全国の開業医に実施した調査では、6割以上が電子カルテ情報共有サービス(CLINS)を「知らない」と回答 しました。つまり、今の時点でCLINSを意識して動いているクリニックは少数派 です。「自院だけが遅れている」と焦る必要はありません。逆に、いま動けば差別化になります。
3ハードルの実務優先順位(推奨)
|
優先度 |
ハードル |
期限イメージ |
アクション |
|
🔴 最優先 |
マイナ保険証利用率30% |
既に到達済みであることを 5/13までに確認 |
レセコン・オン資管理画面の確認 |
|
🟡 次点 |
電子処方箋(加算1向け) |
5/18届出か、6月以降の変更届で対応 |
ベンダーへの導入手続き照会 |
|
🟢 後追い可 |
CLINS接続(加算1向け) |
経過措置適用、2027年1・2月頃の本格運用に向けて準備 |
ベンダーのCLINS対応スケジュール確認 |
3つ全部を5/18までに完璧に満たす必要はありません。マイナ30%だけ確実に押さえれば、まず加算3で届出できます。これが第9章で詳述する「加算3での防衛的届出戦略」の出発点です。
第4章 ― 届出スケジュール3軸と「5/18の3層意義」
新加算を6月1日から確実に算定するためには、届出のタイミング を正しく押さえる必要があります。本章では、3つの期日(5/7・5/18・5/25)の意味と、なぜ 5/18が最重要の期限 なのかを、3層構造で解説します。
期日マトリックス:紙・推奨・電子の3軸
|
期日 |
内容 |
媒体 |
性格 |
|
5月7日 |
紙届出の受付開始 |
紙 |
公式期限の起点 |
|
5月18日 |
推奨届出期限 ★ |
紙 |
行政推奨期限 |
|
5月25日 |
電子申請の受付開始 |
電子 |
後発オプション |
|
6月1日(必着) |
紙届出の最終期限 |
紙 |
公式期限の終点 |
このスケジュール、最大のポイントは 「5/18が公式の推奨期限」 という点です ✅。これは厚労省通知(疑義解釈その3 問1)で明示されています:
「令和8年6月診療分の届出は5月7日から6月1日(必着)。ただし、可能な限り令和8年5月18日までの届出に努めること」
つまり、5/18は 「努力目標」と読める が、実態としては「ここを過ぎると審査が間に合わない可能性が高まる」境界線 です。
⚠️ 重要警告:旧加算からの自動移行は ない
ここが最大の落とし穴です。
既に「医療DX推進体制整備加算」を届出ていても、新加算「電子的診療情報連携体制整備加算」への移行は自動ではありません。改めて届出が必要 です。
この点は、複数の業界紙(メディコム、ユヤマ、メディカルケアサポート等)で繰り返し強調されています。「うちは旧加算を届けているから大丈夫」と思っている診療所が、6月1日にゼロ算定の事態に陥るリスク があるのです。
5/18の「3層意義」― なぜこの日が最重要か
5/18が単なる努力目標ではなく、実務的に最重要な期限 である理由を3層で整理します。
第1層:公式期限としての性格 ✅
厚労省の事務連絡(疑義解釈その3 問1)で明示された推奨期限。これが第1の意味です。
第2層:行政ナッジとしての性格 💭
💭 ここから私見ですが:5/18という日付は、6/1必着までに「審査・受理・通知」のサイクルを回すための 行政側の現実的な処理時間 を逆算して設定されたと推測しています。窓口混雑によって受理が遅れれば、6/1からの算定開始が間に合わなくなる。これを防ぐための 行政ナッジ(さりげない誘導) が5/18という日付の本質ではないでしょうか。
第3層:事務処理パンク防止としての性格 💭
💭 これも私見ですが:5月下旬は連休明け・年度初めの業務が重なり、地方厚生局の届出担当窓口は 物理的に処理能力の限界 に達する可能性が高い。5/18までに集中させることで、行政・医療機関双方の 事務処理パンクを防ぐ という意味もあるはずです。
つまり、5/18は「公式期限+行政ナッジ+事務処理パンク防止」の3層の意味を持つ「実務上の防波堤」 なのです。この日を意識せず、6/1ギリギリの提出で進めると、想定外のトラブル(書類不備での差戻し等)が発生した場合、6/1の算定開始に間に合わないリスクが急増します。
加算3での「防衛的届出戦略」への伏線
「とはいえ、加算1の追加要件(電子処方箋・CLINS)が間に合わない…」というクリニックも多いはずです。
そこで本記事の重要な戦略提案:まず加算3で5/18までに届出する → 6月以降に体制が整い次第、加算2/1へ変更届を出す。これが 「防衛的届出戦略」 です。詳細は第9章で扱いますが、本章のポイントは以下:
「5/18までに加算3で確実に押さえる → ゼロ算定リスクを回避 → 後から上位加算へ移行」が現実解
これが、3層意義のすべて(公式期限・行政ナッジ・事務処理パンク防止)を踏まえた、最も合理的な届出戦略 です。
第5章 ― 疑義解釈の重要5問
新加算の運用ルールは、厚労省が累次発出している 疑義解釈 で具体化されています。本章では、本記事公開時点(2026年5月9日)までに発出された 疑義解釈その1〜その4 から、特に重要な 5つのQ&A を厳選して解説します。
5問の選定基準
数十問にわたる疑義解釈の中から、以下の基準で5問を絞り込みました:
- 算定の可否を直接左右する論点(基準1:算定リスク)
- 届出戦略に直結する論点(基準2:実務影響)
- 誤読・誤算定が起こりやすい論点(基準3:返戻リスク)
Q1:CLINS接続要件の地域ネットワーク代替(疑義解釈その1 問1)
論点:加算1の追加要件であるCLINS接続インターフェースは、CLINS本体が未稼働の現時点(2026年5月)ではどう判断すべきか。
回答(要約) ✅:電子的診療情報連携体制整備加算1に関する施設基準のうち、(11)のイ及びウ(地域医療情報ネットワークへの参加要件)を満たす場合には、「電子カルテ情報共有サービスとの接続インターフェースを有していること」を満たすものとみなす(疑義解釈その1 問1)。
実務影響:これは 加算1の取得を狙うクリニックにとっての救済規定 です。第3章で詳述した通り、CLINS本体は2026年度冬(2027年1・2月頃)の本格運用開始を目標とする現状でも、既存の地域医療情報ネットワークに参加していれば、加算1の追加要件9(CLINS接続)を実質的に満たせます。
⚠️ ただし:「地域医療情報ネットワーク」の定義は地域によって異なります。自院が参加しているネットワークが要件(11)のイ及びウに該当するかは、地方厚生局への事前確認が必須 です。地域連携クリティカルパスや病診連携システムとの接続実績がある場合、要件充足の可能性が高まります。
Q2:5/18推奨期限の正式根拠(疑義解釈その3 問1)
論点:第4章で扱った5/18推奨期限の公式根拠。
回答(要約) ✅:「令和8年6月診療分の届出は5月7日から6月1日(必着)まで。ただし、可能な限り令和8年5月18日までの届出に努めること」と明示。
実務影響:第4章で詳述した通り、5/18は 「公式期限+行政ナッジ+事務処理パンク防止」の防波堤。届出担当者はこの日付を最優先で意識すべきです。
Q3:電子処方箋発行体制の「院外処方/院内処方」区別(疑義解釈その4 問1)
論点:加算1の追加要件8(電子処方箋)は、院外処方と院内処方で要件が異なるか?
回答(要約) ✅: – 院外処方を行う場合:原則として、電子処方箋を発行し、または引換番号が印字された紙の処方箋を発行し処方情報の登録を行っていること – 院内処方を行う場合:原則として、医療機関内で調剤した薬剤の情報を電子処方箋管理サービスに登録を行っていること
実務影響:院内処方主体のクリニックも、薬剤情報の電子処方箋管理サービスへの登録が必要。これまで「院内処方だから電子処方箋は関係ない」と思っていた診療所は、要件確認が必須です。
Q4:接続インターフェース要件の具体的内容(疑義解釈その4 問2・3)
論点:「電子処方箋管理サービス/電子カルテ情報共有サービスとの接続インターフェースを有していること」とは、具体的に何を指すか?
回答(要約) ✅:運用開始日が登録され、厚生労働省ウェブサイトにおいて対応施設として公表されている状態。運用開始日の登録は「医療機関等向け総合ポータルサイト」から実施。
⚠️ ただし:CLINSの運用開始日入力機能と公表ページは、令和8年4月時点で準備中(疑義解釈その4の※注釈)。準備が整い次第、両サイトで公表される予定。これが第3章で扱った 「当分の間」経過措置の実態的根拠 です。
実務影響:単にシステムを導入するだけでは要件を満たさない。「ポータル登録+厚労省サイトでの公表」までが要件 です。届出時には、自院がこの公表リストに掲載されているかを確認する必要があります。
Q5:同月内併算定不可ルール(疑義解釈その4 問4)
論点:初診で本加算を算定した同月内に、再診時にも本加算を算定できるか?
回答(要約) ✅:算定不可。初診料の注16の本加算を算定した月に再診を行った場合、再診料の注19・外来診療料の注10の本加算は 算定できない。逆も同様(再診で算定した月に他疾患で初診を行った場合、初診料の本加算は算定不可)。
実務影響:同月内に同じ患者の初診と再診が発生した場合、本加算は1回しか算定できない。レセコン設定で自動防止できる仕組みを導入しておくべきです。月複数回再診の患者については、第6章で別の重要論点として扱います。
5問の整理表
|
# |
出典 |
主要論点 |
正確性 |
|
Q1 |
その1 問1 |
CLINS接続要件の地域ネットワーク代替 |
✅ 公式 |
|
Q2 |
その3 問1 |
5/18推奨期限の根拠 |
✅ 公式 |
|
Q3 |
その4 問1 |
電子処方箋発行体制の区別 |
✅ 公式 |
|
Q4 |
その4 問2・3 |
接続インターフェース要件 |
✅ 公式 |
|
Q5 |
その4 問4 |
同月内併算定不可 |
✅ 公式 |
⚠️ 疑義解釈は今後も追加発出される可能性があります。自院に直接影響する論点は、随時厚労省サイトで最新版を確認 することをお勧めします。
第6章 ― 明細書発行体制等加算との併算定不可(「+3点 vs 実質+2点」の構造的影響)
本章は、本記事の 経営判断アドバイスとしての信頼性を左右する重要論点 です。第2章で示した「初診+3点」「再診の実質6倍効果」を、実態に即して精緻化 します。
明細書発行体制等加算とは何か
|
項目 |
内容 |
|
正式名称 |
A001 再診料 注11 「明細書発行体制等加算」 |
|
点数 |
1点 |
|
対象 |
診療所のみ |
|
算定頻度 |
再診のたびに算定可(月複数回算定可) |
|
算定要件 |
明細書を患者に無料で交付している施設基準 |
ここで重要なのは、明細書発行体制等加算が 「再診料の加算」 であり、初診料には適用されない こと、そして 月複数回算定可 であることです。
旧加算との関係:併算定可能だった
「医療DX推進体制整備加算」(旧加算)と明細書発行体制等加算は、併算定が可能 でした ✅。直接の禁止規定はなく、施設基準にも明細書無償交付要件は内包されていなかったため、両方算定する診療所が存在 していました。
新加算の構造変化:基本要件「ロ」に内包
新加算「電子的診療情報連携体制整備加算」は、基本要件「ロ」に「明細書を患者に無償で交付していること」が内包 されました ✅。これにより、明細書発行体制等加算との併算定は不可 となりました(複数業界紙で確認済み)。
万が一、レセプト上で両方を算定すると 返戻の対象 となります。レセコン設定で自動付与されている場合は、ベンダーへの設定変更依頼が必須 です。
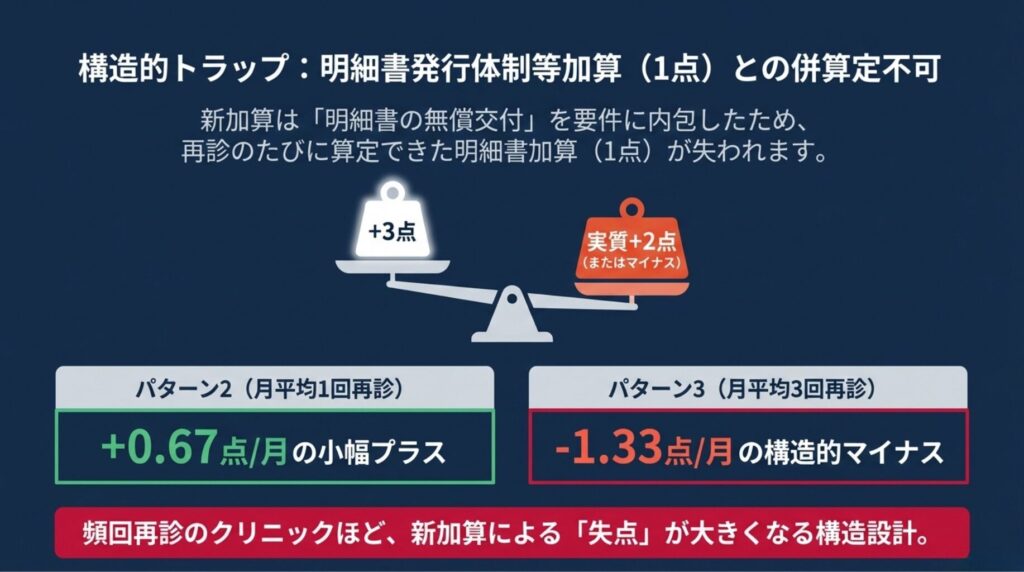
★「+3点 vs 実質+2点」の3パターン分析 ★
ここから、本記事最大の精緻化です。第2章で「初診で+3点」「再診で実質6倍効果」と書きましたが、これは 明細書発行体制等加算との併算定可能性を考慮していない単純比較 でした。実態に即して、3つの患者パターン で再分析します。
パターン1:初診の比較(影響なし)
結論:純粋に+3点 ✅
明細書発行体制等加算は 再診料の加算 なので、初診料には影響しません。
|
比較 |
旧加算(最高) |
新加算(最高) |
差分 |
|
初診時 |
12点 |
15点 |
+3点 |
第2章の「+3点」表現は、初診加算の比較として正確 です。
パターン2:月1回再診の患者(小幅プラス)
結論:+0.67点(実質1.5倍)
|
比較 |
計算 |
月点数 |
|
旧体制 |
医療情報取得加算(3か月1回1点)= 月平均0.33点 + 明細書加算1点 |
約1.33点 |
|
新加算 |
電子的診療情報連携体制整備加算(月1回2点)+ 明細書加算なし |
2点 |
|
差分 |
+0.67点 |
第2章で示した「再診の実質6倍効果」は、医療情報取得加算との単純比較 でした。明細書加算併算定不可を考慮すると、実質倍率は約1.5倍 になります。
パターン3:月3回再診の患者(減収可能性!)🔴
結論:-1.33点(減収)
ここが本章の最重要発見です。
|
比較 |
計算 |
月点数 |
|
旧体制 |
医療情報取得加算0.33点 + 明細書加算1点×3回 |
約3.33点 |
|
新加算 |
電子的診療情報連携体制整備加算2点(月1回)+ 明細書加算なし |
2点 |
|
差分 |
-1.33点 🔴 |
つまり、月複数回再診の患者では、新加算導入で月収益が「減る」可能性 が構造的に存在します。
経営判断への影響
この構造的影響は、診療科特性によって大きく異なります:
|
診療科特性 |
月平均再診回数 |
新加算の影響 |
|
外来主体(風邪・予防接種等中心) |
1回未満 |
+1.0点前後の純増 |
|
慢性疾患管理(高血圧・糖尿病等) |
1回 |
+0.67点(小幅プラス) |
|
慢性疾患の頻回フォローアップ等(不安定狭心症の月複数回再診、不安定な糖尿病の頻回血糖確認等) |
2〜3回 |
±0〜-1.33点(要注意) |
注意すべきは、明細書発行体制等加算をすでに算定している診療所。届出変更前に、自院の患者特性(月平均再診回数)を試算 することが推奨されます。
第7章ROI試算への伏線
第7章では、これらの3パターン(最小限・標準・積極的)に 2つの補正要因 を統合した精緻なROI試算を提示します:
- ユニーク患者数補正:延べ来院数ではなく月間ユニーク患者数で計算(30〜40%補正)
- 明細書加算併算定不可補正:本章の月複数回再診影響を反映
第2章の「再診1人あたり年間ポテンシャル24点」は 理論上の上限 であり、第7章では 実務上の現実値 をご提示します。
💭 ここから私見ですが:本記事をきっかけに、明細書発行体制等加算をすでに算定している診療所が「新加算で減収する可能性」に気付くことが、本章の価値だと考えています。月複数回再診の患者を多く抱える診療科では、届出戦略そのものを再検討する余地があります。
第7章 ― 3段階収益シミュレーション(実務上の現実値)
第2章で示した「再診加算の実質6倍効果」「年間ポテンシャル増加額400,000円」は、あくまで 延べ来院数ベースの理論最大値 でした。本章では、ユニーク患者数補正 と 明細書発行体制等加算の併算定不可補正 という 二重補正 を加え、実務上の現実値 を3段階シミュレーションで提示します。
結論を先取りすると、実務上は年-196,000円から+176,000円まで、診療所によって370,000円超のレンジで結果が分かれます。第2章の「年400,000円増」は、最も恵まれた条件(予防接種専門外来型×加算1×明細書加算未取得)でほぼ達成可能ですが、頻回処置型クリニックでは構造的な減収リスクすら生じます。
本章を読み終えれば、自院の届出区分と患者構成から、年間収益の増減を概算できる ようになります。これが、第9章「防衛的届出戦略」の意思決定土台です。
二重補正の方法論
第2章のポテンシャル試算(年400,000円増)から実務値へ降ろす2つのレンズ:
補正1:ユニーク患者数補正 ― 「月1回」という上限
新加算は 月1回しか算定できません。月複数回来院する患者は、月1回分しか算定対象になりません。
つまり、実際の算定対象は 「月間ユニーク再診患者数 × 12ヶ月」 であって、延べ来院数(24,000人)ではありません。第2章では「24,000延べ来院 × 2点 × 10円 = 年480,000円」と試算しましたが、これは月平均1回ペースの患者が24,000人いた場合の理論値。実際は患者の重複(月複数回来院)があるため、ユニーク患者数で算定します。
補正2:明細書発行体制等加算(1点)の併算定不可補正
第6章で詳述した通り、新加算は明細書発行体制等加算(1点)と併算定不可です。明細書加算は 再診のたびに算定可能(月複数回)だったため、月複数回再診の多いクリニックでは、明細書加算の失点が決定的に大きくなります。
第6章の3パターン分析を年額に換算すると:
|
来院パターン |
第6章パターン |
月差分 |
年差分(ユニーク1,000人想定) |
|
月平均1.0回(慢性疾患管理) |
パターン2 |
+0.67点 |
+80,000円(再診のみ) |
|
月平均2.0回(通常外来+慢性) |
パターン2と3の中間 |
-0.33点 |
-40,000円(再診のみ) |
|
月平均3.0回(頻回処置・透析等) |
パターン3 |
-1.33点 |
-160,000円(再診のみ) 🔴 |
⚠️ 重要:これは「再診加算関連のみ」の差分。初診加算の差分は別途加算/減算する必要があります。
共通前提(モデルクリニック)
以下のシミュレーションは、典型的な内科系クリニックをモデルとします:
|
項目 |
数値 |
|
月間ユニーク再診患者数 |
1,000人 |
|
年間初診患者数 |
1,200人 |
|
月平均再診回数 |
1.0回(標準前提) |
|
旧加算(医療DX推進体制整備加算)取得状況 |
加算1(最高12点)を取得済み |
|
明細書発行体制等加算 |
取得済み |
|
マイナ保険証利用率 |
30%以上クリア |
⚠️ 試算の前提条件への注意(必読): – 旧加算1(12点)取得が前提:マイナ保険証利用率の段階的引き上げ要件を満たし最高区分を取得していた診療所がモデル – 旧加算2〜6(11点未満)を取得していた診療所:新加算との点数差が縮まるため、減収幅は本試算より小さく、加算1取得時の 増収幅は本試算より大きく なります(旧加算4=6点を取得していた診療所が新加算1を取得すれば、初診で+9点の純増) – ★重要分岐:明細書加算未取得の診療所★:補正2が不要になるため、本試算より 年間100,000〜300,000円の増収 が上乗せされます。明細書加算を取得していない診療所では、新加算の経営インパクトが大幅にプラス側に振れる ことをあらかじめご認識ください – マイナ保険証利用率30%未到達:新加算は届出不可。まず利用率引き上げが先決
自院の前提が本モデルと異なる場合、自院のレセコンデータで詳細試算してください。 上記の方向性(旧加算が低区分・明細書未取得ほど増収しやすい)を踏まえると、本試算は最も保守的なシナリオ に近いと言えます。
⚠️ 月平均再診回数とユニーク患者数の関係(重要・必読)
本モデルの「月ユニーク再診患者数1,000人」は、月平均1.0回再診を標準前提としています。月平均再診回数が変動する場合、年間延べユニーク患者数(=患者プールの実体規模)が変わるため、再診関連差分も比例的に変化します。
|
月平均再診回数 |
年間延べ来院数 |
再診関連年差分 |
解釈 |
|
0.5回(予防接種・健診中心) |
6,000人 |
+140,000円 |
ユニーク患者プールが大規模 → 増収幅拡大 |
|
0.7回(皮膚科処置中心等) |
8,400人 |
+116,000円 |
ユニーク患者プールが標準より大規模 |
|
1.0回(慢性疾患管理)★基準 |
12,000人 |
+80,000円 |
本モデルの標準値 |
|
2.0回(混合型) |
24,000人 |
-40,000円 |
月複数回算定の失点が拡大 |
|
3.0回(頻回処置型) |
36,000人 |
-160,000円 |
月3回明細書加算の失点が決定的 |
⚠️ 自院の月平均再診回数の計算式:
月平均再診回数 = 月延べ来院数 ÷ 月ユニーク再診患者数
レセコンで「月延べ来院数」と「月ユニーク再診患者数」を抽出し、自院の実態値で再試算してください。経営判断は自院数値で必ず行うこと。本試算はあくまで標準モデルの参考値です。
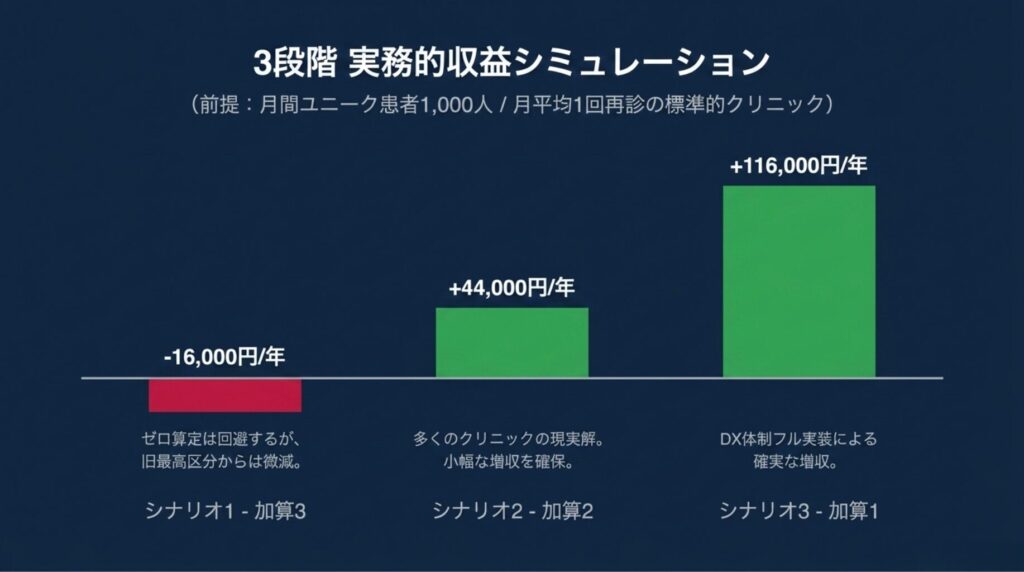
3段階シミュレーション(届出区分 × 月平均1回再診の標準前提)
まず、最も標準的な「月平均1回再診」の慢性疾患管理型クリニックで、加算1・2・3の3パターンを比較します。
シナリオ1:最小限届出(加算3)― 防衛策のみ
|
項目 |
計算 |
年間収益差分 |
|
初診加算(旧加算1:12点 → 新加算3:4点) |
1,200 × (4-12) × 10円 |
-96,000円 |
|
再診関連(再診加算新規+医療情報取得加算廃止+明細書併算定不可) |
第6章パターン2の年換算 |
+80,000円 |
|
総差分 |
-16,000円 🟡 |
結論:加算3届出単体では、標準的な慢性疾患管理型クリニックで 年間約1.6万円の微減。「ゼロ算定回避」の防衛効果はあるが、収益面では旧加算最高区分から微減になる構造。
シナリオ2:標準届出(加算2)― 多くのクリニックの現実解
|
項目 |
計算 |
年間収益差分 |
|
初診加算(旧加算1:12点 → 新加算2:9点) |
1,200 × (9-12) × 10円 |
-36,000円 |
|
再診関連 |
第6章パターン2の年換算 |
+80,000円 |
|
総差分 |
+44,000円 ✅ |
結論:加算2届出で、標準的な慢性疾患管理型クリニックは 年間約4.4万円の小幅増収。電子処方箋 OR 電子カルテ情報共有のどちらか一方で達成可能なため、多くのクリニックの 現実解。
シナリオ3:積極届出(加算1)― 最大値を狙う
|
項目 |
計算 |
年間収益差分 |
|
初診加算(旧加算1:12点 → 新加算1:15点) |
1,200 × (15-12) × 10円 |
+36,000円 |
|
再診関連 |
第6章パターン2の年換算 |
+80,000円 |
|
総差分 |
+116,000円 ✅✅ |
結論:加算1届出で、標準的な慢性疾患管理型クリニックは 年間約11.6万円の確実な増収。電子処方箋 AND 電子カルテ情報共有の両方を整備する経営的価値が明確に出る水準。
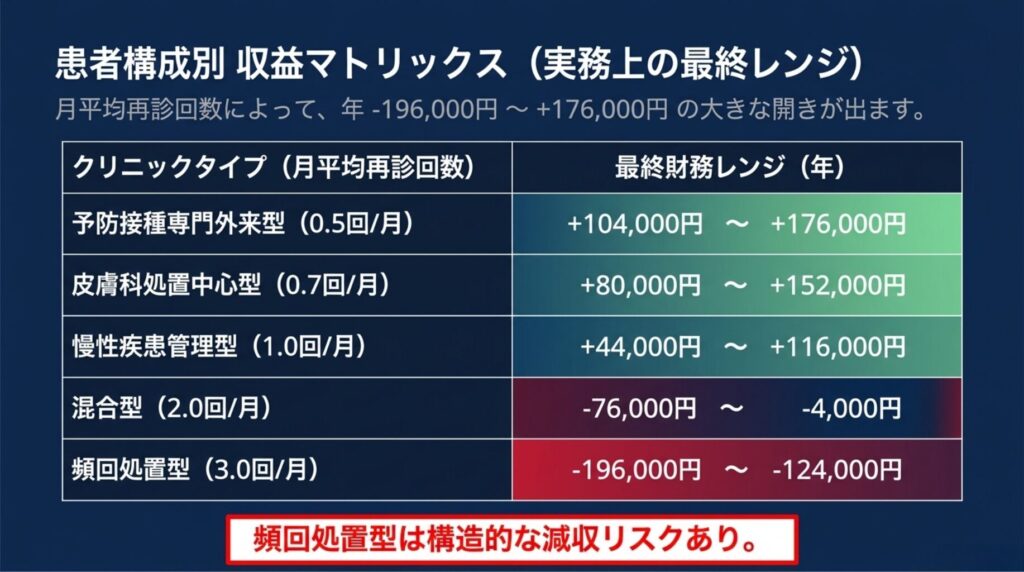
患者構成による補正 ― 「月平均再診回数」が決定的
上記は「月平均1回再診」前提。自院の月平均再診回数で結果は大きく変わります。
加算2取得時の患者構成別年間総差分
|
患者構成 |
月平均再診 |
再診関連差分 |
初診差分 |
年間総差分 |
|
予防接種専門外来型(予防接種・健診中心) |
0.5回 |
+140,000円 |
-36,000円 |
+104,000円 ✅ |
|
皮膚科処置中心型(小手術・処置中心) |
0.7回 |
+116,000円 |
-36,000円 |
+80,000円 ✅ |
|
慢性疾患管理型(高血圧・糖尿病等) |
1.0回 |
+80,000円 |
-36,000円 |
+44,000円 ✅ |
|
混合型(慢性+頻回処置) |
2.0回 |
-40,000円 |
-36,000円 |
-76,000円 🟡 |
|
頻回処置型(注射・処置・不安定狭心症等) |
3.0回 |
-160,000円 |
-36,000円 |
-196,000円 🔴 |
加算1取得時の患者構成別年間総差分
|
患者構成 |
月平均再診 |
再診関連差分 |
初診差分 |
年間総差分 |
|
予防接種専門外来型 |
0.5回 |
+140,000円 |
+36,000円 |
+176,000円 ✅✅ |
|
皮膚科処置中心型 |
0.7回 |
+116,000円 |
+36,000円 |
+152,000円 ✅✅ |
|
慢性疾患管理型 |
1.0回 |
+80,000円 |
+36,000円 |
+116,000円 ✅✅ |
|
混合型 |
2.0回 |
-40,000円 |
+36,000円 |
-4,000円 ⚖️ |
|
頻回処置型 |
3.0回 |
-160,000円 |
+36,000円 |
-124,000円 🔴 |
経営判断への接続 ― 本記事最大の発見
このシミュレーションが示す 本記事最大の構造的発見 はこうです:
新加算は「DX体制を整えた診療所への恒常収益源」と謳われましたが、明細書発行体制等加算との併算定不可により、月複数回再診の多い診療所では構造的な減収リスク を抱える設計になっています。
これは、単純な「新加算 = 増収」のメッセージとは異なる、シリーズで一貫した 構造的な視点 の核心です。
患者構成別の3つの戦略提案
戦略A:外来主体型クリニック → 加算1を狙う
- 予防接種専門外来型・健診中心型・皮膚科処置中心型など、月平均再診回数0回未満 のクリニック
- 加算1で 年152,000〜176,000円の増収 が確実(月平均5回〜0.7回想定)
- 電子処方箋・CLINS対応の早期着手が報われる
- 5/18までに加算3で 防衛届出、その後6月以降の変更届で加算1へ升格
戦略B:慢性疾患管理型クリニック → 加算1で確実な11万円増
- 高血圧・糖尿病・脂質異常症の定期管理が中心、月平均再診0回
- 加算2でも年4万円の増収
- 加算1なら年6万円増 → DX投資の 早期回収 が可能
- 推奨:加算2で5/18届出 → 加算1へ年内升格
戦略C:頻回処置型クリニック → 慎重判断+構造改革検討
- 注射・処置・不安定狭心症等の頻回フォローアップ中心、月平均再診0回以上
- 加算1でも年-124,000円〜-4,000円の減収リスク
- 単純な収益判断では「届出しない」選択も合理的に見えるが、新加算未届出は将来的な評価軸からの脱落 を意味する(第10章で詳述)
- 推奨:加算3で5/18届出(ゼロ算定回避) + 体制整備しつつ、患者あたりのケア質向上(情報連携による医療事故防止等)を別軸の価値として評価
第8章への接続 ― 「収支トントンや減収でも届出すべきか?」
「年-4,000円や-124,000円の減収リスクがあるなら、なぜ届出すべきか?」
これが本章を読んだ多くの院長の疑問でしょう。第8章では、新加算を 単純な点数加算ではなく「DX投資の回収を加速する評価」として読み解く 視点を提示します。診療報酬の 「サイバー保険」的な性格 という独自視点で、経営判断の根拠を再構築します。
第8章 ― 新加算の本質:DX投資の回収を加速する評価(サイバー保険的な性格)
第7章のシミュレーションは、衝撃的な結論を示しました。標準的なクリニックでも、新加算は 「絶対増収」ではない。慢性疾患管理型で加算2なら年4.4万円の小幅増、頻回処置型なら最大年20万円近い減収リスク。
ではなぜ、それでも届出すべきなのか?
答えは、新加算を「点数のもらい方」ではなく「DX投資の回収を加速する評価」として捉え直す ことにあります。
DX投資の現実的コスト構造
医療DXに本気で取り組む診療所の年間コスト感を整理します(2026年5月時点・業界相場概算、複数業界紙報道等を統合した著者推定):
|
投資項目 |
年間コスト(参考値) |
|
電子カルテシステム(クラウド型) |
30〜60万円 |
|
電子処方箋管理サービス対応 |
初期20〜50万円+年保守10〜20万円 |
|
CLINS接続インターフェース |
ベンダー対応費用(数万〜数十万円/年) |
|
サイバーセキュリティ対策(最低限) |
年30〜100万円 |
|
マイナンバーカード読取機器の維持・更新 |
年10〜30万円 |
|
合計(事故未発生時の通常年) |
年100〜250万円 |
|
⚠️ サイバーセキュリティインシデント発生時の対応 |
数百万〜数千万円(一度の事故) |
つまり、新加算(標準的クリニックで年4.4万円〜11.6万円増収)は DX投資総額の数パーセントを賄う程度 に過ぎません。「新加算で投資回収」を目指すと、桁が違って失望します。
📝 重要な但し書き:上記コスト感は 業界相場の概算範囲 であり、自院の実態と大きく異なる場合があります。実際のベンダー見積もりで確認してください。
新加算の本質的な役割 ― 「保険的性格」
⚠️ 本セクションで使用するメタファーへの注意(先にお読みください):以下で 「サイバー保険的な性格」 という比喩を使いますが、これは あくまで政策設計を理解するための比喩 であり、新加算が実際のサイバーセキュリティ事故時の損失を直接補償するわけではありません。「DX投資の継続を経済的に下支えする政策的補助金」としての性格を、保険のメタファーで理解する、という意味です。
ここで視点を変えてみましょう。診療報酬の本質は 「医療機関のインフラ整備への政策的支援」 です。新加算(年4.4万円〜11.6万円増)は、DX投資総額(年100〜250万円)を全額補填するものではなく、「投資の継続を経済的に支える定期的な補助金」 として機能します。
これを サイバー保険的な性格 と整理できます:
|
サイバー保険の機能 |
新加算の対応する機能 |
|
月額/年額の保険料を払い続ける |
DX投資コストを継続的に負担する |
|
事故時の経済的損失を緩衝する |
DX体制が政策評価軸で取り残されないよう年単位で経済的に支える |
|
事故が起きなくても保険料は戻らない |
DX投資の元本回収にはならない(差額は経営努力で補填) |
|
加入していないと、事故時の経済的ダメージが致命的 |
未届出は、2028年改定以降の評価軸からの脱落リスク |
つまり、上記4対比は 政策設計の構造的類似性 を示すための比喩であり、新加算が実際のサイバー事故損失を補償するものではないことに、改めてご留意ください。
「DX投資の回収を加速する評価」としての3つの機能
新加算を保険的視点で再評価すると、3つの機能が見えてきます:
機能1:投資の継続的キャッシュフロー化
DX投資は初期投資型ですが、新加算は 継続的な収益化 を実現します。月単位で再診加算が入り続けることで、DX投資のキャッシュフロー回復を加速します。
機能2:政策評価軸への組み込み
新加算を取得しているかどうかは、「この診療所はDXに取り組んでいる」という政策評価軸での可視化 を意味します。2028年改定でさらなる評価軸が追加される際、未届出の診療所は 出発点で遅れる ことになります(第10章で詳述)。
機能3:DXインシデント発生時の経済的緩衝
万が一、サイバーセキュリティインシデントが発生した場合、DX体制への継続投資(=新加算で経済支援)が、復旧期間中の経営的体力 を支えます。
経営判断の再構築
新加算の届出判断は、以下のように整理できます:
💭 筆者の見解:
「年4.4万円〜11.6万円の収益増(標準的クリニック)」を目当てに届出するのではなく、 「DX投資の継続を経済的に下支えする保険」として届出する。 収益増は副次効果、本質は政策評価軸での生存戦略。
これが第8章の核心メッセージです。
よくある誤解 ― 「儲かるから届出する」の落とし穴
第7章の試算結果(標準的クリニックで年4.4万円〜11.6万円の収益差分)を見て、「思ったより少ない」「明細書加算と相殺されて意味がない」と感じる院長もいるでしょう。これは正しい認識です。
しかし、短期の収益差分だけで届出判断するのは危険 です:
|
視点 |
短期収益視点 |
DX投資回収視点 |
|
評価軸 |
年4.4〜11.6万円増 |
DX体制の政策評価軸での可視化 |
|
タイムスパン |
単年度 |
2028年改定までの2年間 |
|
競合との位置 |
加算未届出でも当面OK |
未届出は将来的にDX非対応扱いされる |
|
経営判断 |
コスト次第で見送り |
戦略的に届出(最低でも加算3) |
新加算は、短期収益最適化のツールではなく、DX体制の継続的成熟への投資 です。
第9章への接続
「保険として届出すべき。では、具体的にいつ、どの区分で届出すべきか?」
第9章では、5/18の推奨期限を最大限に活かす 「防衛的届出戦略」 を提示します。加算3で確実に届出し、その後体制整備に応じて加算2/1へ升格する 二段ロケット戦略 が現実解です。
第9章 ― 防衛的届出戦略:「加算3で5/18届出 → 後から升格」の二段ロケット
章の核心メッセージ
第8章で確認した通り、新加算届出は 政策評価軸での生存戦略。そして第4章で示した通り、5/18が3層意義の防波堤(公式期限・行政ナッジ・事務処理パンク防止)。
これらを統合すると、シリーズで一貫した結論が見えてきます:
5/18までに加算3で確実に届出 → 6月以降の体制整備に応じて加算2/1へ変更届を出す。
これが「防衛的届出戦略」、すなわち 「リスクゼロで上振れ余地を残す二段ロケット戦略」 です。
なぜ「加算3先行」なのか
第3章で示した3つのハードル(マイナ保険証30% / 電子処方箋 / CLINS接続)のうち、加算3に必要なのは基本要件8項目(含むマイナ保険証30%)のみ。追加要件(電子処方箋、電子カルテ情報共有)は不要です。
|
加算区分 |
必要要件 |
5/18までの実現可能性 |
|
加算3 |
基本要件8項目(マイナ30%含む)のみ |
🟢 大多数のクリニックで可能 |
|
加算2 |
基本要件8項目 + (電子処方箋 or 電子カルテ情報共有) |
🟡 院外処方中心ならハードル中 |
|
加算1 |
基本要件8項目 + 電子処方箋 AND 電子カルテ情報共有 |
🔴 多くのクリニックで5/18までは困難 |
つまり、加算1や加算2を狙って5/18に間に合わず、結果として未届出のまま6月を迎える という最悪のシナリオを避けることが、防衛的届出戦略の本質です。
二段ロケット戦略の具体プロセス
🚀 第1段(5/18まで):加算3で確実に届出
|
アクション |
詳細 |
|
自院のマイナ30%確認 |
レセコン or オン資管理画面で2025年12月〜2026年3月の 最も利用率の高い月 を抽出 |
|
紙届出書類の準備 |
様式1の6(電子的診療情報連携体制整備加算)を地方厚生局HPからダウンロード |
|
各加算要件の自己確認 |
共通要件(基本要件イ〜チの8項目)の充足を確認 |
|
5月18日(月)朝必着で送付 |
各都道府県の地方厚生局へ郵送 |
⚠️ 本記事公開日(5月16日土曜日)からの逆算スケジュール:
|
日付 |
アクション |
|
5月16日(土) |
本記事公開、即座にアクション開始。レセコン管理画面確認、書類ダウンロード |
|
5月17日(日) |
書類準備、院長・医療事務で最終確認、郵便局営業日に注意(速達/書留で17日夕方発送が安全) |
|
5月18日(月)朝必着 |
5/17中に発送できなかった場合、朝の最遅配達対応または 窓口持参 |
これが、本記事冒頭で「48時間以内」と申し上げた根拠です。
🚀 第2段(6月1日施行後):体制整備に応じて加算2/1へ変更届
|
タイミング |
アクション |
|
6〜7月 |
電子処方箋導入完了 → 加算2へ 変更届 |
|
8〜10月 |
電子カルテベンダーの対応スケジュール確認、CLINS接続準備 |
|
2027年1・2月頃 |
CLINS全国本格運用と並行して、加算1取得を目指す |
変更届の3つのメリット: 1. 5/18届出よりも審査時間がかからない(既存施設基準の 区分変更のみ) 2. 体制が完全に整ってから届出できる(要件未充足の不安なし) 3. 月単位で随時変更可能(年単位の待機不要)
患者構成別の最終判断(第7章接続)
第7章のシミュレーションを「届出戦略」の視点で再整理:
🟢 外来主体型クリニック(月平均再診1.0回未満:予防接種・健診・皮膚科処置中心)
- 5/18:加算3で防衛届出
- 6〜7月:加算2へ変更届(電子処方箋導入完了次第、年+80,000〜+104,000円)
- 年内:加算1取得を目指す(年+152,000〜+176,000円の増収確実)
🟢 慢性疾患管理型クリニック(月平均再診1.0回)
- 5/18:加算3で防衛届出
- 6〜7月:加算2へ変更届(年4万円増)
- 年内 or 翌年:加算1取得検討(年6万円増 = +7.2万円の追加効果)
🟡 頻回処置型クリニック(月平均再診2.0〜3.0回)
- 5/18:加算3で防衛届出(ゼロ算定回避)
- 年内:加算2への升格を慎重判断(減収リスクと医療質向上のバランス)
- 加算1取得は2027年以降に検討(CLINS本格運用後)
アンチパターン3類型 ― やってはいけない3つの失敗
❌ 失敗パターン1:加算1を狙って5/18に間に合わない
- 「うちはCLINS対応進めているから加算1で行こう」と判断
- 5/18までにCLINS接続インターフェース要件の届出書類が間に合わない
- 結果:6月1日からゼロ算定
回避策:加算3で 必ず防衛届出。CLINS整備は変更届で対応。
❌ 失敗パターン2:旧加算届出済みだから自動移行と誤認
- 「うちは医療DX推進体制整備加算1取得してるから大丈夫」と放置
- 6月1日から新加算は 自動移行しない(疑義解釈その3 問3)
- 結果:6月1日からゼロ算定
回避策:新加算には 必ず新規届出が必要 と認識する。
❌ 失敗パターン3:マイナ保険証利用率未確認で届出
- 自院の利用率を確認せず「全国平均63%だから大丈夫」と思い込み届出
- 高齢患者中心の診療所で利用率20%台 → 施設基準未充足
- 結果:届出受理されず、6月1日からゼロ算定
回避策:レセコン or オン資管理画面で 必ず事前確認。30%未到達なら、まず利用率引き上げが先決。
役割別の48時間アクション
🏥 院長:戦略判断(所要時間:30分)
- 自院の患者構成を確認(月平均再診回数)
- 第7章シミュレーションで自院の収益増減を推定
- 加算3届出GO / NO-GO を決定
- 医療事務・IT担当へ指示
📋 医療事務:書類準備・届出実行(所要時間:2〜3時間)
- レセコンで2025年12月〜2026年3月のマイナ保険証利用率の 最高月を抽出
- 様式1の6 を地方厚生局HPからダウンロード
- 基本要件8項目の充足を院長と確認
- 5/17中に速達/書留で郵送、または5/18朝に窓口持参
💻 IT/事務長:将来計画(所要時間:1〜2時間)
- 電子処方箋ベンダーへ導入手続きを照会(変更届の準備)
- 電子カルテベンダーへCLINS対応スケジュール確認
- 加算2 → 加算1への 升格ロードマップ を作成
第10章への接続
「防衛届出 → 升格」の二段ロケットで2026年改定は乗り切れる。では2028年改定はどうなるのか?
第10章では、💭筆者の予測として、バリューラダーStep5「データ駆動型VBHC(Value-Based Health Care)」 の3要件予測を提示します。AI診断支援+PHR双方向+ファーマコゲノミクス連携が、2028年Step5の中核になる可能性について、現在の政策トレンドと業界データから読み解きます。
第10章 ― バリューラダーStep5:2028年改定予測(💭筆者私見)
章の前提と免責
⚠️ 重要な前提:本章は 💭筆者の予測(私見) です。厚労省の公式発表ではなく、現在の政策トレンドと業界データから読み解いた将来予測です。届出判断の根拠としてではなく、経営の長期戦略の参考 としてご活用ください。
第1章バリューラダーの再掲
第1章で示した「DX成熟度バリューラダー」の 記事⑭版(2026年5月施行直前) を再掲します:
|
Step |
内容 |
新加算との対応 |
|
Step 1〜3を吸収・統合 |
電子的診療情報連携体制(4/9/15点の3区分) |
新加算3/2/1 |
|
Step 4 |
AIクラーク(記事②の核心) |
変更なし |
|
Step 5 ★新設・💭 |
データ駆動型VBHC(価値ベース医療) |
2028年改定予測 |
本章では、このStep5の 3要件予測 を、最新の業界データと政策トレンドから論理展開します。
Step5の3要件予測(💭)
要件1:AI診断支援システムの導入 ― 確度【高】
事実ベース(✅): – 矢野経済研究所「診断・診療支援AIシステム市場に関する調査(2024年)」によれば、診断・診療支援AIシステム市場は 2028年度に264億円規模 に拡大する見込み – 厚労省は2024年から「AI機器の薬事承認加速化」を進めており、画像診断AIを中心に医療現場への普及が加速
💭 私見: 264億円規模への市場拡大は、政策的なバックアップが伴うと予想されます。2028年改定で「AI診断支援システムの導入」が新加算要件として 要件1の最有力候補 になるでしょう。具体的には、画像診断AI(眼底、胸部レントゲン、皮膚科等)または病理AI(細胞診支援、組織診支援)の導入が評価対象になる可能性が高いと考えます。
要件2:PHR双方向連携 ― 確度【中】
事実ベース(✅): – 厚労省「医療DX令和ビジョン2030」で、PHR(Personal Health Record)の本格運用が2028年度前後に予定 – マイナポータル経由での健康情報共有が2026年度から段階的に拡大中 – 健康診断結果、処方歴、検査結果が患者本人のスマートフォンで一元管理される構想
💭 私見: 2028年改定では、「医療機関側からPHRへの 書き込み」「PHRから医療機関側への 読み込み」の 双方向連携体制 が新たな評価軸として導入される可能性が高いと予測します。CLINSが「医療機関 ⇄ 医療機関連携」なら、PHR連携は「医療機関 ⇄ 患者連携」の本丸。
⚠️ 補強根拠の弱さ:本予測は政策トレンドの読み込みであり、厚労省の明示的なロードマップは未確認。あくまで💭私見の範囲です。
要件3:ファーマコゲノミクス連携 ― 確度【低・最投機的】
事実ベース(✅): – 「良質かつ適切なゲノム医療を国民が安心して受けられるようにするための施策の総合的かつ計画的な推進に関する法律」(ゲノム医療法、2023年6月施行)で、ゲノム情報の医療への活用が法制化 – がん遺伝子パネル検査の保険適用拡大が継続中 – 薬剤代謝関連遺伝子(CYP2C19等)の臨床応用が一部進展
💭 私見: 2028年改定で、ゲノム情報を踏まえた処方判断(ファーマコゲノミクス)に対応した医療機関への評価が、Step5の要件3として組み込まれる可能性があります。具体的には、薬剤性副作用予防のための遺伝子検査連携や、抗血小板薬の効果予測等が想定されます。
⚠️ 補強根拠の弱さ:本予測は最も投機的であり、2028年改定での実現可能性は要件1〜2より低い。「2030年改定で本格化」の方が確度が高いかもしれません。あくまで💭私見の最も投機的な部分です。
3要件予測の確度評価
|
要件 |
確度 |
根拠の強さ |
2028年改定での実装可能性 |
|
要件1:AI診断支援 |
高 |
矢野経済研究所データ+政策バックアップ |
80%程度 💭 |
|
要件2:PHR双方向 |
中 |
厚労省ロードマップに方向性あり |
50%程度 💭 |
|
要件3:ファーマコゲノミクス |
低 |
法制化はあるが、診療報酬への組み込みは未確定 |
20%程度 💭 |
⚠️ 確度パーセンテージは筆者の主観的見積もり であり、厳密な確率計算ではありません。経営判断の参考程度にご認識ください。
Step5達成への準備(💭)
「2028年改定でStep5評価が始まる」と仮定した場合、2026年5月時点でクリニックが取るべき準備:
🟢 今すぐ(2026年):基盤整備
- 新加算(電子的診療情報連携体制整備加算)の確実な届出(Step1〜3を統合)
- 電子カルテのクラウド化(AI連携の前提)
- 院内Wi-Fi整備(PHR連携の前提)
🟡 来年(2027年):選択的導入
- 自院の専門領域に応じた画像診断AI / 病理AI の試験導入
- マイナポータル連携機能の電子カルテへの組み込み
🔴 改定直前(2027年末):施設基準への対応
- 想定される施設基準(AI診断ログ、PHR連携回数等)への対応体制
- 加算上位への準備
「2028年は遠い」と感じる院長へ
2028年改定の準備は 2027年から始めても遅い 。2026年からのDX投資が、2028年Step5評価軸に到達するための 必要十分条件 です。
これが本記事の独自視点⑤の真の意味:
💭 新加算(Step1〜3統合)の届出は「2026年改定への対応」ではなく、「2028年Step5への助走」である。
第8章で示した「サイバー保険的な性格」と組み合わせると、新加算は2026年〜2028年の2年間の橋渡しとして機能します。
終章への接続
ここまでで、本記事の独自視点5本柱を順次回収してきました:
- 第2章:①再診加算の実質6倍効果(理論ポテンシャル)
- 第8章:②DX投資の回収を加速する評価
- 第9章:③加算3での防衛的届出戦略
- 第10章:⑤2028年Step5の3要件予測
残る ④5/18 = 3層意義の防波堤 は終章で最終統合します。終章では、これら5本柱を 「48時間アクションマップ」 として再構成し、読者が 本日5月16日(土)の午後からすぐに動ける 形でお届けします。
終章 ― 48時間アクションマップ:本日午後から5/18朝までの行動指針
ここまでお読みいただいた院長・医療事務・IT/事務長の皆様、本当にありがとうございました🍵
5/18の推奨期限まで残り 約48時間(本記事公開日:5月16日土曜日午後の場合) 。終章では、本記事の独自視点5本柱を 「48時間アクションマップ」 として最終統合します。
独自視点5本柱の最終回収
|
# |
独自視点 |
該当章 |
核心メッセージ |
|
1 |
再診加算の「実質6倍効果」 |
第2章+第7章 |
理論ポテンシャル年400,000円 → 実務値は患者構成次第で大幅変動 |
|
2 |
「DX投資の回収を加速する評価」 |
第8章 |
サイバー保険的な性格:政策評価軸での生存戦略 |
|
3 |
加算3での「防衛的届出戦略」 |
第9章 |
二段ロケット:5/18届出 → 6月以降升格 |
|
4 |
5/18 = 3層意義の防波堤 |
第4章+終章 |
公式期限・行政ナッジ・事務処理パンク防止の3層 |
|
5 |
2028年Step5の3要件予測(💭) |
第10章 |
AI診断+PHR+ファーマコゲノミクス(💭私見) |
★最終回収★ 5/18 = 3層意義の防波堤
第4章で示した5/18の3層意義を、終章の文脈で再統合します:
第1層:公式期限としての性格 ✅
- 厚労省疑義解釈その3 問1「可能な限り5月18日まで」の公式明示
- 「努力目標」と読めるが、これを過ぎると審査時間が逼迫
第2層:行政ナッジとしての性格 💭
- 5/18は6/1必着までに「審査・受理・通知」のサイクルを回すための逆算 と推測
- 行政側が「無理なく処理できる」期限としての設計
第3層:事務処理パンク防止としての性格 💭
- 5月下旬は連休明け・年度初め業務が重なり、地方厚生局の届出担当窓口は 物理的処理能力の限界
- 5/18集中で 行政・医療機関双方の事務処理パンクを防ぐ
3層を統合すると、5/18は「行政・医療機関双方を守る防波堤」として機能する ことが見えてきます。これを超えると、6/1からの算定開始リスクが急増します。
48時間アクションマップ(時系列)
🕐 5月16日(土)午後 ― 本記事公開直後
|
時間帯 |
アクション |
担当 |
|
16:00〜17:00 |
本記事を院長・医療事務・IT/事務長で共有 |
全員 |
|
17:00〜18:00 |
自院のマイナ保険証利用率を確認(レセコン or オン資管理画面) |
医療事務 |
|
18:00〜19:00 |
第7章シミュレーションで自院の収益増減を概算 |
院長 |
🕗 5月17日(日) ― 書類準備日
|
時間帯 |
アクション |
担当 |
|
午前 |
様式1の6 を地方厚生局HPからダウンロード |
医療事務 |
|
午前 |
基本要件8項目(イ〜チ)の充足を院長と確認 |
全員 |
|
午後 |
届出書類の最終確認 |
院長+医療事務 |
|
夕方 |
速達/書留で郵送(17日中に発送が安全) |
医療事務 |
🕔 5月18日(月)朝 ― 必着期限
|
時間帯 |
アクション |
担当 |
|
朝(必着のため) |
5/17中に発送できなかった場合は 窓口持参 |
医療事務 |
|
月曜午前 |
地方厚生局への着信確認(電話または追跡番号) |
医療事務 |
🕓 5月19日(火)以降 ― 第2段ロケット準備
|
時期 |
アクション |
担当 |
|
5月下旬〜6月 |
電子処方箋ベンダーへ導入照会 |
IT/事務長 |
|
6〜7月 |
電子カルテベンダーへCLINS対応スケジュール確認 |
IT/事務長 |
|
7〜8月 |
加算2 → 加算1への升格ロードマップ作成 |
IT/事務長+院長 |
役割別 統合アクション
🏥 院長:戦略判断・最終決裁
- 自院の患者構成(月平均再診回数)を把握
- 第7章シミュレーション結果から、加算3届出GO/NO-GO を決定
- 医療事務・IT/事務長への明確な指示
- 升格ロードマップの最終承認
📋 医療事務:書類準備・届出実行
- マイナ保険証利用率の最高月抽出(2025年12月〜2026年3月)
- 様式1の6 のダウンロードと記入
- 基本要件8項目の自己確認
- 5/17中の発送 or 5/18朝の窓口持参
💻 IT/事務長:将来計画
- 電子処方箋ベンダーへの導入照会
- 電子カルテベンダーへのCLINS対応確認
- 加算2 → 加算1への升格スケジュール
- 2028年Step5への準備(第10章)
「持っているから、つなぐ」の核心メッセージ
本記事の冒頭で、こうお伝えしました:
「持っているから、つなぐ。」
医療DX加算は 2つの系統が統合され、ついに「インフラを持っている」評価から「実際に情報を活用してつなぐ」評価へと、政策の重心が移った。
ここまでお読みいただいた皆様には、もう一つの意味が見えるはずです:
「持っているから、つなぐ。」
自院がマイナ保険証利用率30%を 持っている なら、新加算3を最低限 届出することで 政策評価軸につながる。それが2028年Step5への助走になる。
つまり、本記事の真のメッセージは 「持っている状態を、つなぐ行動に変換する」 ことの重要性です。
「やまちゃんの気まぐれ喫茶」シリーズの位置づけ
本記事⑭は、Reform Impact Lab「2026年度診療報酬改定」シリーズの中で、施行直前・実務直結のラストワンマイル として位置づけられます:
- 記事①〜⑩:政策分析・収益統合・告示答え合わせ
- 記事⑫:疑義解釈まとめ(実務対応)
- 記事⑬:在宅医療充実体制加算800点
- 記事⑭(本記事):医療DX加算の新体制への48時間アクションガイド
- 今後:施行後の実態追跡、疑義解釈の継続解説、2028年改定への準備
結びの一言
5/18まで残り約48時間。お茶を飲み終わったら、まず レセコンの管理画面を開いて、自院のマイナ保険証利用率を確認 してください。それが、48時間アクションの第一歩です。
そして、5/19の朝、地方厚生局からの受理通知を確認したとき、こう実感できるはずです:
「持っているから、つなげた。」
それが、本記事を最後までお読みいただいた皆様への、心からの願いです。
🍵 やまちゃんの気まぐれ喫茶 ― 共に、2026年改定の波を超えていきましょう。









🎧 耳で聴きたい方はこちら
理解を深めるために、音声でもお楽しみいただけます(約17分)
*シリーズ関連記事:
記事②:【2026年度診療報酬改定】AIクラーク1.2人換算の衝撃― 診療報酬改定が突きつける医療DXの「本気度」 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑤:【2026年度診療報酬改定】腎臓リハビリ「見送り」でも諦めるな ― CKD運動療法を収益化する3つの受け皿と収益シミュレーション – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑥:【2026年度診療報酬改定】心不全再入院予防継続管理料1,000点の算定戦略 ― 急性期・かかりつけ医・回復期の3施設別シミュレーション付 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑦:【2026年度診療報酬改定】CKD管理=心不全予防|学会ステートメント×CKMトライアングルで読み解くかかりつけ医の統合管理戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑧:【2026年度診療報酬改定 告示速報】10チェックポイント答え合わせ ― 充実管理加算の「相対評価」上位20%の衝撃と全勝の予測検証結果 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑨:BNP/NT-proBNP、なぜ査定される?― かかりつけ医のための保険算定 完全防御マニュアル – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑩:【2026年度診療報酬改定】CKM患者の月単位リレー型運用|心不全管理料→生活習慣病管理料スイッチで年間137万円の収益最適化戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑪:【2026年度診療報酬改定】疑義解釈その1+その2 徹底解説 ― 193問からクリニック院長が読むべき15問を厳選|施行直前ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑭:【2026年度診療報酬改定】医療DX推進体制整備加算は5/31廃止、新加算15点へ ― 旧加算届出済みでも再届出必須・5月18日までの48時間判断ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
臨床クイズ道場:🥋 臨床クイズ道場 — 診療報酬×CKM実力チェック – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
📊 noteで実務ツール公開中:充実管理加算ティア判定パック(Excel付)
【Excel付】充実管理加算ティア判定パック ― 自院のティアと年間増収額を自動算出|やまちゃん|気まぐれ喫茶Lab