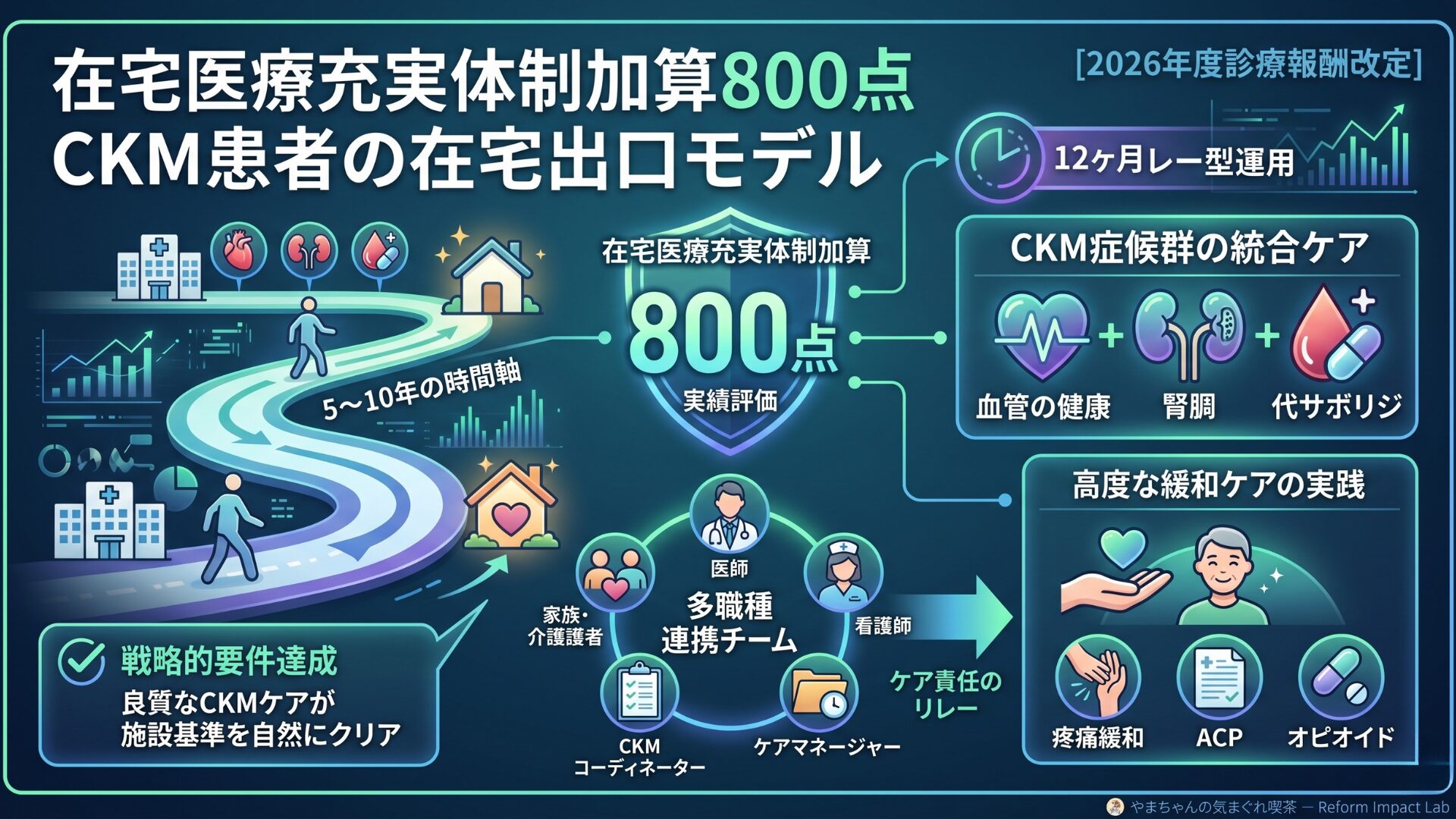
序章 ― 12ヶ月の最適化から、5〜10年の時間軸へ
「先生、お父さんの認知症がまた進行したみたいで、薬の管理がもう私たちでは追いつかないんです……」
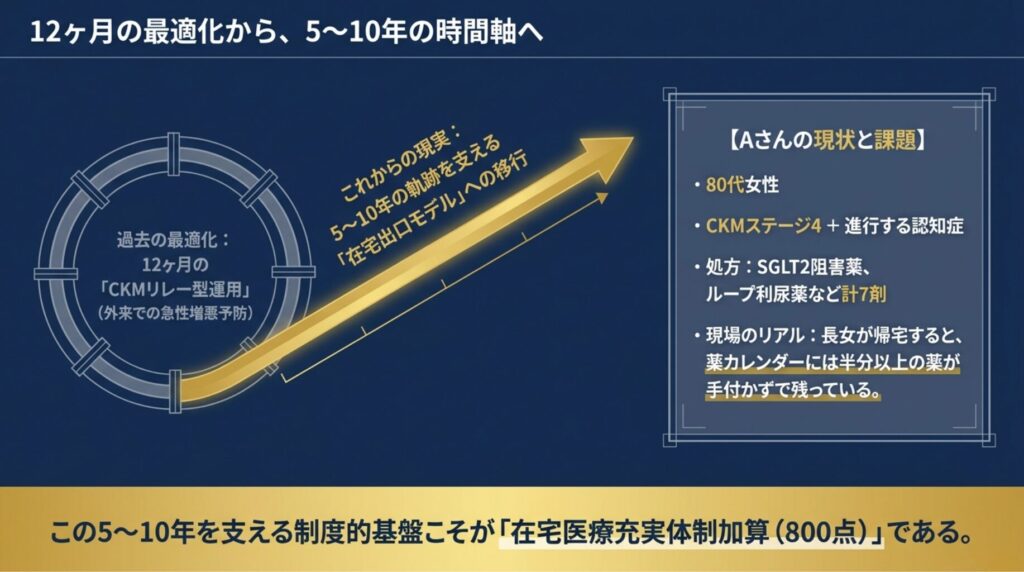
ある月曜日の午前中、あなたのクリニックの相談室で、80代女性 Aさん の長女がこう切り出したとしたらどうでしょうか。Aさん は5年前、糖尿病と高血圧で外来通院を始めました。3年前から心不全で入退院を繰り返し、2年前に CKD ステージ4 と診断。半年前に脳梗塞を発症し、それ以降、認知機能の低下が顕著になっています。SGLT2阻害薬・ループ利尿薬・ARB・スタチン・抗血小板薬と、日に7剤の内服が処方されていますが、長女が仕事から帰宅すると、薬カレンダーには 半分以上の薬がそのまま残っている ―。
これは、地域のクリニック院長なら誰もが直面する CKMステージ4 + 認知症 の典型的な患者像です。そして、こうした患者の数は、これから5年・10年の間に 指数関数的に増加 していきます。
記事⑩で論じた「CKMリレー型運用」は、心・腎・代謝の3軸を 12ヶ月の最適化 という時間軸で統合する戦略でした。生活習慣病管理料Ⅱから心不全管理料3への切り替え、月7ヶ月目を損益分岐点とする運用設計。これらは外来医療の最適化として有効です。
しかし、お茶を飲みながら少し考えてみてください。
CKM患者の疾病軌跡は、12ヶ月では終わりません。心血管・腎臓・代謝の機能低下は5年、10年というスパンで進行し、その先には在宅医療への移行と、最終的な看取りが待っています。冒頭の Aさん のような患者を、私たちはどこまで在宅で支えられるのでしょうか。そして、そのために必要な医療体制を、診療報酬制度はどう評価しているのでしょうか。
2026年度診療報酬改定で新設された 「在宅医療充実体制加算」(最大800点) は、まさにこの 5〜10年の時間軸 を支えるための制度的基盤です。記事⑩のリレー型運用が「12ヶ月の最適化」だとすれば、記事⑬で扱う在宅医療充実体制加算は 「在宅出口モデル」 ― CKM患者が住み慣れた地域で人生の最終章を迎えるための、医療インフラの設計図と言えます。
ただし、この800点は 簡単には取れません。施設基準は12要件にわたり、緊急往診30件・看取り合計30件・常勤換算医師3名以上といったハードルがそびえ立ちます。多くのクリニック院長が「うちには無理」と諦めかけている、という声を聞きます。
しかし、本記事を読み終えた時、あなたは別の景色を見ているはずです。CKM患者を真剣に診ているクリニックほど、800点要件を結果として自然に充足する という、制度設計の深層構造を理解することになります。冒頭の Aさん のような患者と、その家族と、地域の多職種チームを支える「在宅出口モデル」が、実は800点要件と表裏一体であることが見えてくるはずです。
それでは、5〜10年の時間軸を支える「在宅出口モデル」の解剖を始めましょう。
第1章 ― 800点の正体 ― 5区分6箇所マトリックス
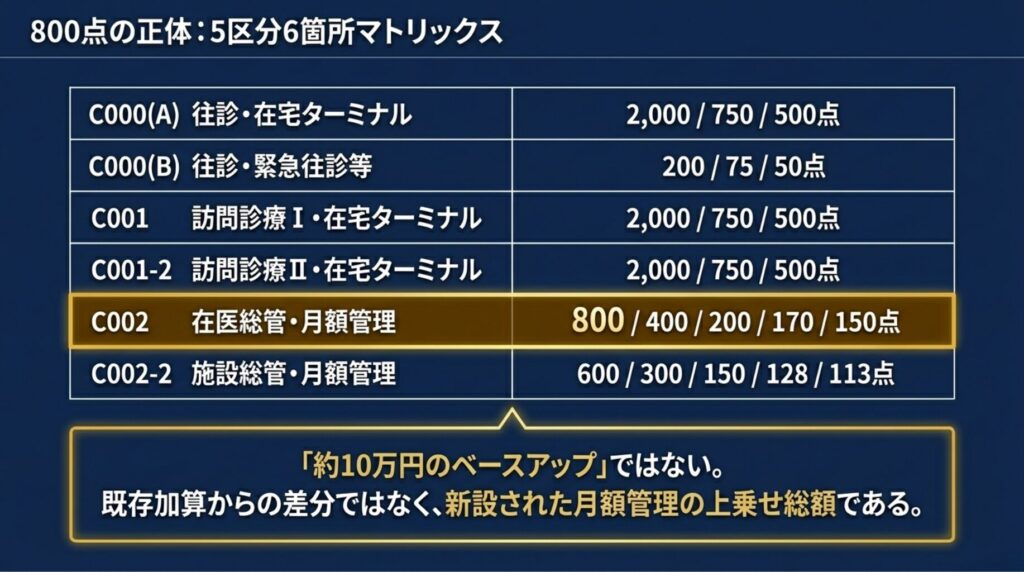
「在宅医療充実体制加算 = 800点」と単純に記憶している方が多いのですが、実態はもう少し複雑です。この加算は 5区分・実質6箇所 に配置されたマトリックス構造を持っています。
1-1. 6箇所マトリックスの全体像
|
算定区分 |
対象 |
評価点数 |
|
C000(A) |
往診料・在宅ターミナルケア加算算定時 |
2,000 / 750 / 500点 |
|
C000(B) |
往診料・緊急往診加算等の算定時 |
200 / 75 / 50点 |
|
C001 |
在宅患者訪問診療料Ⅰ・在宅ターミナルケア加算算定時 |
2,000 / 750 / 500点 |
|
C001-2 |
在宅患者訪問診療料Ⅱ・在宅ターミナルケア加算算定時 |
2,000 / 750 / 500点 |
|
C002 |
在医総管・月額管理 |
800 / 400 / 200 / 170 / 150点(5階層) |
|
C002-2 |
施設総管・月額管理 |
600 / 300 / 150 / 128 / 113点(5階層) |
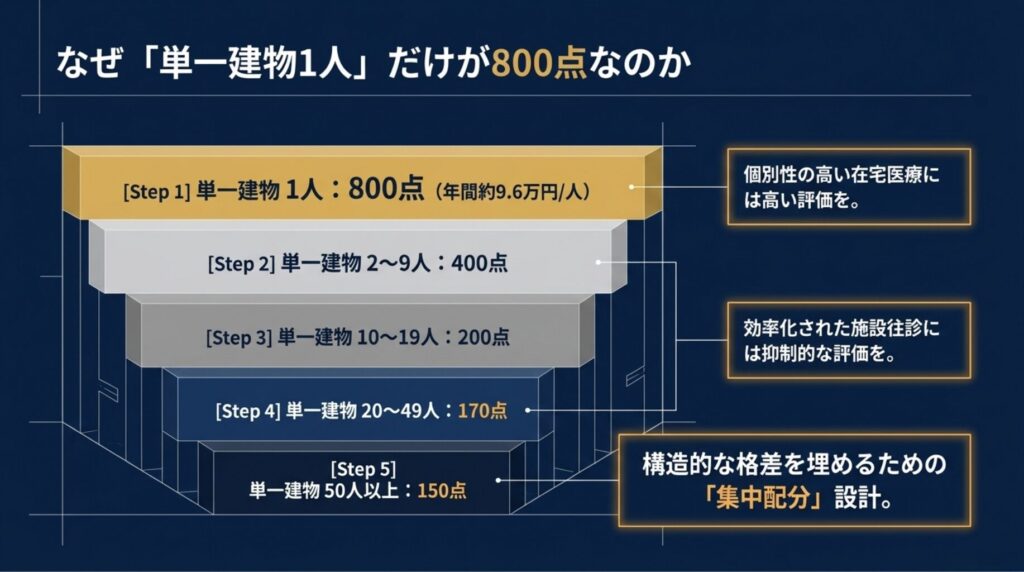
特に注目すべきは C002の階層性 です。「800点」は 単一建物診療患者が1人の場合 にのみ適用され、患者数が増えるに従って点数は段階的に下がります。
|
単一建物診療患者数 |
C002充実体制加算 |
|
1人 |
800点 |
|
2〜9人 |
400点 |
|
10〜19人 |
200点 |
|
20〜49人 |
170点 |
|
50人以上 |
150点 |
1-2. なぜ「単一建物1人」だけが800点なのか
この階層性は厚労省の明確なメッセージを反映しています。すなわち、「個別性の高い在宅医療には高い評価を、効率化された施設往診には抑制的な評価を」 という方針です。
たとえば、サービス付き高齢者住宅で50人を一括して訪問診療する場合、医師1人あたりの労働時間あたり収益は、個別の戸建て訪問診療よりも遥かに高くなります。この 構造的な格差を埋めるため、単一建物1人に最大点数を集中配分しているのです。
1-3. 既存加算からの「ベースアップ」ではない
ここで重要な注意点があります。一部の解説サイトで「800点は約10万円のベースアップ」という表現を見かけますが、これは 誤解を招く表現 です。
正確には、800点は旧「在宅緩和ケア充実診療所・病院加算」を 名称変更・拡充して新設された加算の総額 です。既存加算からの差分ではなく、新加算そのものの金額として理解する必要があります。年間換算では「8,000円/月 × 12ヶ月 = 約9.6万円/年/人」(単一建物1人の場合)が、月額管理の上乗せとして算定可能となります。
第2章 ― M系列・R系列の二層排他構造
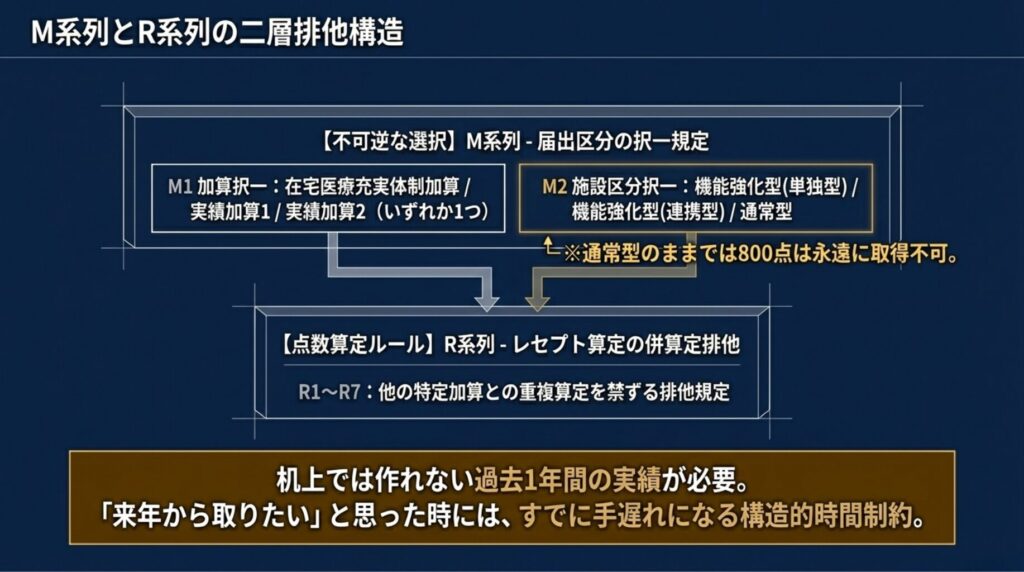
在宅医療充実体制加算800点を取得するには、二層の排他構造 を理解する必要があります。これは Reform Impact Lab で「M系列」と「R系列」と呼ぶ独自整理です。
2-1. M系列:届出区分の択一規定
施設基準通知(保医発0305第8号)では、医療機関は以下の択一を強制されます。
M1:加算の択一 – 在宅医療充実体制加算(800点) – 在宅療養実績加算1(200点) – 在宅療養実績加算2(100点) → いずれか1つのみ を様式11の3「届出区分」で選択
M2:施設区分の択一 – 機能強化型・単独型(第9の1の(1)) – 機能強化型・連携型(第9の1の(2)) – 通常型(第9の1の(3)) → いずれか1つのみ の届出に限定
ここで重要なのは、M1とM2は連動している という点です。M2で機能強化型でなければ、M1で在宅医療充実体制加算は選択できません。すなわち、通常型在支診のままでは、800点は永遠に取得できない のです。
2-2. R系列:点数算定の併算定排他
留意事項通知(保医発0305第6号)には、R1〜R7 の点数算定排他規定があります。これらは「実際にレセプト上で算定する際のルール」であり、他の特定加算との重複算定を禁じます。
施設基準通知側にR系列の追加規定はなく、R1〜R7で排他構造は完結しています。
2-3. 「不可逆な選択」という構造的制約
M系列の最も重要な特徴は、選択の不可逆性 です。
- 一度通常型として届出すると、機能強化型への移行には 過去1年間の実績要件 の蓄積が必要
- 緊急往診30件、看取り合計30件等の実績は、机上で作れない
- 連携型から単独型への昇格には常勤医師の追加配置が必要
すなわち、「来年から800点を取りたい」と思った時には、すでに手遅れ という構造的時間制約が存在するのです。
💭 筆者の予測:この不可逆性ゆえに、令和8年6月から令和9年5月までの 経過措置期間 が、多くの医療機関にとって最後のチャンスになるでしょう。詳しくは第9章で論じます。
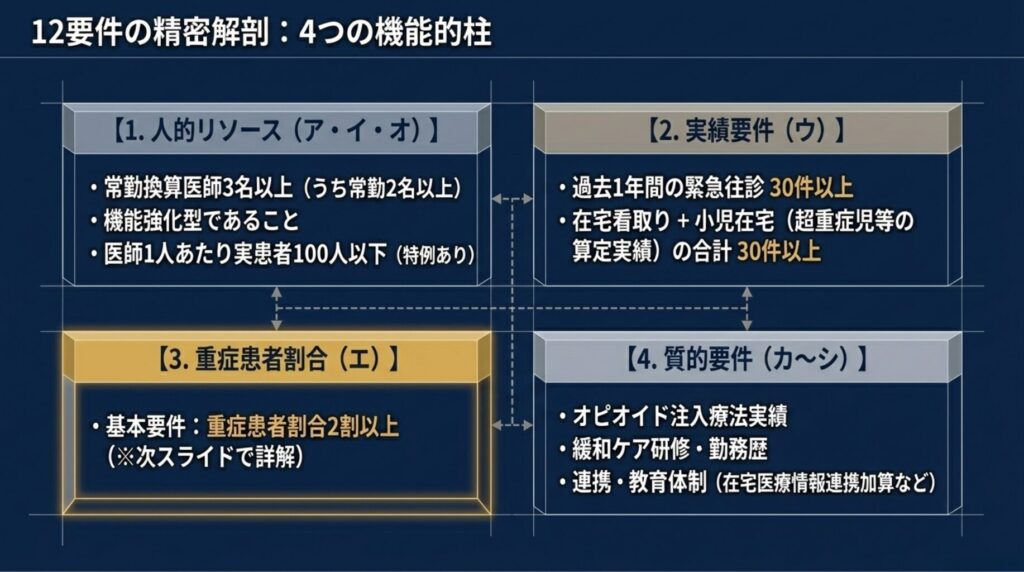
第3章 ― 12要件の精密解剖
在宅医療充実体制加算(第9の2の(3))には、要件ア〜シの 12項目 が定められています。一つずつ精密に見ていきましょう。
3-1. 人的リソース要件(ア・イ・オ)
要件ア:医師配置 – 在宅医療を担当する常勤換算医師数 3名以上 – かつ常勤医師数 2名以上
要件イ:機能強化型在支診/病であること – M2の機能強化型(単独型または連携型)が前提 – 通常型は不可
要件オ:担当患者数の上限 – 訪問診療担当時間の常勤換算医師数1人当たり 実患者数100人以下 – ただし以下の患者は 0.5人として換算可能(70人を上限とする特例): – 単一建物2人以上の患者 – 月1回訪問の患者
この特例の意味は実務的に大きいです。たとえば月2回訪問の単一建物1人患者100人を抱える医師は、月1回訪問の患者を 追加で70人受け入れ可能(70人 × 0.5 = 35人換算 → 100人 + 35人 = 実質170人まで)。これは在宅医療のキャパシティ設計において重要な制度的配慮です。
3-2. 実績要件(ウ)― 小児在宅医療への配慮
要件ウ:実績 – 過去1年間の 緊急往診実績30件以上 – かつ – 過去1年間の 「在宅看取りの実績」 + 「15歳未満の超重症児・準超重症児に対する在宅医療の実績」 の合計が30件以上
ここで多くの解説サイトが誤読しているポイントがあります。「看取り単独で30件以上」ではありません。小児に関しては「死亡」ではなく「在宅医療の実績」でカウント可能です。具体的には、3回以上の定期訪問を行い、かつC002(在医総管)またはC002-2(施設総管)を算定している超重症児・準超重症児が対象となります。
これは医療的ケア児に対する地域での継続的支援を評価する政策的配慮であり、小児在宅医療を行うクリニックには大きな朗報 です。
3-3. 重症患者割合要件(エ)― 緩和措置の鍵
要件エ(前段):基本要件 – 重症患者割合 2割以上
計算式は以下の通りです:
|
記号 |
内容 |
|
① |
在医総管 算定患者の延べ診療月数 |
|
② |
施設総管 算定患者の延べ診療月数 |
|
③ |
①②のうち別表第8の2の状態患者の延べ診療月数 |
|
④ |
在宅がん医療総合診療料 算定患者の延べ診療月数 |
|
⑤ |
①②のうちターミナル+看取り+死亡診断算定の延べ診療月数 |
要件エ(後段):緩和措置(15%要件)
以下の【条件1】かつ【条件2】を両方満たす場合、重症患者割合は 1割5分以上 で要件充足:
|
条件 |
内容 |
|
条件1 |
適切なケア重度認知症患者の延べ診療月数の割合が 8分以上 |
|
条件2 |
同じ全体延べ診療月数のうち、適切なケア重度認知症かつ在医総管算定患者の延べ診療月数の割合が 4分以上 |
★ ここで 極めて重要なポイント があります。【条件1】と【条件2】の 分母は同じ で、ともに「全体(在医総管+施設総管+在宅がん総合)の延べ診療月数」です。
【条件2】の分母を「重度認知症患者の総数」と誤読してしまうと、要件達成の判断が大きくずれてしまいます。これは記事⑫でも詳しく解説した、施行後の最大の落とし穴の一つです。
3-4. 「適切なケアを行う重度の認知症患者」の3要件
緩和措置(15%要件)でカウントされる「適切なケアを行う重度の認知症患者」には、3要件すべて の充足が必要です。
- 認知症自立度ⅣまたはM に該当
- 介護者への助言・療養方針の意思決定支援 を継続的に実施
- 直近3か月以内に関係機関との情報共有・連絡調整 を実施
単なる「自立度Ⅳ/M」だけではなく、意思決定支援+関係機関連携の継続的実施 が要件です。これが満たされない場合、緩和措置は適用されません。
第6章でこの3要件と CKM 患者の在宅医療がいかに自然に重なり合うかを論じますが、まずは要件カ〜シを片付けておきましょう。
3-5. 質的要件(カ〜シ)
要件カ:オピオイド系鎮痛薬注入療法 – 過去1年間で2件以上、または過去5件以上経験 + 1年10件以上の実績
要件キ:緩和ケア研修会修了の常勤医師
要件ク:勤務歴要件 – 緩和ケア病棟または看取り10件以上の医療機関で 3か月以上の勤務歴 がある常勤医師
要件ケ:院内掲示
要件コ:医師等の教育体制(4選択肢のいずれか) – 地域医療実習生の受入 – 協力型臨床研修病院 – 専門研修連携施設 – 地域枠卒業医師の受入実績
要件サ:在宅医療情報連携加算の届出
要件シ:在宅データ提出加算の届出(望ましい)
カ〜クは 「非がん疾患(心不全・腎不全等)に対する高度な緩和ケア能力」 を求める要件です。これは厚労省が在宅医療充実体制加算の本質を「がん末期だけでなく、CKM患者を含む慢性疾患末期の緩和ケア」と位置づけている証左と言えます。
3-6. 12要件の運用シナリオ ― 3つのクリニックモデル
12要件を抽象的に理解するだけでは不十分です。Reform Impact Lab Donabedian S-P-O モデルの観点から、3つの典型的クリニックモデル での運用を見ていきましょう。
モデル1:地域密着型・小児在宅併設クリニック(Bクリニック)
人口10万の地方都市で、常勤医師3名(うち小児科専門医1名)、訪問看護ステーション併設のクリニックです。
|
観点 |
状況 |
|
Structure |
常勤医師3名(要件ア充足)、機能強化型連携型(要件イ充足) |
|
Process |
緊急往診35件/年、看取り20件 + 小児在宅12件 = 32件(要件ウ充足) |
|
Outcome |
重症患者割合 18%(要件エ前段未達)、ただし重度認知症患者比率10%・在医総管比率5%で緩和措置適用 |
→ Bクリニックは「重度認知症患者を多く診ている」「小児在宅医療と組み合わせている」という地域特性を活かし、緩和措置(15%要件) で 800点を取得できる典型例です。
モデル2:都市部・機能強化型単独型クリニック(Cクリニック)
人口100万都市の市街地、常勤医師4名・訪問看護師8名・CKMコーディネーター2名を擁する大規模クリニックです。
|
観点 |
状況 |
|
Structure |
常勤医師4名・専任ケア体制(要件ア・コ・サ充足) |
|
Process |
緊急往診50件/年、看取り単独で35件(要件ウ充足) |
|
Outcome |
重症患者割合 25%(要件エ前段直接充足) |
→ Cクリニックはがん末期患者の比率が高く、緩和措置に依存せず に2割要件を直接充足。要件カ(オピオイド注入療法)・要件キ・ク(緩和ケア研修)も豊富に蓄積され、800点を「フルスペック」で取得します。
モデル3:転換期にある中規模クリニック(Dクリニック)
常勤医師2名 + 非常勤医師多数の従来型在支診で、これから機能強化型への移行を目指すケースです。
|
観点 |
状況 |
|
Structure |
常勤医師2名(要件ア未達 ― 1名不足) |
|
Process |
緊急往診20件/年(要件ウ未達 ― 10件不足) |
|
Outcome |
重症患者割合 12%(要件エ未達) |
→ Dクリニックは現状では800点取得不可。令和9年6月までの経過措置期間(第9章で論じる)を活用し、(1) 常勤医師1名の追加採用、(2) 連携保険医療機関の構築、(3) 重症患者受入実績の蓄積、を計画的に進める必要があります。
これら3モデルから見えてくるのは、「800点取得」は単一のテンプレートで達成できるものではなく、各クリニックの構造的特性(規模・地域・専門性)に応じた戦略が必要 だということです。次章以降で、この多様な戦略を支える疫学的・経済的基盤を解説していきます。
第4章 ― CKMステージ4 の予後 ― 失われる15.5年
ここからは制度から離れ、CKMステージ4の臨床像 を直視します。記事⑬の核心テーマは、まさにこの病態を在宅で支えることだからです。
4-1. CKMステージ分類とステージ4
米国心臓協会(AHA)は2023年、CKM症候群を病態進行に応じて ステージ0〜4 に分類しました。
|
ステージ |
内容 |
|
0 |
CKMリスク因子なし |
|
1 |
過剰または機能不全の脂肪蓄積(肥満) |
|
2 |
代謝性リスク因子(高血圧・糖尿病等)または中〜高リスクCKD |
|
3 |
無症候性心血管疾患または高リスクCVD/超高リスクCKD |
|
4 |
臨床的心血管疾患を発症(4a:腎不全なし / 4b:腎不全あり) |
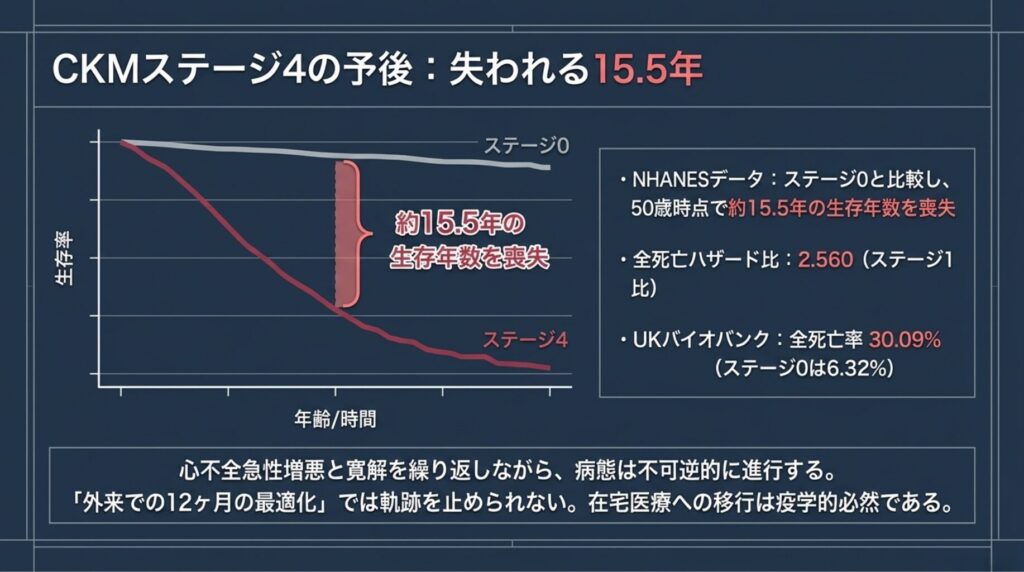
4-2. 失われる15.5年 ― 余命短縮の冷徹な現実
CKMステージ4の予後は、疫学データが冷酷に示しています。
米国NHANES研究では、CKMステージ4の患者は、CKMリスクのないステージ0患者と比較して、50歳時点で約15.5年もの生存年数を喪失 することが明らかになりました(💭 米国データ、日本人での再現性は要確認)。
別のコホート研究(追跡期間中央値10.2年)では、CKMステージ1を基準とした場合: – ステージ4の 全死亡ハザード比:2.560(95% CI: 1.597–4.103) – ステージ4の 心血管死ハザード比:5.960(95% CI: 2.158–16.458)
英国バイオバンクの110,933人を対象とした14.7年追跡では: – 全死亡率:ステージ0で6.32% → ステージ4で30.09% – 心血管特異的死亡率:ステージ0で0.43% → ステージ4で5.43%
4-3. 「リレー型運用」の限界 ― 出口モデルへ
これらの疫学データが示唆することは明確です。CKMステージ4の患者は、心不全急性増悪と寛解を繰り返しながら、不可逆的に病態が進行 します。
記事⑩で論じた「12ヶ月のリレー型運用」は、急性増悪予防という意味では極めて有効ですが、根本的な臓器機能低下の軌跡を止めることはできません。5〜10年の時間軸で見れば、患者は確実に「在宅医療への移行 → 在宅看取り」という出口へと向かいます。
この 「出口モデル」 を支えるための制度が、まさに在宅医療充実体制加算800点なのです。
第5章 ― CKM × 認知症の連鎖 ― 疫学的必然性
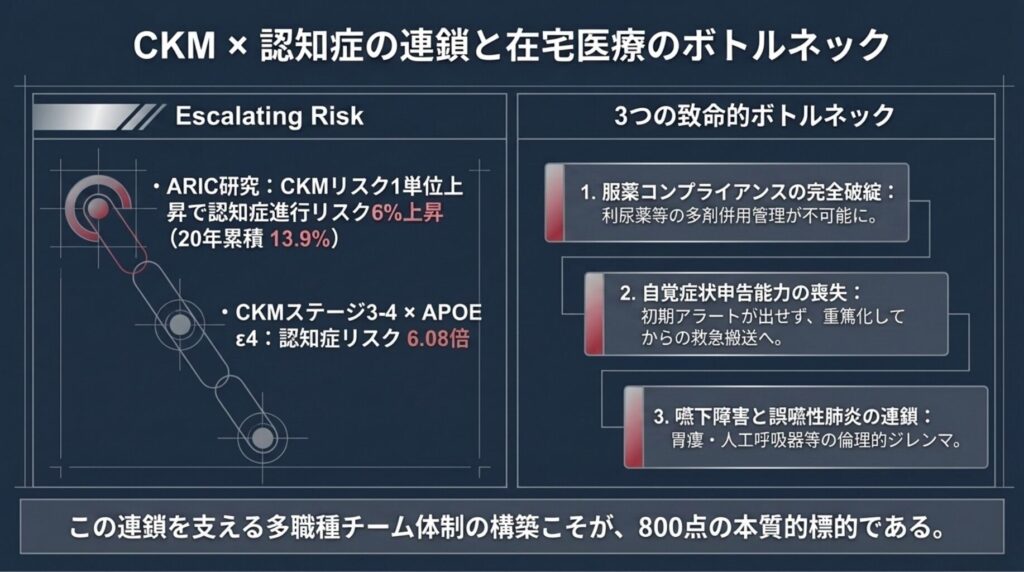
CKMステージ4が在宅医療を必要とする理由は、心・腎・代謝の機能低下だけではありません。もう一つの致命的な合併症、それは 認知症の進行 です。
5-1. CKM進行と認知症発症の用量反応関係
ARIC研究(10,426人、20年追跡)では、CKMリスクレベルが 1単位上昇するごとに認知症進行リスクが6%上昇 することが示されました。
|
期間 |
高リスクCKM群 |
低リスク群 |
|
10年累積発生率 |
2.0% |
0.1% |
|
20年累積発生率 |
13.9% |
0.8% |
10年で20倍、20年で17倍という圧倒的な格差です。
Health ABCスタディ(2,641人、15年追跡)でも同様の結果が確認されており、ステージ4の認知症リスクはステージ0〜2と比較して 53%増加(HR 1.53) しています。
5-2. APOE ε4キャリアの破壊的リスク
最も衝撃的なのは、遺伝的リスクとの相互作用 です。英国バイオバンク研究では:
- CKMステージ3〜4 + 高PRS(多遺伝子リスクスコア)= 33倍
- CKMステージ3〜4 + APOE ε4キャリア = 08倍
APOE ε4を持つCKMステージ3〜4患者は、健常者の 6倍 の認知症リスクを抱えるのです。
5-3. 在宅管理の3つの致命的ボトルネック
CKMステージ4 + 進行する認知症という組み合わせは、在宅医療現場に 3つの致命的ボトルネック をもたらします。
ボトルネック1:服薬コンプライアンスの完全破綻
CKM治療には、SGLT2阻害薬、複数クラスの降圧薬、厳密な用量調整を要するループ利尿薬などの 多剤併用が必須 です。しかし、認知機能低下は患者の服薬管理を不可能にし、利尿薬の飲み忘れや過剰内服が直接的に 心不全急性増悪や致死的脱水・腎不全 を引き起こします。
ボトルネック2:自覚症状申告能力の喪失
正常な認知機能を持つ心不全患者であれば、夜間呼吸困難・下腿浮腫・体重増加といった初期症状を自覚し、医療機関にアラートを出せます。しかし進行した認知症患者はこれらを訴えられず、重篤化してからの緊急往診(C000-B要件)や救急搬送 のトリガーとなります。
ボトルネック3:嚥下障害と誤嚥性肺炎の連鎖
末期認知症では嚥下機能低下により誤嚥性肺炎を反復し、胃瘻造設・人工呼吸器・抗菌薬投与の是非という 倫理的・医学的ジレンマ に直面します。
これら3つのボトルネックを乗り越えるためには、多職種連携を基盤とする高度な在宅医療体制 が不可欠です。そしてその体制構築こそが、在宅医療充実体制加算800点の本質的目的なのです。
第6章 ― 戦略的要件達成 ― CKM患者ケアと緩和措置の自然な重なり
ここまで、800点取得の高いハードル(重症患者割合2割以上)と、CKMステージ4患者の臨床的重み(認知症合併、在宅医療の困難さ)を見てきました。
ここで多くの院長は気付きます。この二つは、実は同じものを別の角度から見ているのではないか?
6-1. 緩和措置(15%要件)の構造的意図
第3章で見たように、要件エ後段の緩和措置は、重度認知症患者を一定割合以上診療しているクリニック に対して、重症患者割合の閾値を20%から15%に引き下げるものでした。
|
条件 |
内容 |
|
条件1 |
全体延べ診療月数のうち、適切なケア重度認知症患者の割合が 8分以上 |
|
条件2 |
全体延べ診療月数のうち、適切なケア重度認知症かつ在医総管算定患者の割合が 4分以上 |
そして「適切なケアを行う重度の認知症患者」とは、3要件すべて を満たす患者でした:
- 認知症自立度ⅣまたはM
- 介護者への意思決定支援を継続的に実施
- 直近3か月以内に関係機関との情報共有・連絡調整
6-2. CKM患者の在宅医療と3要件の自然な重なり
ここで、第5章で論じた CKM ステージ4患者の臨床像を思い出してください。
自立度ⅣまたはM – CKMステージ4 から血管性認知症に移行した患者は、5〜10年の経過で確実に自立度Ⅳ/Mへ進行する – これは CKM × 認知症の連鎖の 疫学的必然 であり、診療努力の結果ではなく病態の経過として自然に達成される
介護者への意思決定支援 – CKMステージ4患者では、心不全急性増悪・救急搬送の可否、終末期処置(胃瘻・人工呼吸器・透析非導入)の判断が 必然的に発生 する – アドバンス・ケア・プランニング(ACP)の継続的実施は、医学的にも倫理的にも不可欠 である
関係機関との情報共有・連絡調整 – CKMステージ4の在宅管理では、訪問看護・ケアマネジャー・専門医(循環器・腎臓内科)との 密な連携が生命維持に直結 する – リアルタイムの情報共有は、緊急往診の防止という実利的価値も持つ
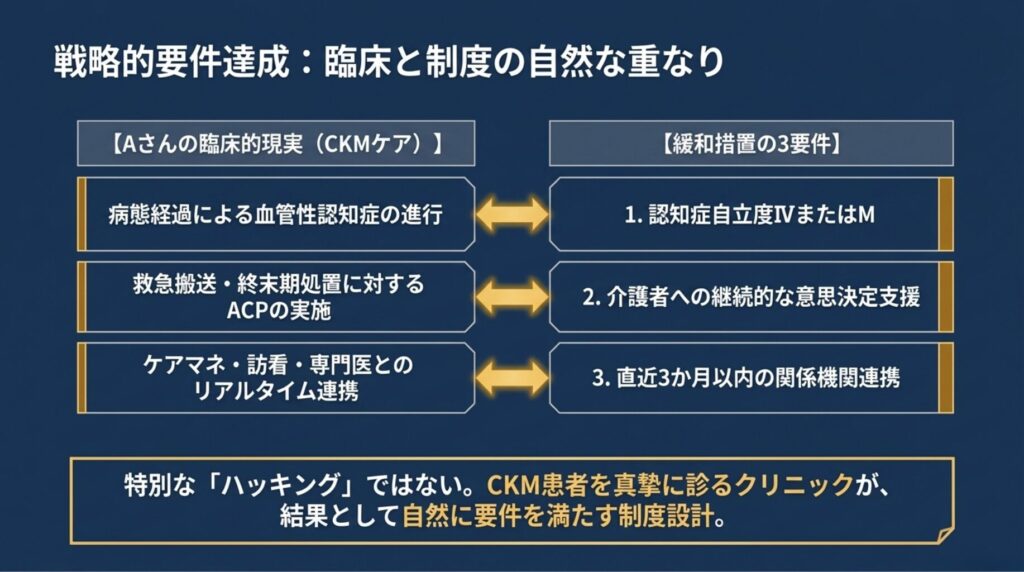
6-3. CKM患者ケアの具体例 ― 序章 Aさん の場合
序章で紹介した Aさん(80代、CKDステージ4 + 心不全 + 認知症)のケースを、緩和措置の3要件と照合してみましょう。
要件1:認知症自立度ⅣまたはM – Aさん は脳梗塞後の認知機能低下が進行し、要介護4・自立度Ⅳに該当 – これは CKM ステージ4 + 血管性認知症 の臨床経過として、5年スパンで自然に達成
要件2:介護者への意思決定支援 – 長女との面談で「急変時に救急搬送するか」「人工呼吸器装着の可否」「経口摂取困難時の胃瘻造設の是非」を継続的に話し合い – 訪問診療時の家族との対話を診療録に毎月記載 – これは ACP(Advance Care Planning)として 医学的にも倫理的にも不可欠
要件3:関係機関との情報共有・連絡調整 – ケアマネジャー(地域包括支援センター)と月1回のサービス担当者会議 – 訪問看護ステーションとの ICT 共有プラットフォーム使用(要件サ「在宅医療情報連携加算」と連動) – 必要時、循環器内科・腎臓内科の専門医への情報提供書送付 – これらすべて診療録・連携記録に明示
→ 特別な「要件達成のための工夫」をしているわけではありません。Aさん のような患者を 真摯に診療 しているだけで、3要件は自然に充足されます。
6-4. 「ハッキング」ではなく「自然な要件達成」
ここで強調しておきたいのは、これは制度の 抜け穴 や 裏技 ではない、ということです。
厚労省が緩和措置を設けた意図は、まさに「重度認知症を伴う複雑な慢性期患者を真摯に診ているクリニックを評価する」ことにあります。CKM患者の在宅医療を真剣に実践する医療機関が、結果として 緩和措置の3要件を充足するのは、制度設計の意図通りなのです。
すなわち、「CKM × 認知症 × 多職種連携」という現代の在宅医療の核心を実践することが、自然に 800点要件達成へと結実するのです。
これこそが、記事⑬の核心メッセージです。
第7章 ― 在宅出口モデル ― ACP・チーム医療・緩和ケア
CKM患者の在宅出口モデルを完成させるには、3つの実践的アプローチ の統合が必要です。
7-1. 早期からのACP(アドバンス・ケア・プランニング)
CKM患者の機能低下の軌跡(Trajectory)は、がん患者のような直線的な悪化ではなく、心不全入院などの急性増悪と寛解を繰り返しながら、段階的かつ階段状 に落ちていく特徴を持ちます。
判断能力が保たれている早期段階(CKMステージ3〜ステージ4の入り口)でのACP実施が極めて重要です。
事前指示書の作成 – 代理意思決定者の選定と法的文書化
終末期処置(Living Will)の取り決め – 誤嚥性肺炎発症時の抗生剤投与範囲 – 人工栄養(胃瘻・経鼻胃管)の否認 – 人工呼吸器非装着 – 末期腎不全進行時の透析非導入
これらを定期的に見直し、診療録に記録し続けることが、緩和措置要件の「適切なケア」を担保する確固たるエビデンス となります。
7-2. 価値に基づく医療(Value-Based Care)と専任チーム組成
AHAガイドラインでも強く推奨されているように、CKM管理においては 断片化されたケア からの脱却と 多職種連携によるチームベースのケア が必要です。
在宅医療充実体制加算によって得られる月額800点(単一建物1人で年間約9.6万円/人)の原資は、チーム医療のインフラ構築に直接投資 されるべきです。
CKMコーディネーターの配置 – 専任看護師等を配置し、複雑な服薬管理・心不全増悪の早期検知・腎機能低下による薬剤調整のハブ機能を担わせる
リアルタイム情報共有(DX) – ICTツールを用いた訪問看護ステーション・ケアマネジャーとのリアルタイム連携体制 – これは要件サ「在宅医療情報連携加算届出」の実装そのものでもある
💭 筆者の見解:ここで重要なのは、ケアの主体が 「医師→CKMコーディネーター→介護者」へとリレーされる構造 です。記事⑩のリレー型運用が「点数のリレー」だとすれば、記事⑬のリレーは「ケア責任のリレー」と言えます。
7-2-1. 多職種連携の実装事例 ― 1日のケアタイムライン
抽象的な「多職種連携」を具体化するため、序章 Aさん のケースで 典型的な1日のケアタイムライン を見てみましょう。
|
時刻 |
担当 |
アクション |
|
7:00 |
長女(介護者) |
朝の服薬介助、体重測定 → 体重 +0.8kg をICTツールに入力 |
|
8:30 |
CKMコーディネーター(看護師) |
ICT通知で体重増加を確認 → 訪問看護師へ連絡 |
|
10:00 |
訪問看護師 |
Aさん 宅訪問、下腿浮腫・呼吸状態を観察、医師に報告 |
|
10:30 |
クリニック医師 |
報告を受けて利尿薬の頓用1回追加を指示、ICTで長女へ通知 |
|
14:00 |
ケアマネジャー |
通所リハ事業所と連携、入浴介助時の体調観察依頼 |
|
16:00 |
訪問薬剤師 |
服薬カレンダー補充時に長女と「飲み忘れパターン」を共有 |
|
19:00 |
長女 |
夕の服薬介助、ICTで「夕方の浮腫やや改善」と入力 |
→ このタイムラインの本質は、1人の医師が朝から晩まで一人で抱え込まない ことです。CKMコーディネーターが情報のハブとなり、訪問看護・薬剤師・ケアマネ・家族介護者がそれぞれの役割で参加する。これが「医師→コーディネーター→介護者へのケア責任のリレー」の実装です。
そして、このタイムラインを支えるインフラ(ICTツール・コーディネーター人件費・連携会議の時間コスト)こそが、月額800点(年間約9.6万円/人)の使い道なのです。
7-3. 緩和的アプローチの統合
CKMエンドステージにおける最大の身体的苦痛は、末期心不全による 難治性呼吸困難感 と、末期腎不全に伴う 全身倦怠感・瘙痒感 です。
特に心不全の呼吸困難に対しては、モルヒネ等の低用量オピオイドの適切な使用 がガイドライン上も推奨されており、患者QOL維持に直結します。
要件カ「オピオイド系鎮痛薬注入療法実績」は、まさにこの 非がん疾患に対する高度な緩和ケア能力 を担保する要件として設定されているのです。
第8章 ― バリューラダー(在宅版)と投資回収
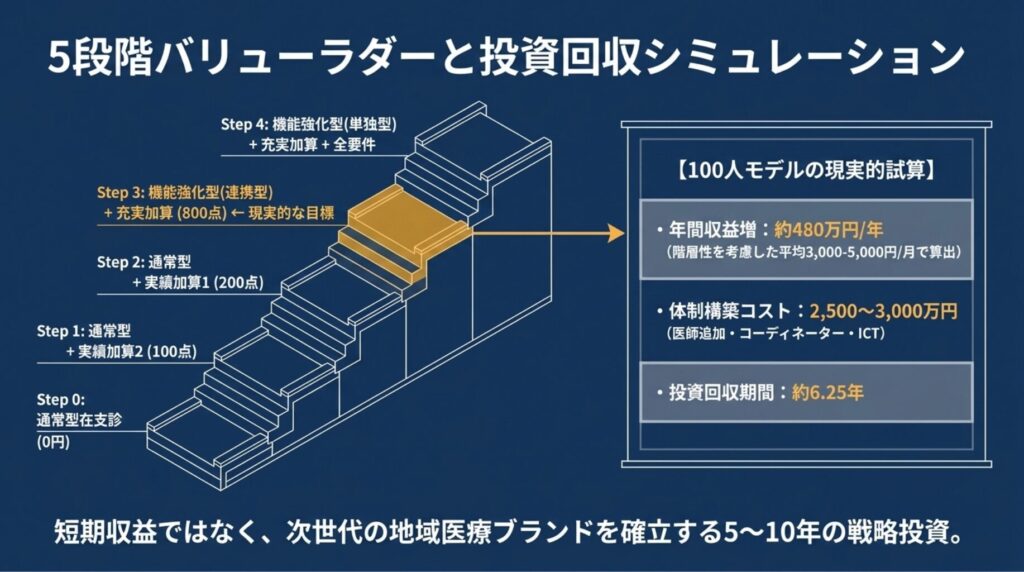
記事②で確立した「バリューラダー(DX成熟度5段階)」を、在宅医療版に拡張します。
8-1. 在宅版バリューラダーの5段階
|
Step |
区分 |
加算 |
1人あたり月額(最大) |
|
0 |
通常型在支診(実績加算なし) |
なし |
0円 |
|
1 |
通常型 + 在宅療養実績加算2 |
100点 |
1,000円 |
|
2 |
通常型 + 在宅療養実績加算1 |
200点 |
2,000円 |
|
3 |
機能強化型(連携型)+ 充実体制加算 |
800点 |
8,000円 |
|
4 |
機能強化型(単独型)+ 充実体制加算 + 全要件 |
800点+全要件運用 |
8,000円 |
8-2. 投資回収シミュレーション(現実的試算)
ここで重要なのは、一部のAI生成情報や解説サイトで見られる「年間7,000万円増収」「1年未満で回収」といった試算は、桁違いに過大評価されている という点です(💭 これは典型的な単位混同の誤りで、Reform Impact Lab で「ミスは信用問題」原則の警戒対象として記録しました)。
現実的な試算(独立検証済み)
患者100人を抱えるクリニックがStep 2(通常型+実績加算1)からStep 3(機能強化型+充実加算)に移行した場合:
|
項目 |
数値 |
|
単一建物1人/月(充実加算) |
8,000円 |
|
単一建物2-9人/月 |
4,000円 |
|
単一建物10-19人/月 |
2,000円 |
|
階層性を考慮した平均 |
3,000-5,000円/月 |
|
100人 × 4,000円/月 × 12ヶ月 |
480万円/年 |
|
投資 |
概算 |
|
常勤医師1名追加(年収) |
1,500-2,000万円 |
|
CKMコーディネーター(看護師等) |
500-800万円 |
|
ICT・教育体制 |
200-300万円 |
|
合計 |
約2,500-3,000万円 |
回収期間:3,000万円 ÷ 480万円/年 = 約6.25年
8-3. 「6.25年」をどう評価するか
「6.25年」という回収期間は、決して短くはありません。しかし以下を考慮する必要があります。
- 加算収益は固定費にとどまらず、外来・往診全体の収益基盤を底上げする
- 25年後以降は、純利益として年間480万円が継続的に発生する
- 加算取得自体が、地域医療連携での「重武装したクリニック」というブランド価値を生む
- CKM患者を在宅で診る能力は、2028年・2030年の改定でさらに評価が上がる可能性が高い(💭 筆者予測)
すなわち、800点取得は 短期収益最適化ではなく、5〜10年の経営戦略 として評価すべき投資です。
8-4. Step移行のためのアクションプラン
理論的に「800点取得は5〜10年の戦略投資」と理解しても、実際にどのように Step を上っていくかは別問題です。各 Step 移行に必要な 具体的アクション をまとめます。
Step 0 → Step 1(通常型 + 実績加算2)への移行
|
項目 |
アクション |
|
期間目安 |
6〜12ヶ月 |
|
主要要件 |
看取り実績 1件以上/年、24時間連絡体制 |
|
ToDo |
(1) 訪問看護ステーションとの連携契約、(2) 24時間オンコール体制の整備、(3) 在宅看取り研修の修了 |
Step 1 → Step 2(通常型 + 実績加算1)への移行
|
項目 |
アクション |
|
期間目安 |
12〜24ヶ月 |
|
主要要件 |
看取り 4件以上/年、緊急往診 10件以上/年 |
|
ToDo |
(1) 重症患者紹介ネットワーク構築(地域医師会・急性期病院)、(2) 訪問薬剤師との連携、(3) ターミナルケア体制の充実 |
Step 2 → Step 3(機能強化型連携型 + 充実加算)への移行
|
項目 |
アクション |
|
期間目安 |
24〜36ヶ月(経過措置期間内必須) |
|
主要要件 |
緊急往診 30件、看取り合計 30件、常勤医師3名以上 |
|
ToDo |
(1) 連携保険医療機関 3医療機関との協定締結、(2) 常勤医師1名追加採用、(3) CKMコーディネーター配置、(4) 緩和ケア研修・勤務歴要件のクリア |
Step 3 → Step 4(機能強化型単独型 + 全要件充足)への移行
|
項目 |
アクション |
|
期間目安 |
36ヶ月以上 |
|
主要要件 |
機能強化型単独型の全要件を自院で充足 |
|
ToDo |
(1) 常勤医師4名以上、(2) 24時間体制の自院完結、(3) オピオイド注入実績の蓄積、(4) 教育体制の整備 |
⚠️ 注意:すべての医療機関が Step 4 を目指す必要はありません。地域特性とクリニック規模に応じた最適な Step を選択 することが重要です。多くのクリニックでは Step 3(連携型 + 充実加算)が現実的な目標となります。
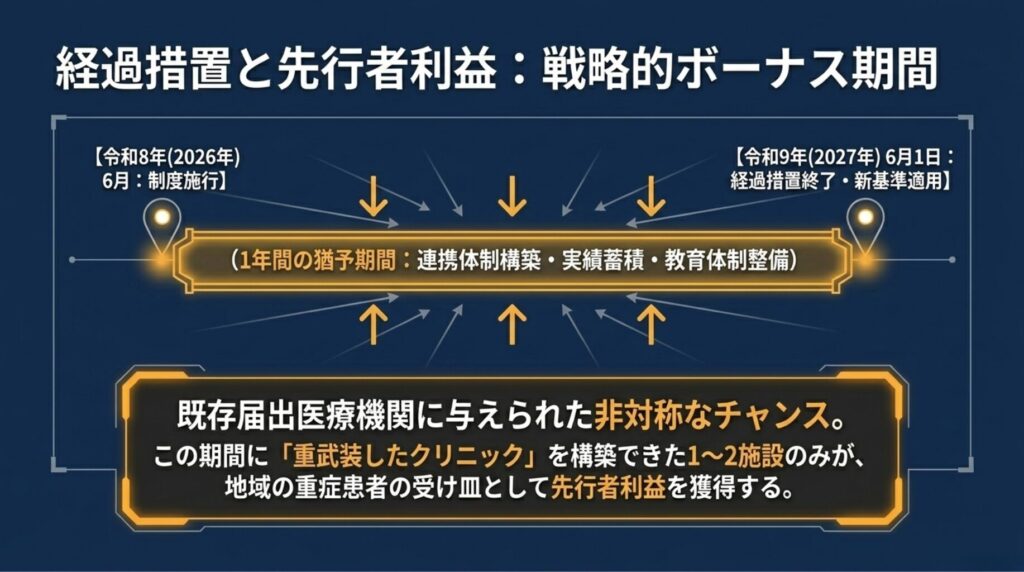
第9章 ― 経過措置と先行者利益
2026年度改定における「在宅医療充実体制加算」には、経過措置の非対称性 という戦略的に極めて重要な要素があります。
9-1. 経過措置の構造
|
区分 |
経過措置 |
|
連携型機能強化型在支診(ア)+ 在宅医療充実体制加算 |
即時適用(新規届出必須) |
|
その他の在支診(連携型機能強化型ア以外) |
令和9年6月1日まで猶予 |
|
すべての在支病 |
令和9年6月1日まで猶予 |
すなわち、既存届出の医療機関には 令和8年6月施行から令和9年6月までの1年間の猶予期間 があります。
9-2. 経過措置を「戦略的ボーナス期間」と捉える
💭 筆者の見解:この1年間は、3つの戦略的価値を持ちます。
- 連携体制構築の準備期間:機能強化型(連携型)への移行に必要な連携保険医療機関との関係構築
- 実績蓄積の現実化:緊急往診・看取り実績の積み上げ
- 教育体制の整備:要件コ「医師等教育体制」の構築
これらを 令和9年5月末まで に整えれば、令和9年6月から800点取得が可能になります。
9-3. 先行者利益という名の構造的優位性
経過措置の非対称性は、早期に連携型機能強化型ア体制を構築した診療所が、地域の重症患者の受け皿として先行者利益を獲得 することを示唆しています。
地域包括ケアシステムにおいては、「重武装したクリニック」が地域に 1〜2施設しか存在しない という構造が生まれる可能性が高いです。早期参入したクリニックは、急性期病院からの紹介・連携において 構造的優位性 を獲得できます。
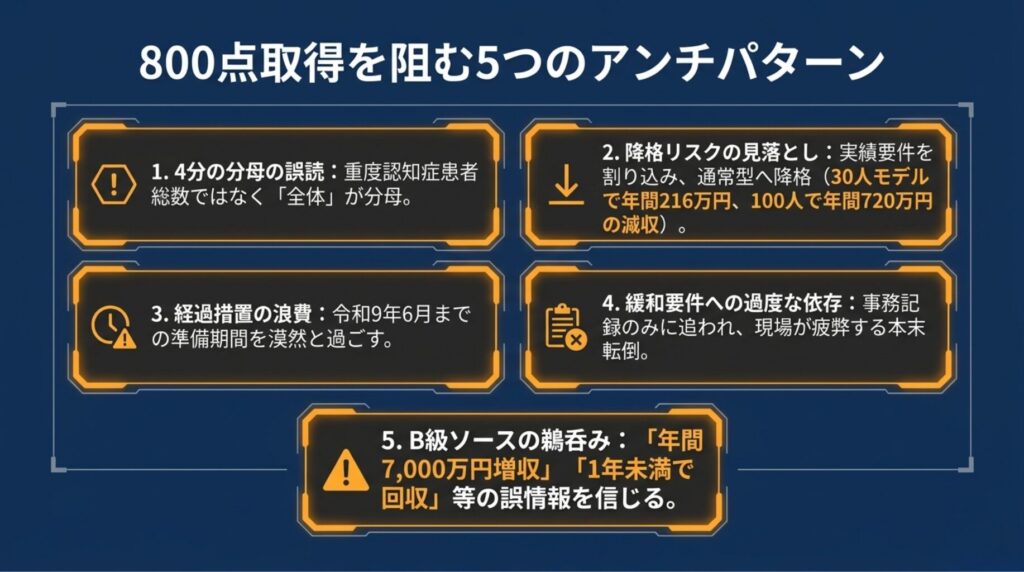
第10章 ― アンチパターン5類型
ここまでの議論を踏まえ、800点取得を目指す上で 避けるべき5つのアンチパターン を整理します。
アンチパターン1:4分の分母の誤読
緩和措置の【条件2】(4分以上)の分母を「重度認知症患者総数」と誤読し、要件達成の判断を誤る。正しくは 【条件1】と同じ全体分母(在医総管+施設総管+在宅がん総合)。
アンチパターン2:機能強化型からの「降格」リスク見落とし
実績要件を意識せず日常診療を続けて、気付いたら緊急往診30件・看取り合計30件を下回り、機能強化型から通常型へ降格。年間216万円〜720万円の減収。
アンチパターン3:経過措置(令和9年6月1日)の見落とし
既存届出の医療機関が経過措置期間を漠然と過ごし、令和9年6月の新基準適用時に要件未達で慌てる。準備期間として活用すべき1年を浪費。
アンチパターン4:認知症緩和要件への過度な依存
15%緩和要件のみを頼りに、ACP実施・関係機関連携の事務記録に追われ、現場が疲弊。本末転倒な事態に陥る。
アンチパターン5:B級ソース由来の誤情報の継承
note記事や解説サイトの「年間7,000万円増収」「看取り単独30件」「ベースアップ約10万円」等の不正確な情報を信じて経営判断を行う。一次ソース(厚労省告示・通知)の確認は必須。
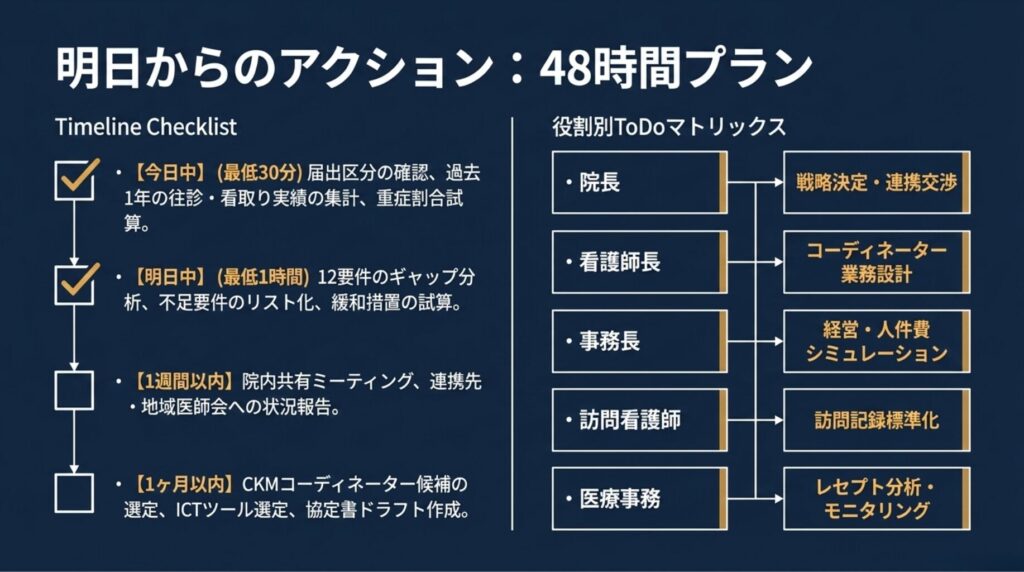
10-1. 明日からのアクション ― 48時間プラン
5つのアンチパターンを避けるだけでは不十分です。明日から実行できる具体的アクション を、48時間プランとしてまとめます。
⚠️ 重要な注意:以下の時間見積もりは「最低限の所要時間」です。実際にはクリニック規模・院内体制・既存資料の整備状況により、これらの時間の 2〜3倍 を要することが現実的です。「30分で現状把握できる」と楽観視せず、ゆとりを持ったスケジュール で取り組んでください。
【今日中】現状把握(最低限30分、推奨1時間)
- ☐ 自院の在支診/病届出区分を確認(通常型 / 機能強化型・連携型 / 単独型)
- ☐ 過去1年間の緊急往診件数・看取り件数を集計
- ☐ 在医総管・施設総管・在宅がん総合の延べ診療月数を集計
- ☐ 重症患者割合(基本要件)を試算
【明日中】要件ギャップ分析(最低限1時間、推奨2〜3時間)
- ☐ 12要件(ア〜シ)について、自院の現状と対応する Step(バリューラダー)を確定
- ☐ 不足要件をリスト化
- ☐ 経過措置(令和9年6月)までのタイムラインで、不足要件をどう埋めるか試算
- ☐ 重度認知症患者の比率(緩和措置適用可否)を試算
【1週間以内】ステークホルダーへの説明(最低限2時間、推奨3〜5時間)
- ☐ 院内ミーティング:800点取得の意義と Step 移行戦略を共有
- ☐ 連携先候補(訪問看護・ケアマネ・薬局)との情報交換
- ☐ 地域医師会への状況報告
【1ヶ月以内】実装計画(最低限4時間、推奨8〜12時間)
- ☐ CKMコーディネーター候補の選定(既存看護師の業務分担調整)
- ☐ ICT情報共有プラットフォーム(要件サ)の選定・導入準備
- ☐ 緩和ケア研修会(要件キ)の参加計画
- ☐ 連携保険医療機関との協定書ドラフト作成
【役割別ToDo】
|
役職 |
主要ToDo |
|
院長 |
戦略決定、連携先との交渉、診療所方針の策定 |
|
看護師長 |
CKMコーディネーター業務設計、ICT運用ルール策定 |
|
事務長 |
届出書類準備、経営シミュレーション、人件費試算 |
|
訪問看護師 |
訪問記録の標準化、家族との関係構築 |
|
医療事務 |
レセプト分析、重症患者割合の継続的モニタリング |
→ これらを 同時並行 で進められるかどうかが、令和9年6月までの経過措置期間を活かせるかの分かれ目です。「Step3への移行は、24ヶ月かかる長距離走」という認識を院内全員で共有することが、何より重要です。
補足:日本人エビデンスの限界と現時点での解釈
本記事の第4章・第5章で引用したCKM疫学データの多くは、米国(NHANES、Health ABC)・英国(UKバイオバンク)・米国地域コホート(ARIC) など、欧米圏のデータに依拠しています。日本人を対象とした大規模コホート研究での再現性は、現時点で限定的です。
💭 筆者の見解:とはいえ、CKM症候群と認知症の連鎖は、生物学的メカニズム(全身性炎症・微小血管障害・インスリン抵抗性)に基づくものであり、人種を超えた普遍的な関連性 を持つと考えられます。日本人を対象とした韓国MI患者コホート研究(糖尿病罹患期間5年以上で血管性認知症リスク上昇)も、この方向性を支持するものです。
ただし、絶対リスクの数値(HR 1.53、HR 6.08等)が 日本人で完全に再現される保証はありません。記事⑬で示した数値は「警鐘としての参考値」と理解し、日本人コホート(J-DOIT3、JCAD-Diabetes、J-HOP等)からの追加エビデンスを今後継続的に注視していく必要があります。
これは Reform Impact Lab Phase 4 以降での 継続研究テーマ として位置づけます。
終章 ― 次世代地域医療における CKM 在宅出口モデルの完成
序章で紹介した Aさん のケースを思い出してください。
CKM ステージ4 + 認知症 + 複雑な多剤併用。長女の「もう薬の管理が追いつかない」という訴え。これは特別な事例ではなく、これから5〜10年の間に、日本中のクリニックが直面する典型的な患者像 です。
令和8年度診療報酬改定における「在宅医療充実体制加算」の800点という特大評価は、決して医療機関への単純なバラマキではありません。
それは、CKM症候群をはじめとする 複雑・重症かつ5〜10年という長期の軌跡をたどる患者 を、急性期病院の病床から引き剥がし、地域社会で看取りまで完結させるための 「重武装した在宅医療機関」 を全国規模で創出するための 戦略的投資 なのです。
CKMステージ4の患者は、高い心血管死・全死亡リスクを抱え、さらに不可逆的な血管性認知症の進行という過酷な運命に直面します。この長期にわたる病態進行を支え切るためには、強固な多職種連携・早期からのACP導入・非がん疾患に対する高度な緩和ケア が不可欠です。
医療機関がこの「CKM患者の在宅出口モデル」を真摯に構築し、認知症を合併した末期患者に適切な意思決定支援と専門的ケアを提供することは、結果として 施設基準上の「重度認知症患者に対する重症患者割合15%緩和要件」のクリアを 自然に 引き寄せます。
これこそが、制度の要求(M系列・R系列の二層排他をくぐり抜ける高い施設基準ハードル)と、臨床の現実(CKMから認知症への不可避的なパラダイムシフト)が完全にリンクし、共鳴する瞬間です。
記事⑩で構築した「CKMリレー型運用(12ヶ月の最適化)」のバトンを確実に受け取り、地域という最終アンカーが 5〜10年の時間軸 を走り切る「在宅出口モデル」。
これを地域包括ケアの中で機能させることこそが、令和8年度改定の真の政策的意図であり、次世代の在宅医療インフラが目指すべき到達点なのです。
そして、5〜10年後。Aさん のような患者が、地域のクリニックの支えのもと、住み慣れた自宅で、家族に見守られながら静かに人生の幕を閉じる。長女が「先生、本当にありがとうございました」と頭を下げる。その瞬間こそが、800点という制度的評価の、最も本質的な達成 であり、Reform Impact Lab が記事⑩から記事⑬まで一貫して論じてきた「CKMトライアングル × 時間軸戦略」の完成形なのです。
私たちのクリニックは、その瞬間に向けて、今日から何を始めるべきでしょうか。
第10章「明日からのアクション」が、その第一歩のチェックリストとなれば幸いです。
Reform Impact Lab Phase 3 戦略的フィナーレ 記事⑬:在宅医療充実体制加算800点 ― CKM患者の在宅出口モデル 次回予告:Phase 4 へ ― 施行後の実務追跡と2028年改定への展望
参考文献・データ出典
本記事の制度解説部分は以下の一次ソースに基づいています: – 厚生労働省告示 令和8年度診療報酬改定(令和8年3月5日) – 留意事項通知 保医発0305第6号 – 特掲診療料施設基準通知 保医発0305第8号
CKM疫学データの主要出典: – AHA Presidential Advisory: Cardiovascular-Kidney-Metabolic Health (Circulation, 2023) – ARIC Study: JAHA, 2024 – UK Biobank: 110,933人14.7年追跡コホート – NHANES: 米国大規模調査データ
※ 本記事は2026年5月時点の情報に基づきます。経過措置や疑義解釈の追加発出により記述が変更される可能性があります。