PubMed URL:https://pubmed.ncbi.nlm.nih.gov/37529652/
タイトル:EMPA-KIDNEY: expanding the range of kidney protection by SGLT2 inhibitors
<DAPA-CKD試験とEMPA-KIDNEY試験は異なるCKD集団を登録し、生存期間とCKD進行の転帰が異なった>
DAPA-CKD試験(ダパグリフロジン)とEMPA-KIDNEY試験(エンパグリフロジン)は、非糖尿病および糖尿病性のCKD患者を対象とし、心腎アウトカムを検証したSGLT2阻害薬の唯一の大規模臨床試験である。
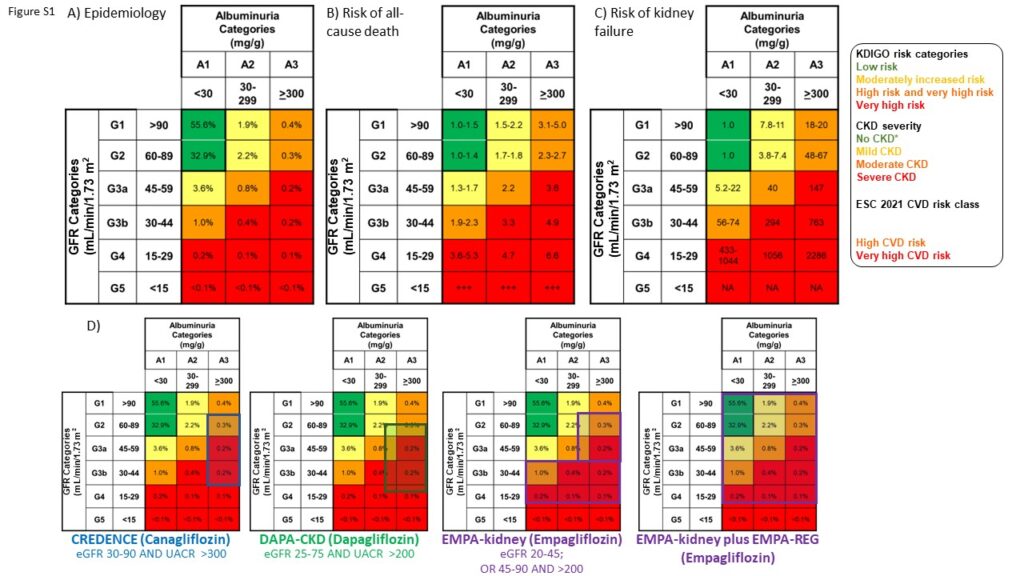
しかし、これらの研究では、適格基準や除外基準が異なっていた(補足データ、図S1D、表1)。
Clin Kidney J. 2023 Jun 16;16(8):1187-1198.
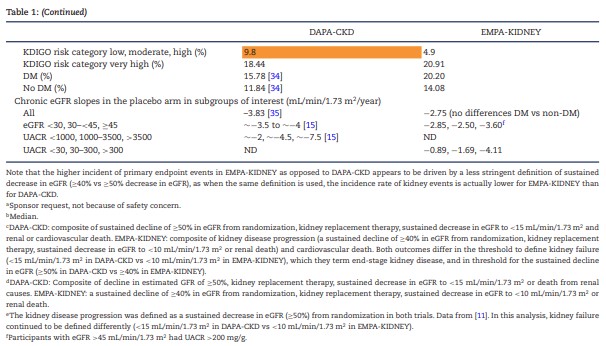
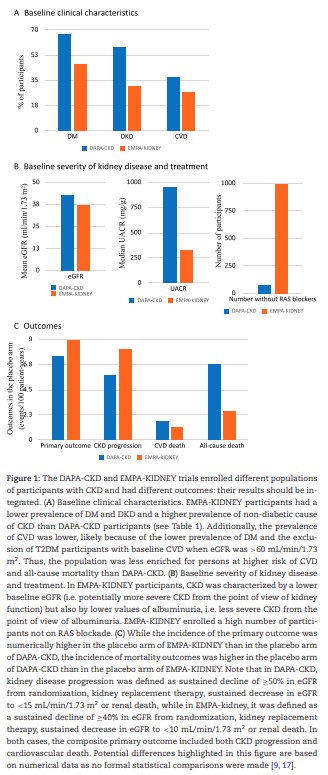
その結果、EMPA-KIDNEY試験(6,609例)は、DAPA-CKD試験(4,304例)に比べ、DMおよび心血管疾患(CVD)の有病率が低く、UACR(尿中アルブミン/クレアチニン比)およびeGFRの値も低かった。
EMPA-KIDNEY試験では、DAPA-CKD試験やCREDENCE試験(カナグリフロジン)よりもeGFRとUACRの適格基準が広かった。
EMPA-KIDNEY試験では、eGFRが20mL/min/1.73m2以上の患者が登録されたが、これは先行して実施されたCREDENCE試験とDAPA-CKD試験のeGFR登録基準よりも低い閾値である。
さらに、CREDENCE試験とDAPA-CKD試験では、UACR>200mg/gの患者が登録されたのに対し、EMPA-KIDNEY試験ではUACR<30mg/g(すなわち正常アルブミン尿)の患者も登録された。
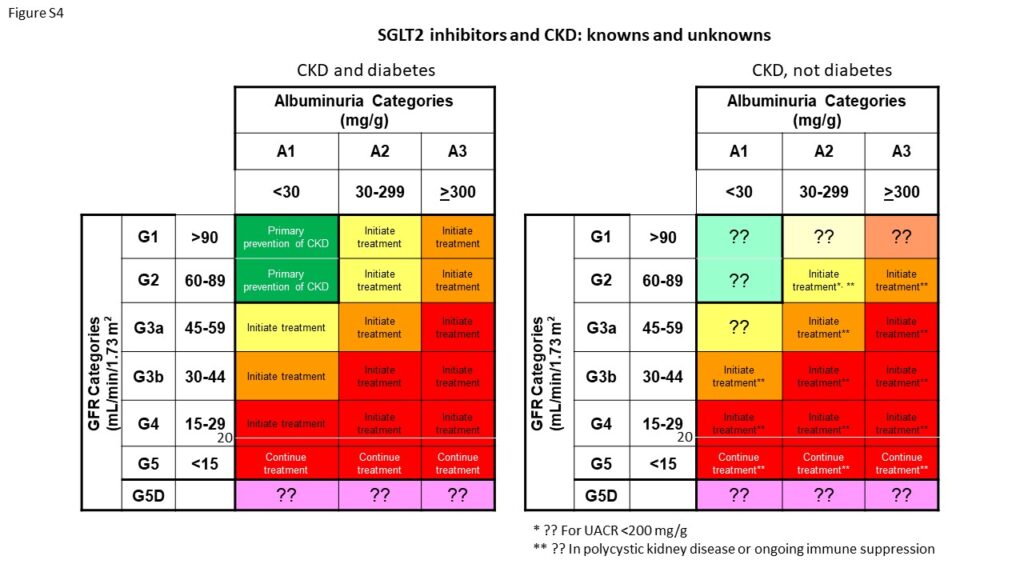
EMPA-KIDNEY試験では、非糖尿病患者の割合が高く、「2型糖尿病で、アテローム動脈硬化性心血管疾患(心筋梗塞、狭心症、脳卒中、抹消動脈疾患)の病歴があり、スクリーニング時のeGFRがeGFR>60mL/分/1.73m2」の患者を除外し、CVDおよび死亡リスクが極めて高いDM患者のサブグループを除外することがあらかじめ規定されていた。
さらに、EMPA-KIDNEY試験では、RAS阻害薬を使用していない患者をより自由に含めることができた(RAS阻害薬は忍容性がない場合、または適応外である場合を除いて、適切な用量で使用された)。
DAPA-CKD試験とEMPA-KIDNEY試験は、適格基準および除外基準が異なるため、ベースラインの臨床的特徴やCKDおよびCVDリスクのプロファイルが異なる集団を対象とした(図1A)および(B)(表1)。

Clin Kidney J. 2023 Jun 16;16(8):1187-1198.
EMPA-KIDNEY試験は、最も一般的な中等度KDIGO CKDリスクカテゴリーであるG3bA1(eGFR 30-44かつUACR<30)と世界の中等度CKD集団の50%以上を占めるG2A3(eGFR 60-89かつUACR≧300)の患者を登録した唯一のCKD患者を対象としたSGLT2阻害薬の大規模臨床試験である(補足データ、図S1AおよびD)。
さらに、EMPA-KIDNEY試験はDAPA-CKD試験よりも、軽度CKDリスクカテゴリーであるG2A2(eGFR 60-89かつUACR≧200)を多く登録し、低リスク、高eGFRの患者を対象としている。
また、DAPA-CKD試験よりもEMPA-KIDNEY試験の方がRAS阻害薬の使用率が低く、CKDの原疾患である糖尿病性腎臓病以外の複数の原因(糸球体疾患1,600例以上、高血圧性/腎血管性疾患1,400例以上、尿細管間質性疾患450例以上、原因不明600例以上))を有するCKD患者の割合が高かった。
これらの患者数は、免疫グロブリンA(IgA)腎症のように、過去の疾患特異的試験を凌駕する場合もあった。
全体として、患者特性が異なることから、DAPA-CKD試験とEMPA-KIDNEY試験のデータは補完的なものであり、メタアナリシスにおいて統合されるべきであるという考え方が支持され、これらの試験を比較できるという考え方には反対である。
ベースラインの臨床的特徴の違いから予想されるように、プラセボ群における主要評価項目および副次評価項目に含まれる個々のイベントの分布は、DAPA-CKD試験とEMPA-KIDNEY試験で異なっていた。
DAPA-CKD試験では、主要評価項目のイベント発生率が低いにもかかわらず、全死亡がより一般的であった(図1C、表1)。
このことは、両試験が比較可能であるというよりむしろ補完的であることをさらに強調している。
Clin Kidney J. 2023 Jun 16;16(8):1187-1198.
