あなたのクリニックに通うCKD患者は、心不全予備軍かもしれません。
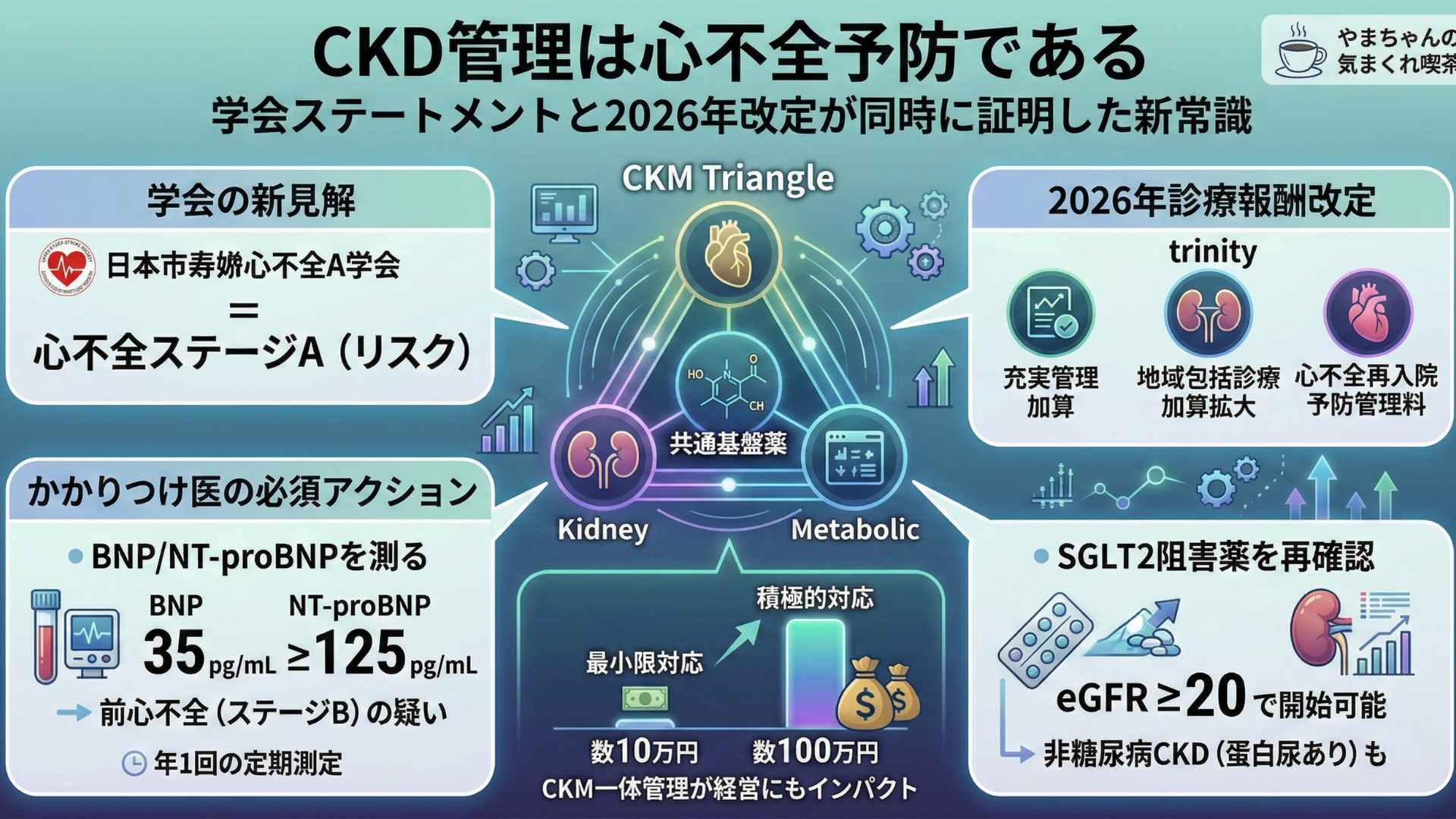
いえ、「かもしれない」は正確ではありません。2026年2月、日本心不全学会が公表したステートメントは、CKDを心不全ステージA(心不全リスク)に明確に位置づけました。つまり、CKD患者は定義上、心不全の予備軍です。 これは学会の公式見解であり、推測ではありません。
同時に、2026年度診療報酬改定は、CKD管理、心不全予防、生活習慣病のデータ管理を三位一体で報酬化する仕組みを整えました。
制度がバックアップし、エビデンスが権威づける。 この2つが同時に揃うことは、診療報酬改定の歴史でもきわめて稀です。
本シリーズでは、充実管理加算(記事①)、CKD重症化予防(記事③)、腎リハ収益化(記事⑤)、心不全再入院予防管理料(記事⑥)を個別に分析してきました。本記事は、これらを1枚の地図に統合し、学会ステートメントという新しいエビデンスを重ね合わせることで、「点」だった情報を「面」に変えます。
お手元にコーヒーを一杯。シリーズの集大成をお届けします。
1. 学会が公式に認めた ―「CKD管理=心不全予防」
ステートメントの概要
2026年2月、日本心不全学会は「心不全予防に関するステートメント ― ステージA/Bにおける診療フローチャート」を公表しました。
このステートメントの目的は明快です。心不全は発症してから治療するのでは遅い。ステージA(心不全リスクを持つが症状なし)とステージB(心臓に構造的・機能的異常はあるが症状なし)の段階で、かかりつけ医を含む非専門医が介入するためのマニュアルを提供すること。
従来のガイドラインが専門医向けに書かれていたのに対し、このステートメントは「非専門医が日常診療で実行可能な心不全予防」に焦点を当てています。ここが決定的に新しい。
CKDは「心不全ステージA」である
ステートメントが定義するステージA(心不全リスク)には、高血圧、動脈硬化性疾患、糖尿病、CKD、肥満が含まれます。
ここで立ち止まって考えてみてください。あなたのクリニックに通う生活習慣病患者のほとんどが、この定義に該当します。高血圧、糖尿病、CKD ― どれか一つでも持っていれば、その患者はステージAです。
さらに重要なのは、CKDがステージB(前心不全)にも独立して関与する点です。CKD患者でBNPまたはNT-proBNPが高値であれば、心臓に自覚症状がなくても「前心不全」と分類されます。つまり、CKDはステージAのリスク因子であると同時に、ステージBへの移行を加速する独立疾患でもある。
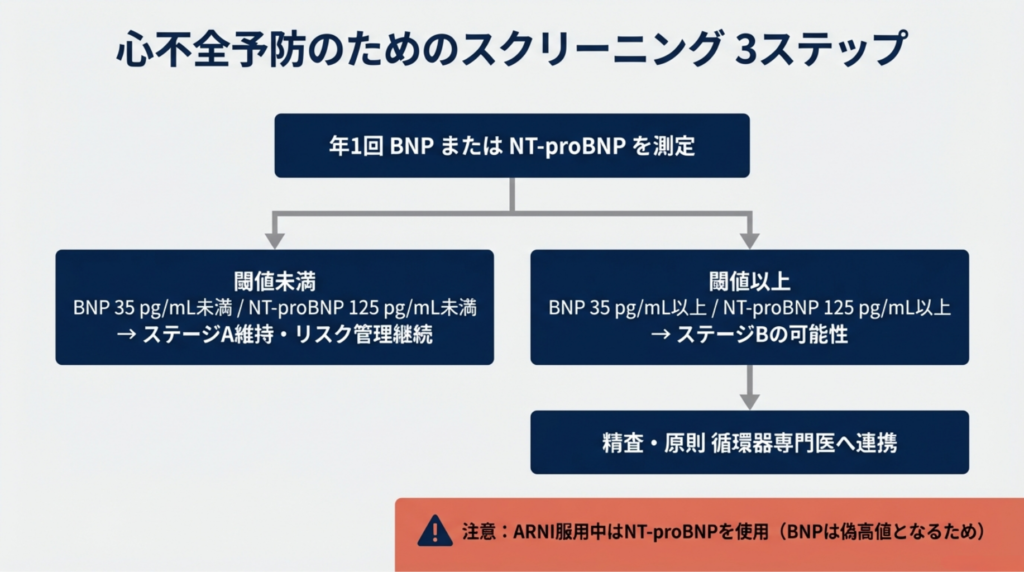
かかりつけ医のための診療フローチャート
ステートメントは、かかりつけ医が日常診療で使える明快なフローチャートを提示しています。
ステップ1:BNPまたはNT-proBNPを測定する
・少なくとも年に1回、心不全リスク患者(ステージA)にBNPまたはNT-proBNPを測定
ステップ2:閾値で分岐する
|
バイオマーカー |
閾値未満 |
閾値以上 |
|
BNP |
35 pg/mL未満 → ステージA維持、リスク管理継続 |
35 pg/mL以上 → ステージBの可能性 |
|
NT-proBNP |
125 pg/mL未満 → ステージA維持、リスク管理継続 |
125 pg/mL以上 → ステージBの可能性 |
ステップ3:閾値以上なら精査へ
BNP 35以上またはNT-proBNP 125以上の場合、できるだけ以下を確認します。
・症状:易疲労、倦怠感、息切れ、発作性夜間呼吸困難、前屈呼吸
・身体所見:ラ音、頸静脈怒張、下腿浮腫、体重増加(2kg/週超)
・胸部X線:心胸郭比拡大、肺うっ血、胸水貯留
・心電図:心房細動、異常Q波、左室肥大
ステージBの前心不全所見があれば、心エコーなど精査のため原則循環器専門医へ紹介し、心不全治療の速やかな開始を考慮します。
要するに、かかりつけ医に求められているのは心不全リスクの高いCKD患者に「BNPを測る」こと。 そのたった一つのアクションが、心不全の種を発症前に見つけるスクリーニングになります。
一つだけ注意 ― ARNI服用中のBNPパラドックス
ARNI(サクビトリルバルサルタン)を服用中の患者では、薬理作用としてBNPの分解が阻害されるため、心機能の悪化とは無関係にBNPが上昇します。ステートメントもこの点を明記しています。ARNI服用中の患者のステージ判定には、ARNIの影響を受けないNT-proBNPを用いてください。この「ARNIパラドックス」を知らないと、偽陽性による不要な専門医紹介が増えてしまいます。
2. CKDステージ別・心不全予防のための薬剤投与基準
表1 ― 本記事の核心テーブル
ステートメントは、CKDステージごとの心不全予防薬の投与可否を一覧表で示しています。これは、かかりつけ医がCKD患者の処方を判断する際の「一枚の地図」です。
|
薬剤名 |
CKDステージG1-3(eGFR≧30) |
CKDステージG4(eGFR 15-29) |
CKDステージG5(eGFR<15) |
|
ACE阻害薬/ARB |
◎ |
○ |
△ |
|
SGLT2阻害薬 |
◎ |
○(eGFR≧20) |
△ |
|
フィネレノン |
◎ |
○(eGFR≧25) |
△ |
|
GLP-1受容体作動薬(セマグルチド) |
◎ |
○(eGFR≧25) |
△ |
◎:十分なエビデンスがあり投与可能。○:エビデンスは限定的だが、有用性と安全性を考慮し投与を検討する。△:十分なエビデンスがなく、明確な結論が得られていない。
この表の読み方 ― 3つのポイント
ポイント1:G1-3なら4剤すべて◎
eGFR 30以上のCKD患者(つまり大多数のCKD患者)には、4剤すべてが「十分なエビデンスあり」で投与可能です。糖尿病を合併するCKD患者に対しては、ステートメントは4剤の多剤併用を推奨しています。「どれか一つ」ではなく「組み合わせて使う」が基本戦略です。
ポイント2:SGLT2阻害薬はeGFR 20まで開始可能
記事③で解説したとおり、JSN 2024、KDIGO 2024、ADA 2025の3大ガイドラインがSGLT2阻害薬のeGFR≧20開始基準で歴史的合意に達しています。ステートメントもこの基準を採用しており、4つの国内外の主要文書が完全に足並みを揃えた形です。
ポイント3:非糖尿病CKD(蛋白尿あり)でもSGLT2は◎
糖尿病を合併しないCKD患者で蛋白尿がある場合、ステートメントはACE阻害薬/ARBとSGLT2阻害薬の2剤併用を推奨しています。「SGLT2阻害薬は糖尿病の薬」という認識は、もはや過去のものです。
eGFR低下(Initial Dip)への対応
ステートメントは4剤すべてについて、導入後にeGFRの低下(initial dip)を認める場合があることを明記し、早期(2〜8週間)にeGFRを再評価することを推奨しています。Initial dipは腎保護薬の「効いている証拠」であることが多く、一律に中止する必要はありません。ただし、ACE阻害薬/ARBとフィネレノンの併用時には高カリウム血症に留意し、適切なカリウム値のモニタリングが必要です。
なお、ステートメントには各降圧薬クラス(Ca拮抗薬、ARB/ACE阻害薬、サイアザイド系利尿薬、β遮断薬、ARNI)の積極的適応・禁忌・注意を要する病態の一覧表(表2)と、降圧薬治療のSTEPアルゴリズムも掲載されています。β遮断薬の冠攣縮リスクやARNI導入時の36時間休薬ルールなど、臨床上重要な注意点が含まれますので、次回記事で詳しく解説する予定です。
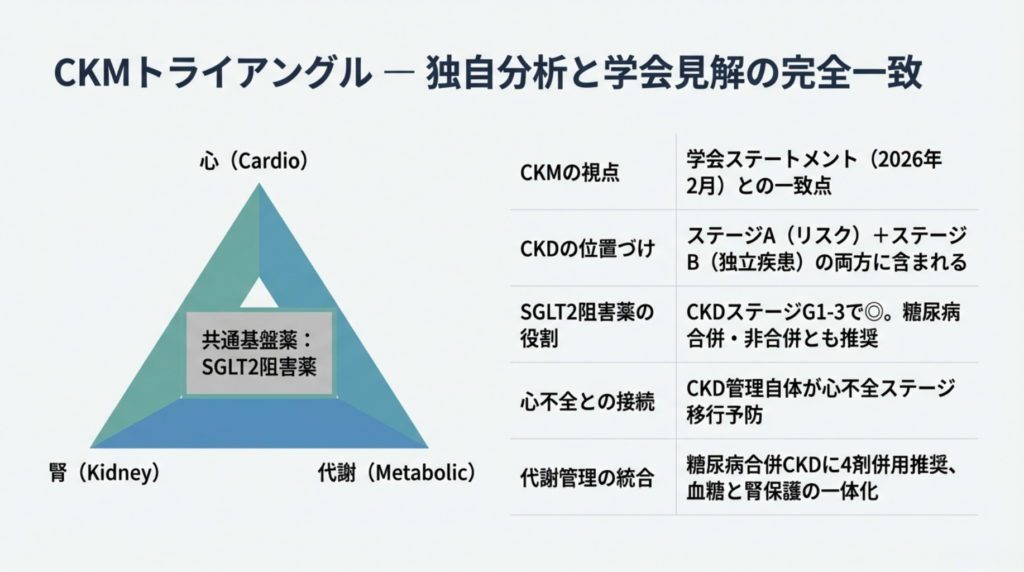
3. CKMトライアングル ― 独自フレームワークが学会見解と一致した
「点が線になる瞬間」
本シリーズでは、2026年度改定を読み解くためにCKMトライアングルというフレームワークを構築してきました。心(Cardio)・腎(Kidney)・代謝(Metabolic)の3軸で改定の設計思想を分析し、その中央にSGLT2阻害薬を「共通基盤薬」として位置づけるモデルです。
・代謝軸:充実管理加算によるデータ提出(HbA1c・eGFR・血圧)を制度化(記事①)
・腎軸:地域包括診療加算の対象患者拡大+CKD運動療法の3つの受け皿(記事③・記事⑤)
・心軸:心不全再入院予防継続管理料(1,000点)の新設(記事⑥)
このフレームワークを構築したのは2026年2月。答申の制度分析から導き出した独自の仮説でした。
そして同月初めに公表されていた心不全学会ステートメントを精読して、確信が得られました。CKMトライアングルは、学会の公式見解と完全に一致していた。
一致の具体的な中身
|
CKMの視点 |
Reform Impact Labの分析(2月) |
学会ステートメント(2026年2月) |
|
CKDの位置づけ |
腎軸として独立評価+心軸との連関 |
ステージA(リスク)+ステージB(独立疾患)の両方に含まれる |
|
SGLT2阻害薬の役割 |
心・腎・代謝3軸の「共通基盤薬」 |
CKDステージG1-3で◎、G4(eGFR≧20)で○。糖尿病合併・非合併とも推奨 |
|
心不全との接続 |
改定が心不全管理料でCKD→心不全の連続性を制度化 |
CKD管理自体が心不全ステージA→B→Cへの移行予防 |
|
代謝管理の統合 |
充実管理加算でeGFR+HbA1cのデータ蓄積 |
糖尿病合併CKDに4剤多剤併用推奨、血糖管理と腎保護の一体化 |
これは偶然の一致ではありません。制度設計者(厚労省)と臨床のオピニオンリーダー(学会)が、同じ国際的潮流 ― AHAのCKM症候群、KDIGOの臓器横断ガイドライン ― に基づいて、独立に同じ結論に到達したのです。
本シリーズの記事を個別に読まれた方は、「それぞれ興味深いが、結局バラバラの話では?」と感じていたかもしれません。しかしステートメントを重ねてみると、記事③の腎軸、記事⑤の運動療法、記事⑥の心軸が、「心不全予防」という一本の線で繋がっていることが見えてきます。これが「点が線になる瞬間」です。
💭 ここからは私見ですが、制度とエビデンスが「同じ方向を向いている」改定は、実行力が桁違いに強い。片方だけなら「義務だけど根拠が薄い」か「根拠はあるけどお金がつかない」で終わります。両方が揃った2026年度改定は、CKM管理を本気で動かす歴史的な転換点だと考えています。
4. 2026年改定が整えた「3本の制度的柱」
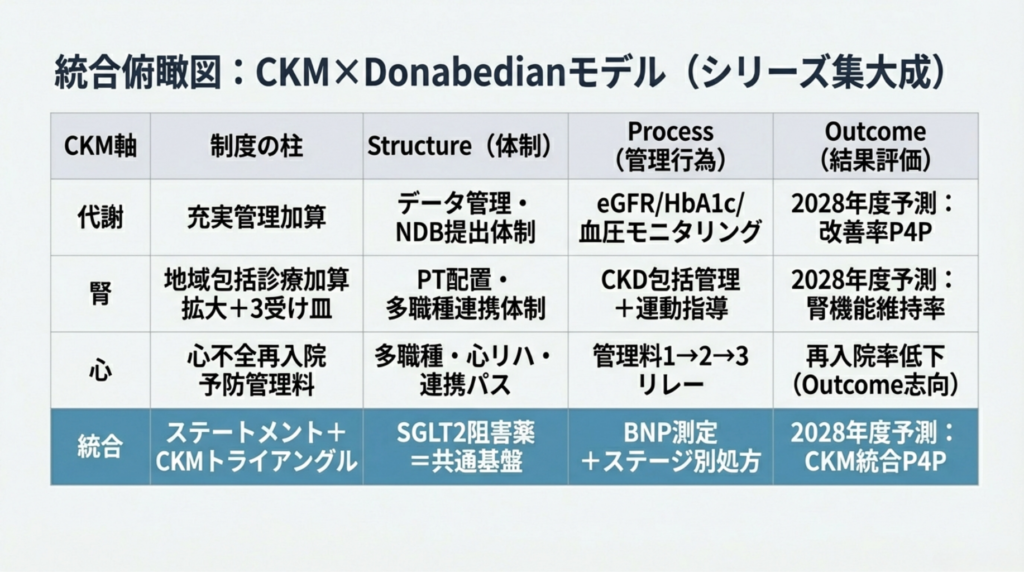
統合俯瞰 ― 1枚の表で全体像を見る
本シリーズの個別記事を、CKMトライアングル×Donabedianモデルで統合整理します。
|
CKM軸 |
制度の柱 |
Structure(体制) |
Process(管理行為) |
Outcome(結果評価) |
詳細記事 |
|
代謝 |
充実管理加算 30/20/10点 |
データ管理体制、NDB提出体制 |
6か月検査ルール、eGFR+HbA1c+血圧のモニタリング |
💭 2028年度:HbA1c/eGFR改善率でP4P |
記事① |
|
腎 |
地域包括診療加算の対象患者拡大+3つの受け皿 |
PT配置、多職種連携体制 |
CKD包括管理+運動指導、透析時運動指導 |
💭 2028年度:腎機能維持率、透析導入遅延 |
記事③・記事⑤ |
|
心 |
心不全再入院予防管理料 1,000/700/225/400点 |
多職種チーム、心リハ体制、連携パス |
管理料1→2→3のリレー、ガイドライン準拠治療 |
⚠️ 再入院率低下(逓減構造がOutcome志向) |
記事⑥ |
|
統合 |
ステートメント+CKMトライアングル |
SGLT2阻害薬=3軸の共通基盤 |
BNP/NT-proBNP測定+CKDステージ別処方 |
💭 2028年度:CKM統合P4P |
本記事 |
この表を上から下に読むと、シリーズ全体の「物語」が見えます。
代謝軸でデータを蓄積し(Structure→Process)、腎軸でCKD管理を深め(Structure+Process)、心軸で心不全予防を制度化する(Process→Outcome)。そして統合軸(本記事)が、ステートメントのエビデンスと3軸を1枚の図に束ねる。
個別の記事は「木」。本記事は「森」を見せる地図です。
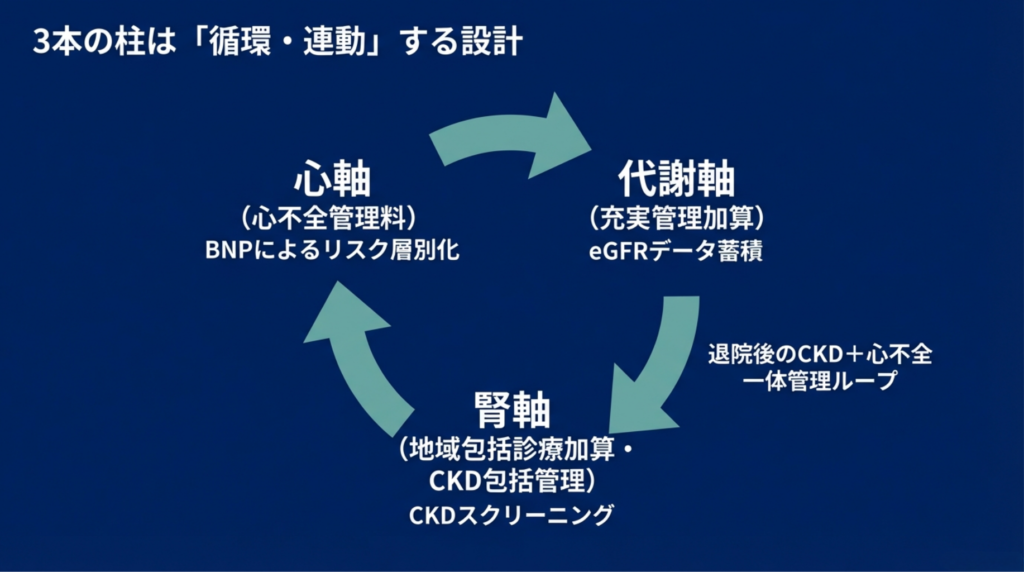
3本の柱が「連動する」設計
ここで強調したいのは、3本の柱が独立ではなく相互に連動する設計になっていることです。
充実管理加算のデータ提出で蓄積されるeGFRデータは、CKDのスクリーニングインフラとして機能します(代謝軸→腎軸)。CKD患者にBNP/NT-proBNPを追加測定すれば、心不全リスクの層別化ができます(腎軸→心軸)。心不全管理料の逓減型設計は、退院後のかかりつけ医によるCKD+心不全の一体管理を前提としています(心軸→代謝軸・腎軸)。
この「循環する連動」こそが、CKMトライアングルの設計思想です。
5. 制度とエビデンスが同時に揃った ― 「やらない理由」がなくなった日
2つの柱が同時に立った
|
制度のバックアップ(2026年改定) |
エビデンスの権威(2026年2月ステートメント) |
|
充実管理加算でCKD管理のデータ提出を報酬化 |
CKDを心不全ステージAに分類、管理の必要性を学会が公式に宣言 |
|
地域包括診療加算の対象患者を拡大し、CKD管理を「正しい行為」に |
4剤の投与基準を明示、かかりつけ医が「何を処方すべきか」を具体化 |
|
心不全管理料で退院後リレーを報酬化 |
BNP/NT-proBNPの閾値と分岐を提示、「何を測るべきか」を具体化 |
|
3軸のデータが2年間蓄積される設計 |
フローチャートで非専門医でも実行可能な診療手順を提示 |
制度改定だけでは「報酬はつくが根拠が曖昧」。学会見解だけでは「やるべきだがお金がつかない」。2026年は、この両方が同時に揃った稀有なタイミングです。
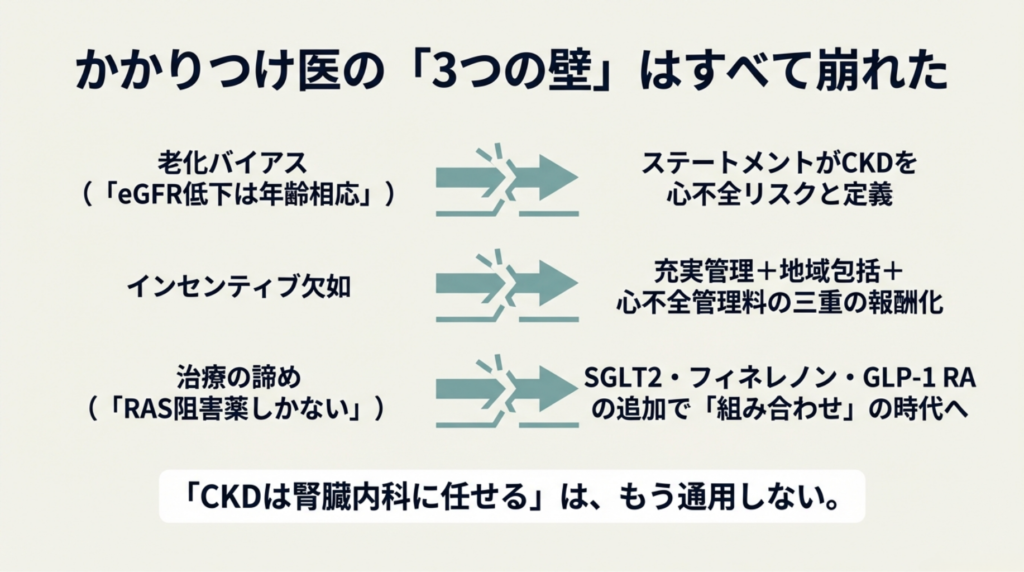
かかりつけ医の「壁」が崩れた
これまで、かかりつけ医がCKD管理から距離を置く理由は3つありました(記事③で詳しく分析しています)。
- 老化バイアス:eGFR低下を「年齢相応」と判断してしまう
- インセンティブの欠如:CKD管理に対する制度的な報酬が不十分だった
- 治療の諦め:RAS阻害薬以外に手段がなかった時代の残像
2026年の今、この3つすべてが解消されています。
・老化バイアス → ステートメントがCKDを心不全リスクと定義。「年齢相応」では済まない根拠が確立
・インセンティブの欠如 → 充実管理加算+地域包括診療加算+心不全管理料3の三重の報酬化
・治療の諦め → SGLT2阻害薬+フィネレノン+GLP-1 RAの3クラスが追加。「何を使うか」ではなく「どう組み合わせるか」の時代
「CKDは腎臓内科に任せる」は、もう通用しません。 ステートメントが「かかりつけ医を含む非専門医の介入」を正面から求めているのですから。
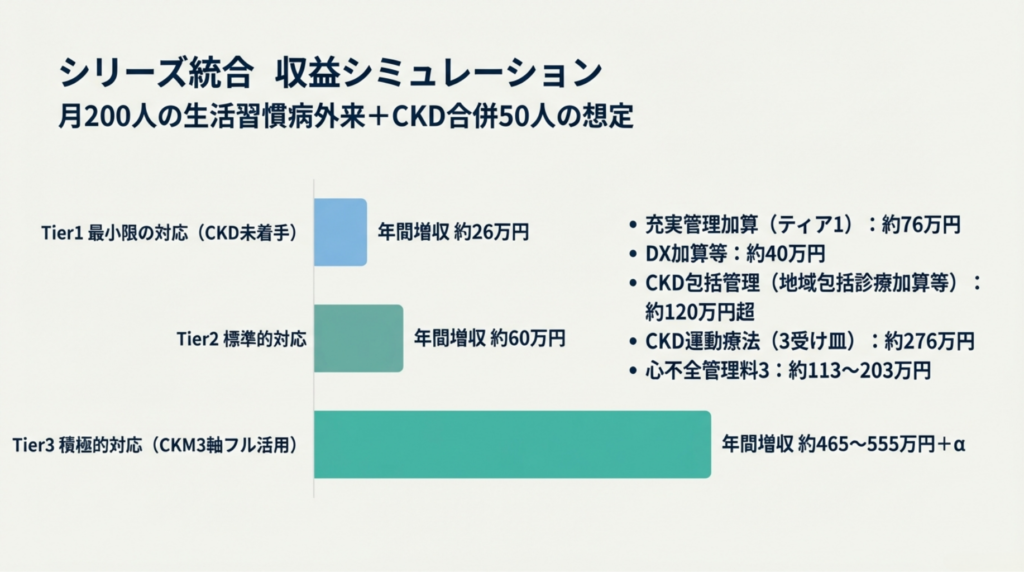
6. クリニック経営へのインパクト ― シリーズ統合試算
月200人の生活習慣病外来+CKD合併50人の想定
本シリーズで個別に算出してきた収益ポテンシャルを統合します。
|
対応レベル |
主な算定項目 |
年間増収概算 |
|
最小限 |
充実管理加算なし、DX加算3(4点)、CKD管理に未着手 |
約26万円 |
|
標準的 |
充実管理加算ティア3(10点)+地域包括診療加算でCKD患者30人管理 |
約60万円 |
|
積極的 |
充実管理加算ティア1(30点)+CKM3軸フル活用 |
約465〜555万円+α |
積極的対応の内訳
|
記事 |
加算・管理料 |
年間増収ポテンシャル |
|
①(代謝軸) |
充実管理加算ティア1(30点) |
約76万円 |
|
②(DX軸) |
電子的診療情報連携体制整備加算1(15点)+再診2点 |
約40万円(ダブル効果含み約112万円) |
|
③(腎軸) |
地域包括診療加算+CKD包括管理 |
約120万円超 |
|
⑤(腎軸) |
CKD運動療法3受け皿(内科積極的) |
約276万円 |
|
⑥(心軸) |
心不全再入院予防管理料3 |
約113〜203万円 |
|
合計 |
約465〜555万円+α |
注:記事間で重複算定不可の項目があります。上記は各記事の最大ポテンシャルの合算であり、実際の増収は施設の患者構成、CKD合併率、心不全合併率に依存します。地域包括診療加算と充実管理加算は併算定可能ですが、特定疾患療養管理料との選択適用となる場合があります。
「最小限」と「積極的」の格差
26万円と465万円超。同じクリニック規模でも、CKM管理に対する姿勢の違いだけで年間440万円以上の差が生まれます。
ここで重要なのは、この数字が「単なる合算」ではないことです。CKM3軸は相互に強化し合う構造になっています。充実管理加算のデータ提出体制を整えれば(代謝軸)、CKD患者の発見率が上がり(腎軸)、BNP測定の追加で心不全リスクの層別化が可能になります(心軸)。1つの軸への投資が、他の2軸の算定機会を連鎖的に広げる。これがCKMトライアングルの経営的な意味です。
💭 2028年度にアウトカム評価が導入されれば、この格差はさらに拡大する可能性があります。データを蓄積しているクリニックと、していないクリニック。その差は、もう埋められません。
7. 明日から始める5つのアクション
アクション1:自院のCKD患者数を把握する
電子カルテでeGFR<60の患者を抽出し、現在のCKD診断コード付与率を確認してください。記事③で示したとおり、検査値上CKDの基準を満たす患者の98%以上に診断コードが付与されていません。まず「見えていない患者」を見える化することが、すべての出発点です。
アクション2:充実管理加算の施設基準を確認する
⚠️ 告示(3月上旬予定)でティア別の詳細要件が確定します。現行のデータ管理体制が何ティアに該当するか、事前に評価しておきましょう。施設基準が出た翌日に動けるクリニックと、そこから検討を始めるクリニック。その差は6月の施行日にそのまま反映されます。
アクション3:心不全リスクの高いCKD患者にBNP/NT-proBNPを測定する
本記事の核心アクションです。CKD患者に年1回のBNPまたはNT-proBNPを追加測定するだけで、心不全ステージAからBへの移行を早期に捉えるスクリーニングになります。閾値はBNP 35 pg/mL、NT-proBNP 125 pg/mL。この1回の検査が、告示を待たずに今日からできる最も価値の高いアクションです。
💡 保険算定のポイント: BNP/NT-proBNPの保険算定には「心不全又は心不全の疑い」の傷病名が必要です(ステートメント脚注*1参照)。支払基金の統一事例では、「心不全の疑い」での算定について一般的な取扱いが示されていますが、「心不全の疑い」での連月算定(毎月連続しての算定)は原則として認められていません。最終的な審査判断は各地域の審査委員会に委ねられています。詳細は支払基金の「審査の一般的な取扱い(医科)」をご確認ください。
アクション4:SGLT2阻害薬の処方適応を再確認する
セクション2の表1に基づき、CKDステージ別の投与可否を患者ごとに確認してください。特に重要なのは、eGFR≧20であれば開始可能という点と、非糖尿病CKD(蛋白尿あり)でもSGLT2阻害薬が◎という点です。「SGLT2阻害薬は糖尿病の薬」という認識のアップデートが必要です。
アクション5:循環器専門医との連携体制を構築する
BNP高値患者の紹介基準を設定しておきましょう。⚠️ 心不全管理料3の施設基準が確定した後、連携先の急性期病院との間で「退院後の管理リレー」を具体的に設計します。ステートメントのフローチャートでも、BNP高値の場合は循環器専門医との連携が推奨されています。
アクション1と3は、告示を待たずに今日からできます。 告示で確定するのは施設基準の詳細であって、「CKD患者を把握する」「BNPを測る」こと自体に制度的な障壁はありません。
8. 避けるべき3つの失敗パターン
失敗①:「CKDは腎臓内科の仕事」と思い込む
ステートメントは、非専門医が心不全予防に参加するためのマニュアルとして書かれています。CKD管理を腎臓内科に丸投げすることは、心不全の予防機会を自ら手放すことと同じです。eGFR<45であれば腎臓内科との連携は必要ですが、G1-3のCKD患者はかかりつけ医の管理領域です。
失敗②:eGFR低下を見てもBNP測定を追加しない
eGFRの低下に気づいても、「腎機能の問題」としてのみ捉え、BNP/NT-proBNPを測定しない。これでは心不全の種を見逃します。ステートメントのフローチャートが示すとおり、CKD患者には少なくとも年1回のBNP測定が推奨されています。たった1回の検査追加が、ステージAからBへの移行を早期に捉えるスクリーニングになります。
失敗③:告示を待ってから動き出す
⚠️ 告示は3月上旬に公開予定ですが、告示で確定するのは施設基準の詳細です。「自院のCKD患者数を把握する」「BNPの定期測定を始める」「SGLT2阻害薬の適応を再確認する」は、告示を待つ理由がありません。6月の施行日に「準備完了」の状態でスタートダッシュを切るクリニックが、先行者利益を得ます。
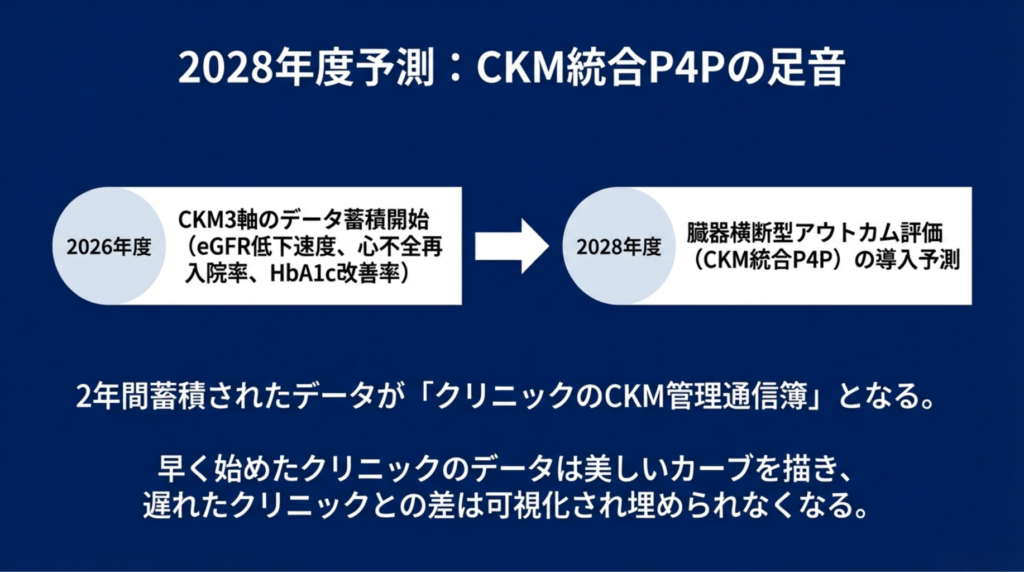
9. 2028年度への展望 ― CKM統合P4Pの足音
💭 ここからは私見です。
本記事独自の予測:臓器横断型アウトカム評価の導入
2026年度改定の最大の「仕掛け」は、3軸のデータが同時に蓄積される設計にあります。
充実管理加算のeGFRデータ(代謝軸)、心不全管理料の再入院率データ(心軸)、生活習慣病管理料のHbA1cデータ(代謝軸) ― これらが2年間蓄積されれば、2028年度改定で臓器横断的なP4P(Pay for Performance)が導入される基盤が整います。
従来のP4Pは臓器ごとに独立していました(例:回復期リハの実績指数=ADL改善率)。しかし、CKMトライアングルが制度にもエビデンスにも実装された以上、「この施設のCKD患者のeGFR低下速度は?」「心不全再入院率は?」「HbA1c改善率は?」を統合スコアで評価する仕組みが論理的な次のステップです。
2026年度の改定で蓄積が始まるデータは、いわば「クリニックのCKM管理通信簿」の原票です。積極的に取り組んだクリニックのデータが美しいカーブを描き、消極的だったクリニックとの差が数字で可視化される。その2年後に何が起きるかは、想像に難くありません。
心不全管理料の適用拡大予測は記事⑥で、心腎連関リハビリテーション料の創設予測は記事⑤で、eGFR低下抑制率のアウトカム指標化予測は記事③で、それぞれ詳しく論じています。
まとめ ―心不全リスクの高いCKD患者に「BNPを1回測る」から始まる
本記事で見てきたことを整理します。
日本心不全学会のステートメントは、CKDを心不全ステージAに位置づけ、かかりつけ医に年1回のBNP/NT-proBNP測定と、CKDステージ別の薬剤投与基準を提示しました。
2026年度診療報酬改定は、充実管理加算(代謝軸)、地域包括診療加算の拡大と腎リハの3受け皿(腎軸)、心不全再入院予防管理料(心軸)の3本柱で、CKM一体管理を報酬化しました。
この2つが同時に揃った2026年は、CKD管理の意味が根本的に変わった年です。CKD管理は「腎機能を守る」行為であると同時に、「心不全を予防する」行為になりました。
本シリーズはこれまで7本の記事で改定の各論を掘り下げてきましたが、本記事でようやく全体の地図が描けました。個別の加算や管理料は「木」です。しかしステートメントのレンズを通して見ると、それらが一つの「森」 ― CKM一体管理という設計思想 ― を形づくっていることが分かります。
⚠️ まもなく告示・通知が公開されます(告示のチェックポイントは記事④をご覧ください)。施設基準の詳細が確定したら、本シリーズ全体の数字を更新し、収益シミュレーションの精密版をお届けします。
でも、告示を待つ必要はありません。 あなたの心不全リスクの高いCKD患者にBNPを1回測るだけで、心不全の種が見えるかもしれません。次の外来で、まず1人のCKD患者にBNPをオーダーしてみてください。
その1回の検査が、心不全を1つ防ぐかもしれません。
*本記事は2026年2月13日の中医協答申、および日本心不全学会「心不全予防に関するステートメント」(2026年2月公表)に基づいています。
*ファクト確度の表記:✅=答申で確定、⚠️=告示・通知で確定予定、💭=筆者の推測
*充実管理加算の点数(30/20/10点)、心不全再入院予防管理料の点数(1,000/700/225/400点)は答申で確定済みの数値です。施設基準の詳細は告示で確定します。
*表1のCKDステージ別薬剤投与可否は、日本心不全学会ステートメントの原文に基づきます。処方判断は主治医の臨床的判断に基づいてください。
*収益シミュレーションは概算であり、実際の増収は施設の患者構成・地域特性・算定要件への適合度に依存します。
*シリーズ関連記事:
記事②:【2026年度診療報酬改定】AIクラーク1.2人換算の衝撃― 診療報酬改定が突きつける医療DXの「本気度」 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑤:【2026年度診療報酬改定】腎臓リハビリ「見送り」でも諦めるな ― CKD運動療法を収益化する3つの受け皿と収益シミュレーション – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑥:【2026年度診療報酬改定】心不全再入院予防継続管理料1,000点の算定戦略 ― 急性期・かかりつけ医・回復期の3施設別シミュレーション付 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑦:【2026年度診療報酬改定】CKD管理=心不全予防|学会ステートメント×CKMトライアングルで読み解くかかりつけ医の統合管理戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑧:【2026年度診療報酬改定 告示速報】10チェックポイント答え合わせ ― 充実管理加算の「相対評価」上位20%の衝撃と全勝の予測検証結果 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑨:BNP/NT-proBNP、なぜ査定される?― かかりつけ医のための保険算定 完全防御マニュアル – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑩:【2026年度診療報酬改定】CKM患者の月単位リレー型運用|心不全管理料→生活習慣病管理料スイッチで年間137万円の収益最適化戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑪:【2026年度診療報酬改定】疑義解釈その1+その2 徹底解説 ― 193問からクリニック院長が読むべき15問を厳選|施行直前ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑭:【2026年度診療報酬改定】医療DX推進体制整備加算は5/31廃止、新加算15点へ ― 旧加算届出済みでも再届出必須・5月18日までの48時間判断ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
臨床クイズ道場:🥋 臨床クイズ道場 — 診療報酬×CKM実力チェック – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
📊 noteで実務ツール公開中:充実管理加算ティア判定パック(Excel付)
【Excel付】充実管理加算ティア判定パック ― 自院のティアと年間増収額を自動算出|やまちゃん|気まぐれ喫茶Lab