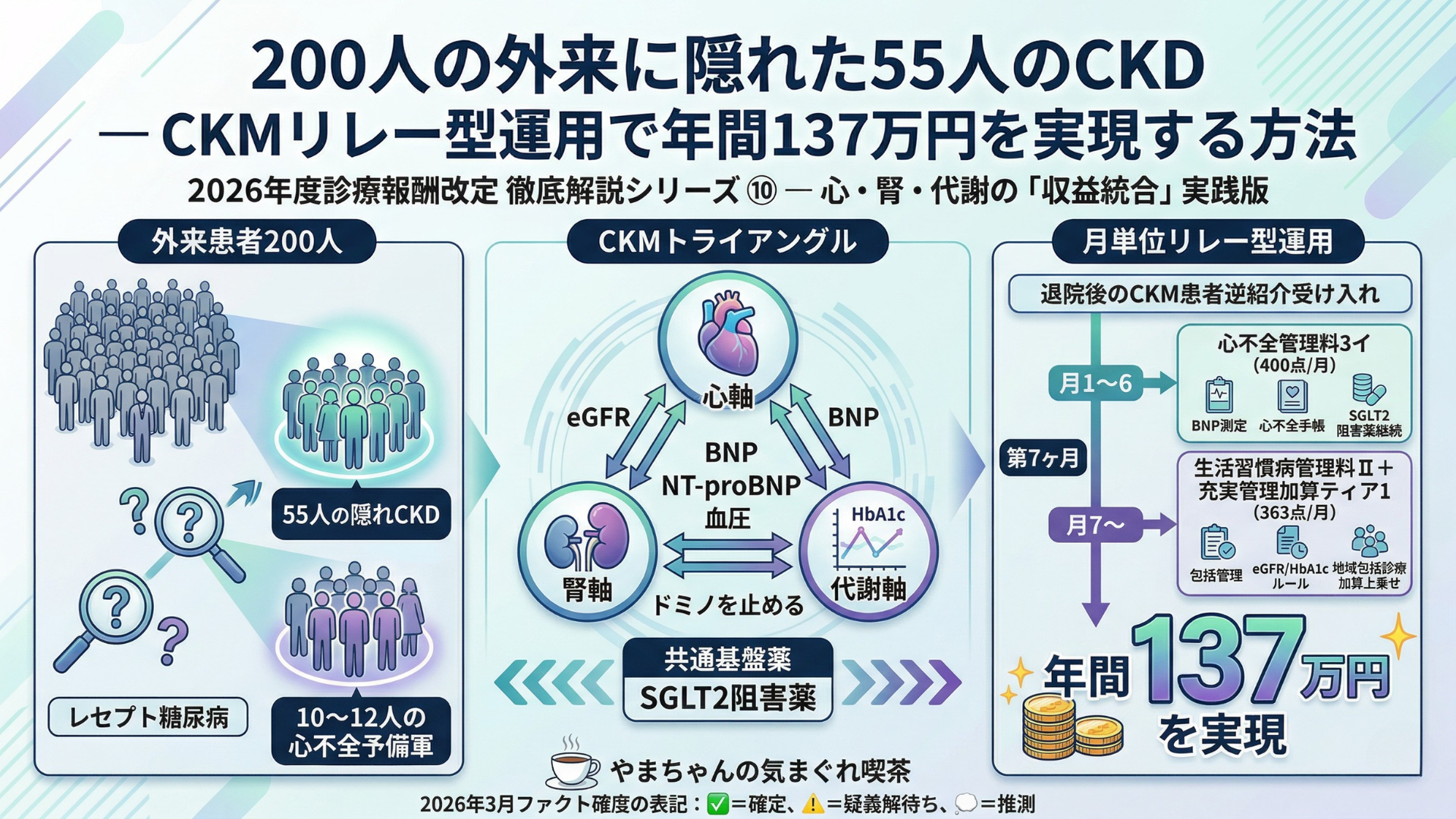
あなたの外来に来る生活習慣病患者200人。そのうち55人はすでにCKDを合併しています。さらに10〜12人は心不全の予備軍です。
問題は、その大半がレセプト上「糖尿病」としか書かれていないことです。
本記事は、シリーズで個別に分析してきた心・腎・代謝の3軸を「収益」の視点で統合する実践版です。記事⑦が「なぜCKM一体管理なのか」を学会ステートメントで論証したのに対し、本記事は「CKM患者をどう管理し、いくら取れるか」に答えます。
読者別ショートカットガイド
- 院長先生 → S5(月単位リレー型運用)・S6(収益シミュレーション)に直行
- 事務長・医療事務スタッフ → S4(併算定ルール)・S7(アンチパターン)に直行
- 看護師・管理栄養士 → S2(隠れCKM患者の発見)・S8(48時間アクションプラン)に直行
お茶でも飲みながら、お付き合いください。
1. なぜ今CKMなのか ― 臓器別管理の終焉
「心臓は循環器、腎臓は腎臓内科、糖尿病は糖尿病内科」― この常識が崩れています。
2023年、米国心臓協会(AHA)がCKM症候群(Cardiovascular-Kidney-Metabolic Syndrome)を提唱しました。心・腎・代謝の3臓器系が相互に影響し合い、単独臓器の管理だけでは疾患の進行を食い止められないという概念です。✅
そして2025年10月(2026年2月公表)、日本心不全学会が「心不全予防に関するステートメント」を発表。CKDを心不全ステージA(心不全リスク)に明確に位置づけました。 ✅ CKD管理は腎臓を守る行為であると同時に、心不全を予防する行為になったのです。
この国際的潮流を、2026年度診療報酬改定は制度に翻訳しました。
|
CKM軸 |
制度の柱 |
Donabedian段階 |
管理行為 |
詳細記事 |
|---|---|---|---|---|
|
代謝 |
✅ 充実管理加算 30/20/10点 |
S→P(体制→データ蓄積) |
eGFR+HbA1c+血圧のモニタリング、6か月検査ルール |
|
|
腎 |
✅ 地域包括診療加算の対象患者拡大 |
S+P(体制+運動指導) |
CKD包括管理+運動指導 |
|
|
心 |
✅ 心不全再入院予防管理料 1,000/400点 |
P→O(逓減=成果志向) |
管理料1→2→3のリレー管理 |
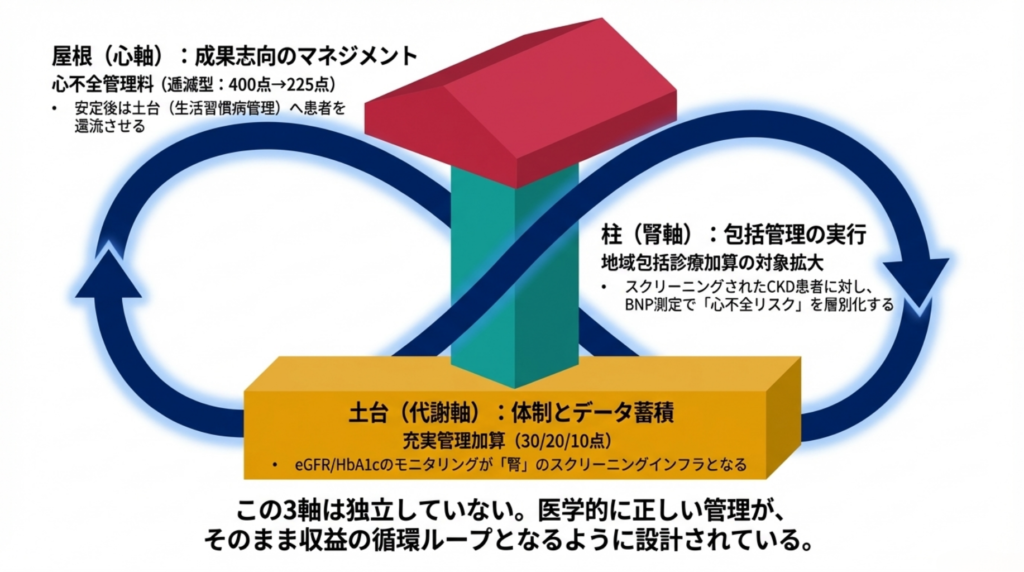
ここで重要なのは、3本の柱が独立ではなく相互に連動する設計になっていることです。充実管理加算のデータ提出で蓄積されるeGFRデータは、CKDのスクリーニングインフラとして機能します(代謝軸→腎軸)。CKD患者にBNP/NT-proBNPを追加測定すれば、心不全リスクの層別化ができます(腎軸→心軸)。心不全管理料の逓減型設計は、退院後のかかりつけ医によるCKD+心不全の一体管理を前提としています(心軸→代謝軸・腎軸)。
この「循環する連動」がCKMトライアングルの設計思想であり、それは同時に収益を循環させるメカニズムでもあります。
💭 制度とエビデンスが「同じ方向を向いている」改定は、実行力が桁違いに強い。片方だけなら「義務だけど根拠が薄い」か「根拠はあるけどお金がつかない」で終わります。2026年は両方が同時に揃った歴史的な転換点です。
2. あなたの外来の「隠れCKM患者」を可視化する
月200人の外来で、CKDは何人いるか
「うちの外来にCKD患者はほとんどいない」 ― そう感じている先生、本当にそうでしょうか。
💭 以下は、公表された疫学データから積み上げた著者推計です。
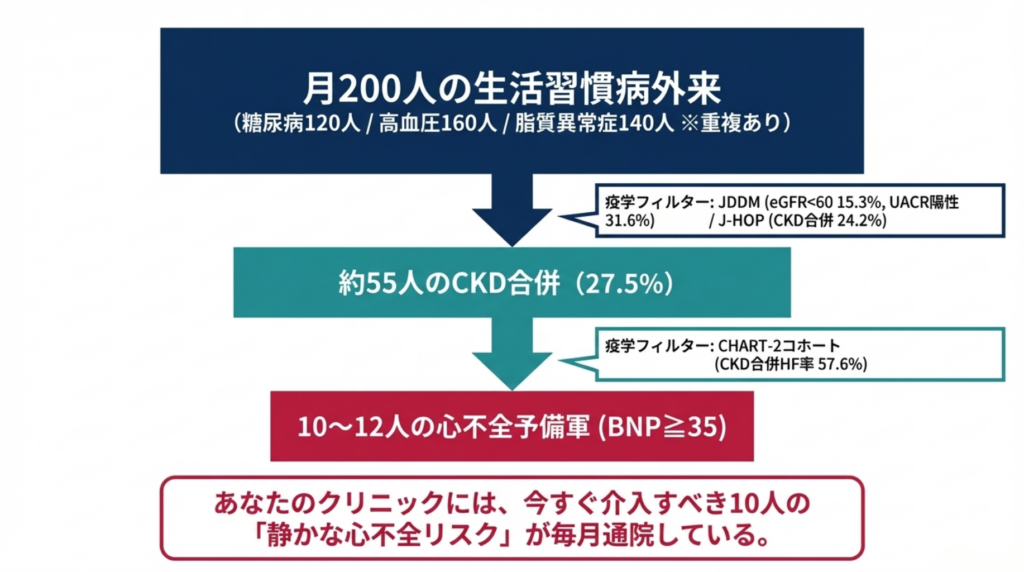
月200人の生活習慣病外来を持つ内科クリニックを想定します。疾患構成を糖尿病120人、高血圧160人(重複あり)、脂質異常症140人(重複あり)としましょう。
|
疾患ベース |
CKD合併率 |
CKD合併者数(推定) |
エビデンス |
|---|---|---|---|
|
糖尿病120人 |
eGFR60未満 15.3% |
約18人 |
✅ JDDM(Yokoyama H 2020, N=74,453) |
|
糖尿病120人 |
アルブミン尿陽性 31.6% |
約38人 |
✅ JDDM54(Yokoyama H 2019, N=33,656) |
|
高血圧160人 |
CKD合併 24.2% |
約39人 |
✅ J-HOP(Hoshide S 2013, N=4,310) |
|
非アルブミン尿性CKD |
11.2% |
見落とされやすい |
✅ J-DOIT3(Ueki K 2017, N=2,540) |
重複を除いて集約すると、月200人の外来で約55人(27.5%)がCKDを合併していると推計されます。💭
そして、この55人のうち何人が心不全予備軍か。
|
進展ステップ |
根拠データ |
推定人数 |
|---|---|---|
|
CKD合併者 |
上記の積み上げ推計 💭 |
約55人 |
|
うちCKDステージ3以上 |
CKD-JACコホートの構成比から推計 💭 |
約40人 |
|
うち心不全リスク(BNP≧35) |
CHART-2のCKD合併HF率57.6%を参考 ✅ |
💭 10〜12人 |
月200人の外来に、10〜12人の「心不全予備軍」が潜在しています。 💭
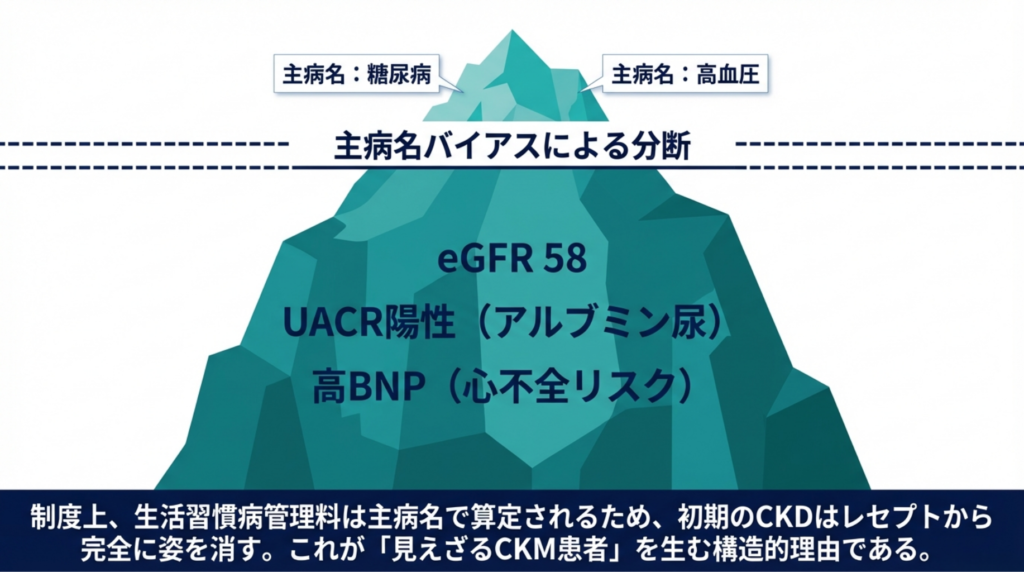
見落とされる理由:レセプトの「主病名バイアス」
なぜこれほどの隠れCKD患者が存在するのか。答えはレセプト構造にあります。
生活習慣病管理料は主病名で算定するため、「糖尿病」が主病名の患者のeGFRが58でも、レセプト上はCKDが可視化されません。2024年度改定の調査で明らかになった「(II)偏重」と「主病名シフト」の問題(→記事①参照)は、CKDの隠れ患者を構造的に生み出していました。
スクリーニングチェックリスト
CKM患者を「発見する」ための最小限のアクションです。
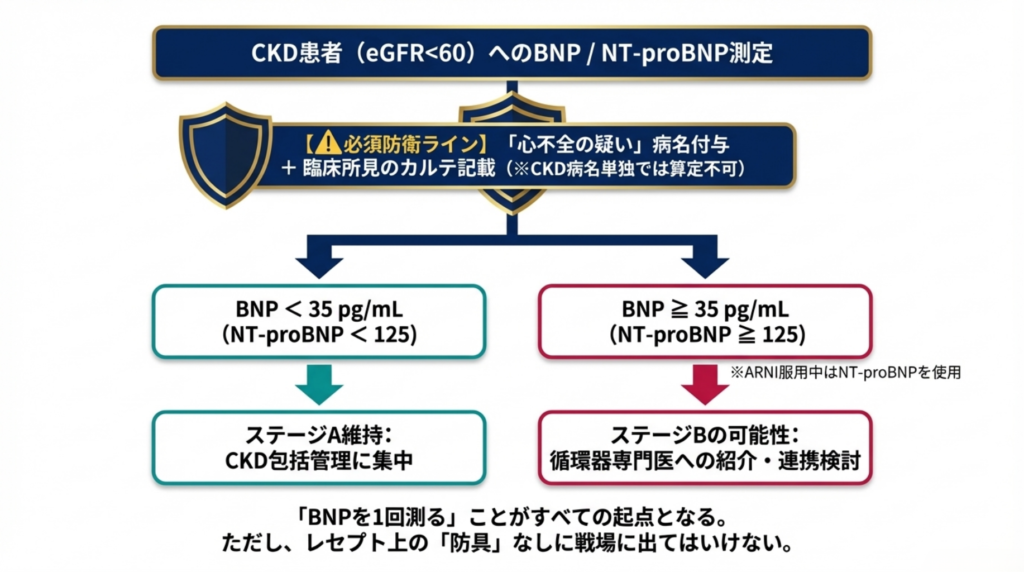
今日からできること: – [ ] レセコンで「eGFR 60未満」の患者を疾患横断で抽出する – [ ] 糖尿病患者のうち、過去1年でUACR(尿アルブミン/クレアチニン比)を測定していない患者をリスト化する – [ ] 高血圧患者のうち、eGFRが45〜59の患者に心不全徴候(息切れ・浮腫等)を確認し、所見があればBNP or NT-proBNPを測定する
⚠️ BNP/NT-proBNPの保険算定には「心不全の疑い」の傷病名と臨床所見のカルテ記載が必須です。 CKDの傷病名だけでは算定できません。査定を防ぐための具体的な対策は記事⑨ BNP保険算定マニュアルで詳しく解説しています。
ステートメントのフローチャートを活用: ✅ – BNP<35 pg/mL → ステージA維持(CKD管理に集中) – BNP≧35 pg/mL → ステージBの可能性(循環器専門医への紹介を検討) – NT-proBNP<125 pg/mL → ステージA維持 – NT-proBNP≧125 pg/mL → ステージBの可能性
⚠️ ARNI服用中の患者はBNPが偽高値になるため、NT-proBNPを使用してください。 ✅
3. CKMの「ドミノ」― 数字で見る心腎連関
eGFRが下がると、心不全リスクはどれだけ上がるか
CKDが心不全の「静かな導火線」であることを、日本のデータで確認します。
|
コホート |
対象 |
知見 |
確度 |
|---|---|---|---|
|
CKD-JAC(Imai E 2015, N=2,966) |
CKD患者 |
ステージ別HF発症率:St3で13.2、St5で45.1/1,000人年 |
✅ |
|
Ohasama Study(Inoue R 2013, N=2,751) |
一般住民 |
eGFR60未満 → 心不全HR 2.1 |
✅ |
|
REACH-J(Ohigashi M 2014, N=4,964) |
高リスク外来 |
顕性アルブミン尿 → HF入院リスク3.2倍 |
✅ |
|
CHART-2(Shiba N 2011, N=10,219) |
慢性心不全 |
CKD合併率 57.6% |
✅ |
|
WET-HF(Shiraishi Y 2018, N=2,829) |
急性心不全 |
CKD合併率 64.5% |
✅ |
数字の意味を翻訳します。 eGFRが60を切ると、心不全のリスクは2.1倍に跳ね上がります(Ohasama)。CKDステージ5になると、年間1,000人あたり45.1人が心不全を発症します(CKD-JAC)。そして実際に心不全で入院する患者の6割以上がCKDを合併しています(WET-HF)。
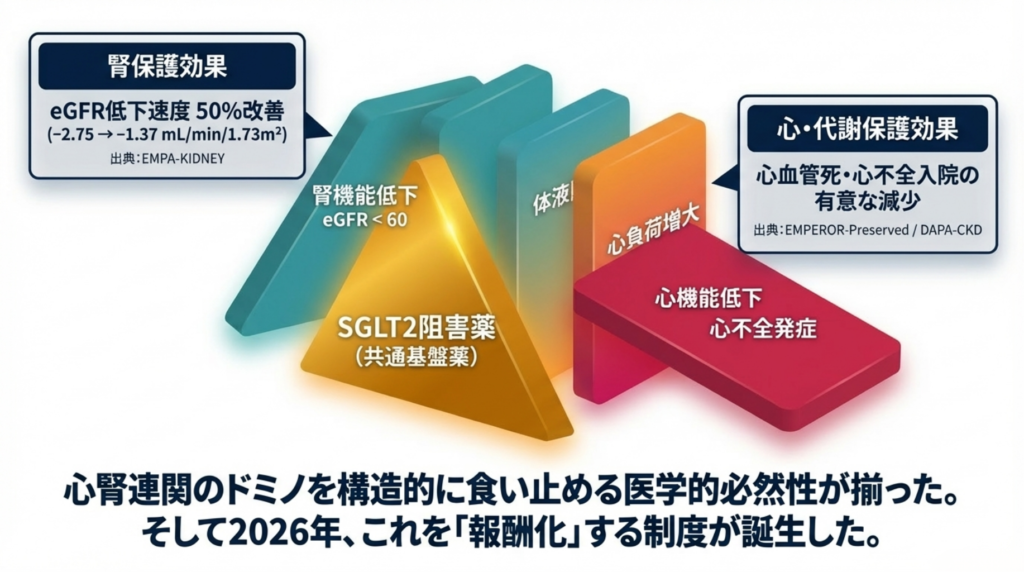
これは偶然の併存ではなく、因果の連鎖です。腎機能低下 → 体液貯留 → 心負荷増大 → 心機能低下 → さらなる腎血流低下。いわゆる心腎連関のドミノが、CKDステージの進行とともに加速します。
SGLT2阻害薬:ドミノを止める「共通基盤薬」
このドミノを構造的に止められる薬剤が、SGLT2阻害薬です。
|
試験 |
対象 |
主要結果 |
CKMの示唆 |
確度 |
|---|---|---|---|---|
|
EMPEROR-Preserved |
HFpEF |
心血管死/HF入院 21%減少 |
心軸+腎軸 |
✅ |
|
DAPA-CKD |
CKD(eGFR 25-75) |
腎複合エンドポイント 39%減少、心血管死/HF入院 29%減少 |
腎軸+心軸 |
✅ |
|
EMPA-KIDNEY |
CKD幅広い対象 |
eGFR slope:-2.75→-1.37(50%改善) |
腎保護の基盤 |
✅ |
EMPA-KIDNEYのeGFR slope改善50%は、全体データです。 ✅ プラセボ群のeGFR年間低下-2.75 mL/min/1.73m²が、エンパグリフロジン群では-1.37に。腎機能低下のスピードを半分に抑えました。6,609例・8ヶ国の大規模RCTによる堅固なエビデンスです。
💭 CKMトライアングルの中心にSGLT2阻害薬を置くのは、このような臓器横断的なデータが蓄積されているからです。心不全を治療しながら腎臓を守り、血糖もコントロールする。1剤で3軸をカバーする薬剤は他にありません。
この心腎連関のドミノを食い止めるエビデンスがあり、それを制度が報酬化した。 次のセクションで、その報酬体系の全体像を確認し、S5で「どう組み合わせれば最も効率的か」を解き明かします。
4. 2026年度改定の「CKM報酬マップ」
全点数一覧
本記事で扱う主要な報酬項目を一覧で整理します。
|
項目 |
点数 |
算定頻度 |
確度 |
|---|---|---|---|
|
心不全管理料3イ(6回目まで) |
400点 |
月1回・退院後1年限度 |
✅ |
|
心不全管理料3ロ(7回目以降) |
225点 |
月1回・退院後1年限度 |
✅ |
|
心不全管理料2イ |
700点 |
月1回 |
✅ |
|
心不全管理料2ロ |
225点 |
月1回・7回目以降 |
✅ |
|
心不全管理料1 |
1,000点 |
入院中1回 |
✅ |
|
生活習慣病管理料(Ⅱ) |
333点 |
月1回 |
✅ |
|
充実管理加算1/2/3 |
30/20/10点 |
生活習慣病管理料の加算 |
✅ |
|
地域包括診療加算1(その他慢性疾患) |
28点 |
再診料加算・月1回 |
✅ |
|
特定疾患処方管理加算 |
56点 |
✅ R8年度で統合再編。旧66点ではない |
|
|
眼科/歯科連携強化加算 |
各60点 |
年1回 |
✅ |
併算定ルール ― 何と何が一緒に取れるか
ここが最も重要で、最も間違いやすいポイントです。
|
組み合わせ |
判定 |
根拠 |
確度 |
|---|---|---|---|
|
生活習慣病管理料 × 心不全管理料 |
❌ 同月不可 |
包括規定の例外リストにB001-10なし |
✅ |
|
充実管理加算 × 心不全管理料 |
❌ 同月不可 |
充実管理加算は生活習慣病管理料の加算 |
✅ |
|
地域包括診療料 × 心不全管理料(CKM患者) |
✅ 可能 |
告示注4カッコ書き |
✅ |
|
地域包括診療加算 × 心不全管理料3 |
✅ 可能(推定) |
⚠️ 疑義解釈で確定待ち |
|
|
心不全管理料 × 特定疾患療養管理料(心不全主病) |
❌ 不可 |
告示注4で明示 |
✅ |
|
心不全管理料2 × 外来栄養食事指導料等 |
⚠️ 同一日不可 |
同月は算定可能 |
⚠️ |
「同月算定不可」の論理的根拠を解説します。 ✅
生活習慣病管理料(Ⅰ)注2・(Ⅱ)注2の包括規定には「第2章第1部医学管理等の費用は含まれる」とあり、例外リストにB001-10(心不全管理料)が含まれていません。つまり、生活習慣病管理料を算定している月は、心不全管理料は包括されてしまう構造です。
⚠️ ただし、主病が異なる場合の解釈は疑義解釈で覆る可能性があります。本記事では「覆らない」前提で収益設計し、覆った場合のアップサイドとして言及します。
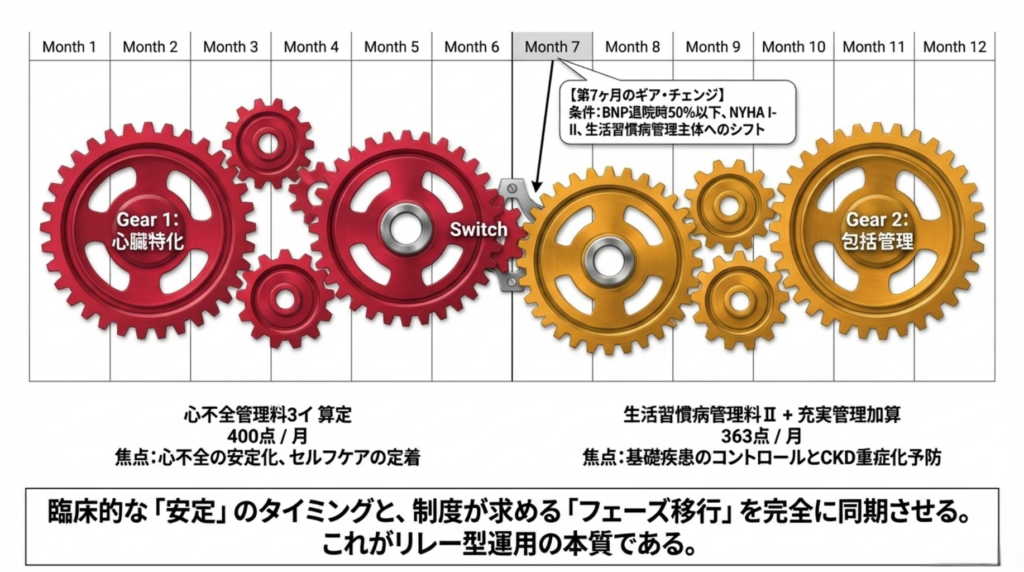
5. ★核心★「月単位リレー型運用」― 第7ヶ月が分水嶺
リレー型運用とは何か
記事⑥で「リレーショナルビリング」として紹介した概念の実装版です。
心不全で退院した患者のかかりつけ医管理を、前半6ヶ月は心不全管理料3で、後半6ヶ月は生活習慣病管理料Ⅱ+充実管理加算で管理するという月単位の切り替え戦略です。
なぜ切り替えるのか?
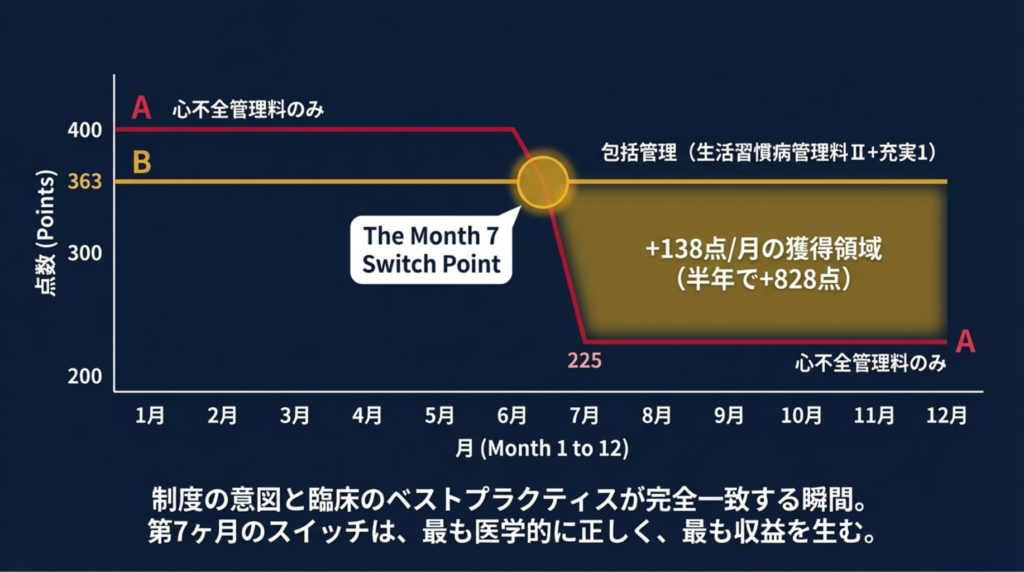
心不全管理料3イ(6回目まで)は400点ですが、7回目以降の3ロは225点に逓減します。一方、生活習慣病管理料Ⅱ(333点)+充実管理加算ティア1(30点)は合計363点。充実管理加算なしでも333点です。
つまり、第7ヶ月以降は心不全管理料を継続するより、生活習慣病管理料にスイッチした方が点数が高い。
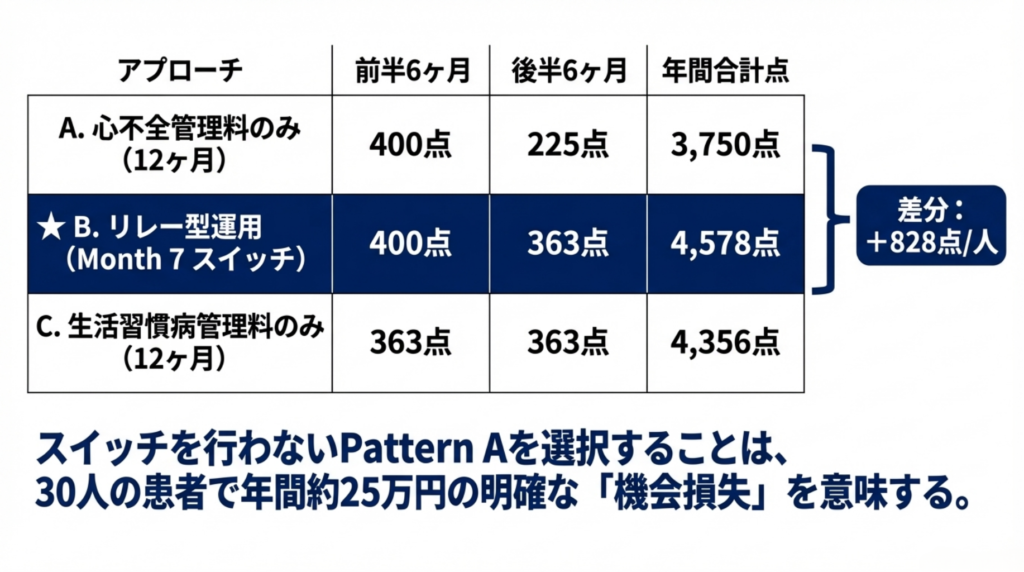
月別最適算定パターン ✅
|
月 |
算定パターン |
月額点数 |
累計点数 |
|---|---|---|---|
|
月1 |
心不全管理料3イ 400点 |
400 |
400 |
|
月2 |
心不全管理料3イ 400点 |
400 |
800 |
|
月3 |
心不全管理料3イ 400点 |
400 |
1,200 |
|
月4 |
心不全管理料3イ 400点 |
400 |
1,600 |
|
月5 |
心不全管理料3イ 400点 |
400 |
2,000 |
|
月6 |
心不全管理料3イ 400点 |
400 |
2,400 |
|
月7 |
★スイッチ★ LSDMⅡ 333+充実管理1 30=363点 |
363 |
2,763 |
|
月8 |
LSDMⅡ 333+充実管理1 30=363点 |
363 |
3,126 |
|
月9 |
LSDMⅡ 333+充実管理1 30=363点 |
363 |
3,489 |
|
月10 |
LSDMⅡ 333+充実管理1 30=363点 |
363 |
3,852 |
|
月11 |
LSDMⅡ 333+充実管理1 30=363点 |
363 |
4,215 |
|
月12 |
LSDMⅡ 333+充実管理1 30=363点 |
363 |
4,578 |
年間合計:4,578点(45,780円/人) ✅
注:上記はリレー型の管理料ベースのみの計算です。地域包括診療加算(28点/月)は再診料の加算であり、管理料とは別途算定可能(⚠️疑義解釈確定待ち)。加算分を含めると最大でさらに+336点/人/年の上乗せが見込まれます。
比較:リレー型 vs 心不全管理料のみ vs 生活習慣病管理料のみ
|
パターン |
年間点数/人 |
30人モデル年間 |
確度 |
|---|---|---|---|
|
A:心不全管理料のみ12ヶ月 |
3,750点 |
112.5万円 |
✅ |
|
B:リレー型(ティア1) |
4,578点 |
137.3万円 |
✅ |
|
C:受け入れない(LSDMⅡ+充実1のみ12ヶ月) |
4,356点 |
130.7万円 |
✅ |
|
リレー型 vs 心不全のみ差分 |
+828点/人 |
+24.8万円 |
✅ |
パターンAを選ぶと、30人で年間24.8万円の機会損失です。
損益分岐点の構造
第7ヶ月目でスイッチする根拠を数字で整理します。
|
比較 |
月7以降の心不全管理料3ロ |
月7以降のLSDMⅡ+充実1 |
差分 |
確度 |
|---|---|---|---|---|
|
月額 |
225点 |
363点 |
+138点 |
✅ |
|
充実管理加算なしでも |
225点 |
333点 |
+108点 |
✅ |
|
6ヶ月累計差分 |
― |
― |
+828点(ティア1) |
✅ |
充実管理加算なし(ティア未取得)でも、スイッチした方が月108点有利です。 つまりリレー型運用は充実管理加算を取っていなくても成立します。ただしティアを取得していれば、さらに差が広がるという構造です。
臨床的スイッチ判断基準
収益だけで切り替えるのではありません。スイッチの前提条件は以下のとおりです。
- 心不全の状態が安定している(BNPが退院時の50%以下に改善、NYHA I〜II)
- セルフケア行動が定着している(体重測定・塩分制限・服薬遵守)
- 基礎疾患(糖尿病・高血圧・脂質異常症)の管理が主たる課題にシフトしている
💭 臨床的に不安定な患者を無理にスイッチすることは推奨しません。あくまで「心不全が安定し、生活習慣病の管理が主体になった段階」でのスイッチです。逆に、安定しているのにスイッチしないのは機会損失であり、患者にとっても生活習慣病の包括的管理を受ける機会を逃すことになります。
フローチャート
退院後のCKM患者を逆紹介で受け入れ
│
▼
【月1〜6】心不全管理料3イ(400点/月)
├─ BNP/NT-proBNP定期測定
├─ 心不全手帳でセルフケア管理
├─ SGLT2阻害薬の継続確認
└─ 第5〜6ヶ月目にスイッチ判断
│
┌─────┴─────┐
不安定 安定
│ │
▼ ▼
管理料3ロ継続 【月7〜】LSDMⅡ+充実管理加算にスイッチ
(225点) ├─ 生活習慣病の包括管理に移行
├─ eGFR・HbA1c・血圧の6か月検査ルール
├─ CKD管理を地域包括診療加算で上乗せ
└─ 充実管理加算のデータ提出に組み込み
6. 収益シミュレーション ― 3段階×3規模
シナリオ設定
|
規模 |
月間外来患者数 |
CKD合併者(推定) |
心不全逆紹介受入数(年間) |
|---|---|---|---|
|
小規模 |
月100人 |
約28人 💭 |
5人 💭 |
|
中規模 |
月200人 |
約55人 💭 |
15人 💭 |
|
大規模 |
月400人 |
約110人 💭 |
30人 💭 |
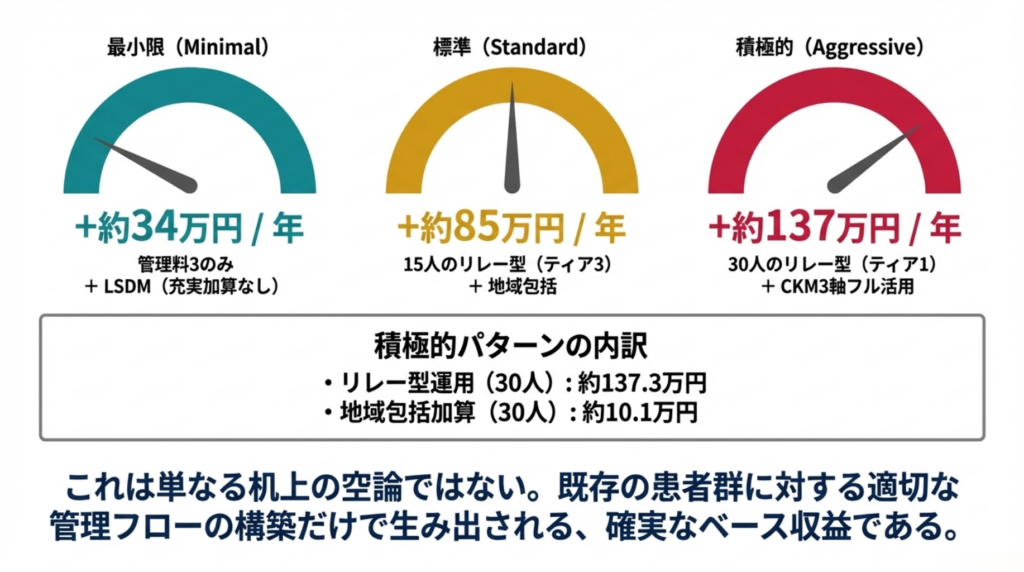
中規模クリニック(月200人)の3段階シミュレーション ✅
|
対応レベル |
主な算定構成 |
年間増収 |
確度 |
|---|---|---|---|
|
最小限 |
心不全逆紹介5人×管理料3のみ+LSDMⅡ(充実管理なし) |
約34万円 |
✅ |
|
標準 |
心不全逆紹介15人×リレー型(ティア3)+地域包括診療加算 |
約85万円 |
✅ |
|
積極的 |
心不全逆紹介30人×リレー型(ティア1)+地域包括+CKM3軸フル活用 |
約137万円+α |
✅ |
積極的パターンの内訳: ✅
|
項目 |
計算根拠 |
年間金額 |
|---|---|---|
|
リレー型運用(30人×4,578点) |
30人×45,780円 |
約137.3万円 |
|
地域包括診療加算(CKD患者30人) |
30人×28点×12月×10円 |
約10.1万円 |
|
眼科/歯科連携(糖尿病患者60人) |
60人×60点×10円 |
約3.6万円 |
|
小計 |
約151万円 |
注:上記はリレー型運用に直接関連する増収分のみ。これに加え、充実管理加算やDX加算の基盤増収(記事①・記事②参照)を合わせると、シリーズ統合試算465〜555万円+αのCKM管理全体のポテンシャルとなります。
シリーズ統合試算との接続 ✅
記事⑦で提示したシリーズ統合試算を再掲し、本記事の位置づけを確認します。
|
対応レベル |
年間増収概算 |
主な構成 |
|---|---|---|
|
最小限 |
約26万円 |
充実管理加算なし、DX加算3のみ |
|
標準的 |
約60万円 |
ティア3+地域包括+CKD管理30人 |
|
積極的 |
約465〜555万円+α |
CKM3軸フル活用 |
注:記事間で重複算定不可の項目があります。上記は各記事の最大ポテンシャルの合算であり、実際の増収は施設の患者構成に依存します。 ✅
7. アンチパターン3類型 ― やってはいけない失敗
アンチパターン①:「三重取り」の罠
「生活習慣病管理料+心不全管理料+特定疾患療養管理料、全部同月で取れるのでは?」
取れません。✅ 前述のとおり、生活習慣病管理料と心不全管理料は同月算定不可です。さらに心不全管理料と特定疾患療養管理料も同月不可です。
三重取りを試みてレセプト返戻になった場合の損失は、最大763点/件。✅ 心不全管理料3イ400点+生活習慣病管理料Ⅱ333点+充実管理加算30点=合計763点分が一括返戻されるリスクです。
対策: 月ごとにどちらの管理料を算定するかを明確に決め、レセコンの算定チェック機能で「同月重複アラート」を設定してください。
アンチパターン②:eGFR放置の罠
「心不全の管理をしているから、eGFRはモニタリングしていない」 ― これは2つの意味で危険です。
臨床的リスク: CKD-JACコホートでは、CKDステージの進行に伴い心不全発症率が13.2→45.1/1,000人年に急増します。✅ eGFRをモニタリングしなければ、腎機能低下の進行を見落とし、心不全リスクの上昇を予防する機会を失います。
収益的リスク: 充実管理加算のプロセス指標には検査実施率が含まれています。✅ eGFRの定期測定を怠ると、ティア2以上の取得が困難になり、加算が低くなります。
💭 eGFRは通常の採血でルーティンに算出されますが、UACRは追加オーダーが必要です。「測っているつもり」が最も危険なパターンです。
アンチパターン③:「永久心不全管理」の罠
心不全管理料3ロ(225点)をずっと取り続け、生活習慣病管理料にスイッチしない。
機会損失: 138点/月×6ヶ月=828点/人/年。30人なら年間24.8万円の損失です。 ✅
「スイッチの手続きが面倒」「レセコンの設定が分からない」は理由になりません。月7ヶ月目にスイッチするだけで、1人あたり年間8,280円の増収です。30人なら自動的に24.8万円。事務コストは初回のレセコン設定のみです。
💭 2028年度にアウトカム評価が導入された場合、心不全管理料の逓減構造は「6ヶ月で結果を出したか」を問うデータとして使われる可能性があります。7ヶ月目以降もダラダラ心不全管理料を算定し続けることは、「結果が出ていない」シグナルとして不利に働くリスクがあります。
8. 48時間アクションプラン ― 役割別ToDo
院長向け(意思決定)
|
タイミング |
アクション |
|---|---|
|
今日 |
レセコンでeGFR60未満の患者リストを抽出指示。心不全逆紹介の年間受入実績を確認 |
|
今週中 |
近隣の急性期病院(循環器内科)の地域連携室に「管理料3の受け入れ体制」を伝達 |
|
1ヶ月以内 |
リレー型運用の方針決定。スイッチ判断基準(BNP目標値、NYHA分類)を設定 |
事務長・医療事務スタッフ向け(算定実装)
|
タイミング |
アクション |
|---|---|
|
今日 |
生活習慣病管理料と心不全管理料の同月算定ブロックをレセコンに設定確認 |
|
今週中 |
心不全逆紹介患者の「管理料3算定開始月」と「第7ヶ月スイッチ日」を管理する台帳を作成 |
|
1ヶ月以内 |
スイッチ時のレセコン操作メモ: 1. 当月の心不全管理料3の算定を終了(算定停止設定) 2. 翌月から生活習慣病管理料Ⅱ(333点)の算定を開始 3. 充実管理加算の自動付加設定を有効化(ティアに応じた点数) 4. 主病名の確認:心不全から糖尿病/高血圧/脂質異常症に主病名シフト(レセプト上の整合性) 5. 「スイッチ完了」のフラグを台帳に記録
看護師向け(患者管理)
|
タイミング |
アクション |
|---|---|
|
今日 |
心不全手帳の在庫確認。不足なら日本心不全学会サイトから取り寄せ |
|
今週中 |
CKD合併患者のBNP/NT-proBNP未測定リストを作成し、院長に提出(算定時の注意点は記事⑨参照) |
|
1ヶ月以内 |
心不全セルフケア指導の記録テンプレートを整備(体重・塩分・服薬・活動量の4項目) |
管理栄養士向け(栄養管理)
|
タイミング |
アクション |
|---|---|
|
今日 |
CKM患者の食事指導記録テンプレートを確認(塩分+たんぱく質+カリウムの3軸) |
|
今週中 |
心不全管理料2の「外来栄養食事指導料は同一日不可・同月は算定可」ルールを事務と共有 ⚠️ |
|
1ヶ月以内 |
リハ栄養口腔連携の枠組みで、PT・歯科衛生士との情報共有フローを構築(チーム医療の記事(準備中)) |
9. 2028年度予測 ― CKM統合P4Pの足音
💭 ここからは私見です。告示の確定情報とシリーズ全体の分析に基づく予測を3つ提示します。
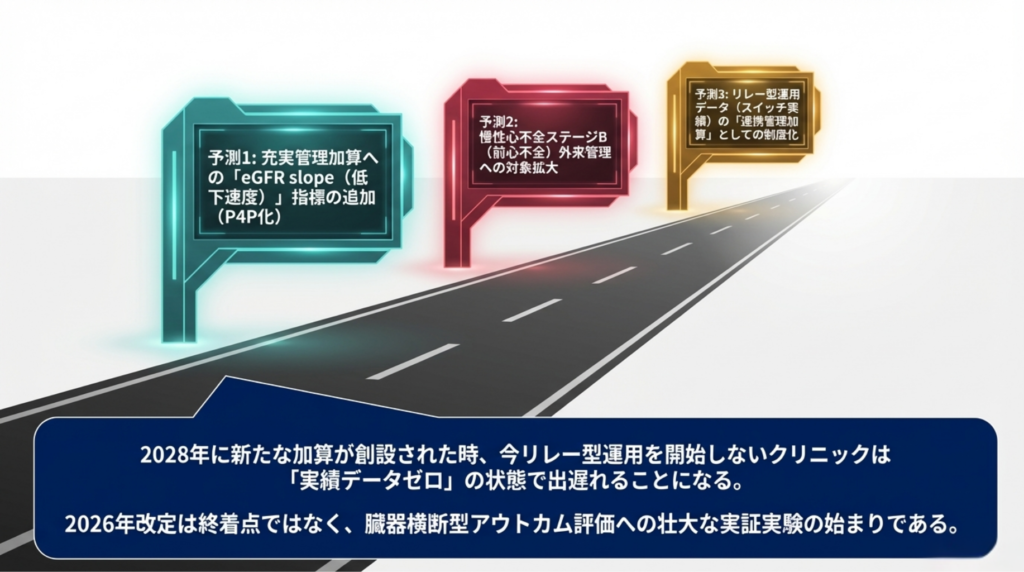
予測①:充実管理加算にeGFR slope指標が追加される
2026年度の充実管理加算は、ティア1で「上位20%」の相対評価が導入されました。✅ 現在のプロセス指標は検査実施率・受診継続率ですが、2年分のeGFRデータが蓄積される2028年度には、eGFR低下速度(slope)がアウトカム指標として組み込まれる可能性があります。
EMPA-KIDNEYがeGFR slope 50%改善を証明し ✅、心不全予防ステートメントがeGFRモニタリングの重要性を確認した ✅ 今、データ基盤は整いつつあります。
予測②:心不全管理料の対象拡大
現在の心不全管理料は「急性心不全で入院した患者の退院後管理」が対象です。✅ 2028年度には、入院歴のない慢性心不全ステージB(前心不全)への外来管理が対象に追加されると予測します。
ステートメントがCKDをステージAに位置づけ ✅、BNP≧35でステージBへの進展を判断するフローチャートを提示した ✅ ことで、「入院前の段階で介入する」制度設計の根拠は整っています。
予測③:心腎連関リハビリテーション料の創設
記事⑤で予測した「心腎連関リハ」が、2028年度に何らかの形で制度化されると考えています。現在の心大血管疾患リハと腎臓リハ(未新設)は別々の算定体系ですが、CKM一体管理の文脈では、心と腎を横断するリハビリテーションの評価が論理的帰結です。
💭 3つの予測に共通するのは、「臓器横断型のアウトカム評価」への移行です。充実管理加算の相対評価は、その最初の一歩にすぎません。
もう一つ、本記事独自の予測を追加します。
💭 予測④:リレー型運用のデータが「連携の質」の評価指標になる。 2026〜2028年の2年間で、心不全管理料3→生活習慣病管理料へのスイッチ実績が全国で蓄積されます。「スイッチ後の再入院率」「スイッチ後のeGFR維持率」が追跡可能になれば、リレー型運用の有効性を制度として検証できる。成功モデルが実証されれば、2028年度に「連携管理加算」のような新加算として制度化される可能性があります。逆に言えば、今リレー型運用を開始しないクリニックは、2028年度にその加算が新設されたときに実績データがゼロの状態で出遅れます。
10. 疑義解釈待ちリスト ― ブックマーク推奨
以下の項目は、現時点で疑義解釈の確定を待っている事項です。本記事の分析は「確定しなかった場合」を安全側として設計していますが、確定後に更新をお届けします。
|
# |
項目 |
現状 |
本記事での取り扱い |
確度 |
|---|---|---|---|---|
|
⚠️ 1 |
地域包括診療加算×心不全管理料3の併算定 |
告示注4カッコ書きからは可能と推定 |
可能前提で設計。不可の場合はリレー型の価値がさらに上がる |
⚠️ |
|
⚠️ 2 |
主病が異なる場合のLSDM×心不全管理料 |
包括規定の例外に含まれていない |
不可前提で設計。覆ればアップサイド |
⚠️ |
|
⚠️ 3 |
「血液検査等」の「等」の範囲 |
通知に未明記 |
安全側で血液化学+HbA1c+尿検査を6か月以内に実施 |
⚠️ |
|
⚠️ 4 |
ティア1/2の基準値算出方法 |
「上位20%/50%」の具体的計算方法 |
プロセス指標のスコアアップに注力 |
⚠️ |
|
⚠️ 5 |
心不全管理料2の外来栄養食事指導料「同一日不可」の運用 |
同月は算定可能と読めるが確定待ち |
別日に分けて算定する設計 |
⚠️ |
疑義解釈が出た時点で、本記事の続報をお届けします。 ブックマーク、あるいはSNSフォローでお待ちください。
11. まとめ ― 「心不全徴候を確認する」から始める
本記事で提示したことを3行でまとめます。
- 月200人の外来に55人のCKD、10人の心不全予備軍が隠れている 💭
- リレー型運用で1人あたり年間4,578点。30人なら137万円 ✅
- 第7ヶ月にスイッチしないと年間25万円の損失 ✅
すべてのスタートは、「次の外来でCKD患者の心不全徴候を確認し、所見があればBNPをオーダーする」ことです。35 pg/mLを超えたら、その患者はステージBの可能性がある。そこからCKM管理が始まります。
「1人のCKD患者の心不全徴候を見逃さない」 ― この臨床的判断が、年間137万円の増収につながる最初の一歩です。
💡 BNPを「安全に」測定するためのポイント(正しい傷病名の付与・臨床所見のカルテ記載・画像検査の同日実施)は、記事⑨ BNP保険算定マニュアルをご確認ください。
シリーズ関連記事
本記事は「2026年度診療報酬改定 徹底解説シリーズ」のCKM統合収益版です。
|
テーマ |
記事 |
CKM軸 |
|---|---|---|
|
充実管理加算の全体像 |
代謝軸 |
|
|
DX加算・バリューラダー |
テクノロジー |
|
|
CKD重症化予防 |
腎軸 |
|
|
告示チェックポイント |
制度ハブ |
|
|
告示答え合わせ速報 |
制度検証 |
|
|
腎リハ収益化 |
腎軸 |
|
|
心不全管理料 |
心軸 |
|
|
チーム医療 |
チーム医療 リハ栄養口腔連携(準備中) |
プロセス |
|
CKD管理=心不全予防 |
臨床ハブ |
|
|
BNP保険算定マニュアル |
算定実務 |
「What/Why」から「How/How Much」へ
本記事のリレー型運用フローチャート、月別損益計算表、スイッチ判断チェックリストのExcelツール版をnoteで公開準備中です。自院の患者数と充実管理加算ティアを入力すれば、最適なスイッチタイミングと年間増収額が自動算出されます。
公開時にはブログでお知らせしますので、ぜひブックマークまたはSNSフォローでお待ちください。
この記事の弱点3つ
弱点①:三重併存有病率の推計精度に限界がある。 月200人→CKD55人→三重併存10〜12人の推計は、個別の疫学研究の合併率を積み上げた著者推計(💭)であり、単一の全国コホートによる直接的な検証データはまだ存在しません。
弱点②:リレー型運用は「安定した心不全患者」が前提。 重症心不全や頻回入院の患者にはスイッチが適さないケースがあり、本記事のシミュレーションはそのような患者を除外した楽観的なシナリオです。
弱点③:疑義解釈の結果次第で併算定ルールが変わる可能性がある。 特に⚠️1(地域包括診療加算×心不全管理料3)と⚠️2(主病が異なる場合)は、確定後に収益設計の修正が必要になり得ます。
*本記事は2026年3月5日公布の告示3本(第69〜71号)および通知3本(保医発0305第6〜8号)に基づく確定情報と、著者の分析・推計を組み合わせています。 *ファクト確度の表記:✅=告示・通知で確定、⚠️=疑義解釈待ち、💭=筆者の推測 *
*シリーズ関連記事:
記事②:【2026年度診療報酬改定】AIクラーク1.2人換算の衝撃― 診療報酬改定が突きつける医療DXの「本気度」 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑤:【2026年度診療報酬改定】腎臓リハビリ「見送り」でも諦めるな ― CKD運動療法を収益化する3つの受け皿と収益シミュレーション – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑥:【2026年度診療報酬改定】心不全再入院予防継続管理料1,000点の算定戦略 ― 急性期・かかりつけ医・回復期の3施設別シミュレーション付 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑦:【2026年度診療報酬改定】CKD管理=心不全予防|学会ステートメント×CKMトライアングルで読み解くかかりつけ医の統合管理戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑧:【2026年度診療報酬改定 告示速報】10チェックポイント答え合わせ ― 充実管理加算の「相対評価」上位20%の衝撃と全勝の予測検証結果 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑨:BNP/NT-proBNP、なぜ査定される?― かかりつけ医のための保険算定 完全防御マニュアル – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑩:【2026年度診療報酬改定】CKM患者の月単位リレー型運用|心不全管理料→生活習慣病管理料スイッチで年間137万円の収益最適化戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑪:【2026年度診療報酬改定】疑義解釈その1+その2 徹底解説 ― 193問からクリニック院長が読むべき15問を厳選|施行直前ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑬:【2026年度診療報酬改定】在宅医療充実体制加算800点|CKM患者の在宅出口モデル ― 5〜10年の時間軸戦略と認知症緩和措置の戦略的要件達成 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
臨床クイズ道場:🥋 臨床クイズ道場 — 診療報酬×CKM実力チェック – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
📊 noteで実務ツール公開中:充実管理加算ティア判定パック(Excel付)
【Excel付】充実管理加算ティア判定パック ― 自院のティアと年間増収額を自動算出|やまちゃん|気まぐれ喫茶Lab





🎧 耳で聴きたい方はこちら
理解を深めるために、音声でもお楽しみいただけます(約18分)