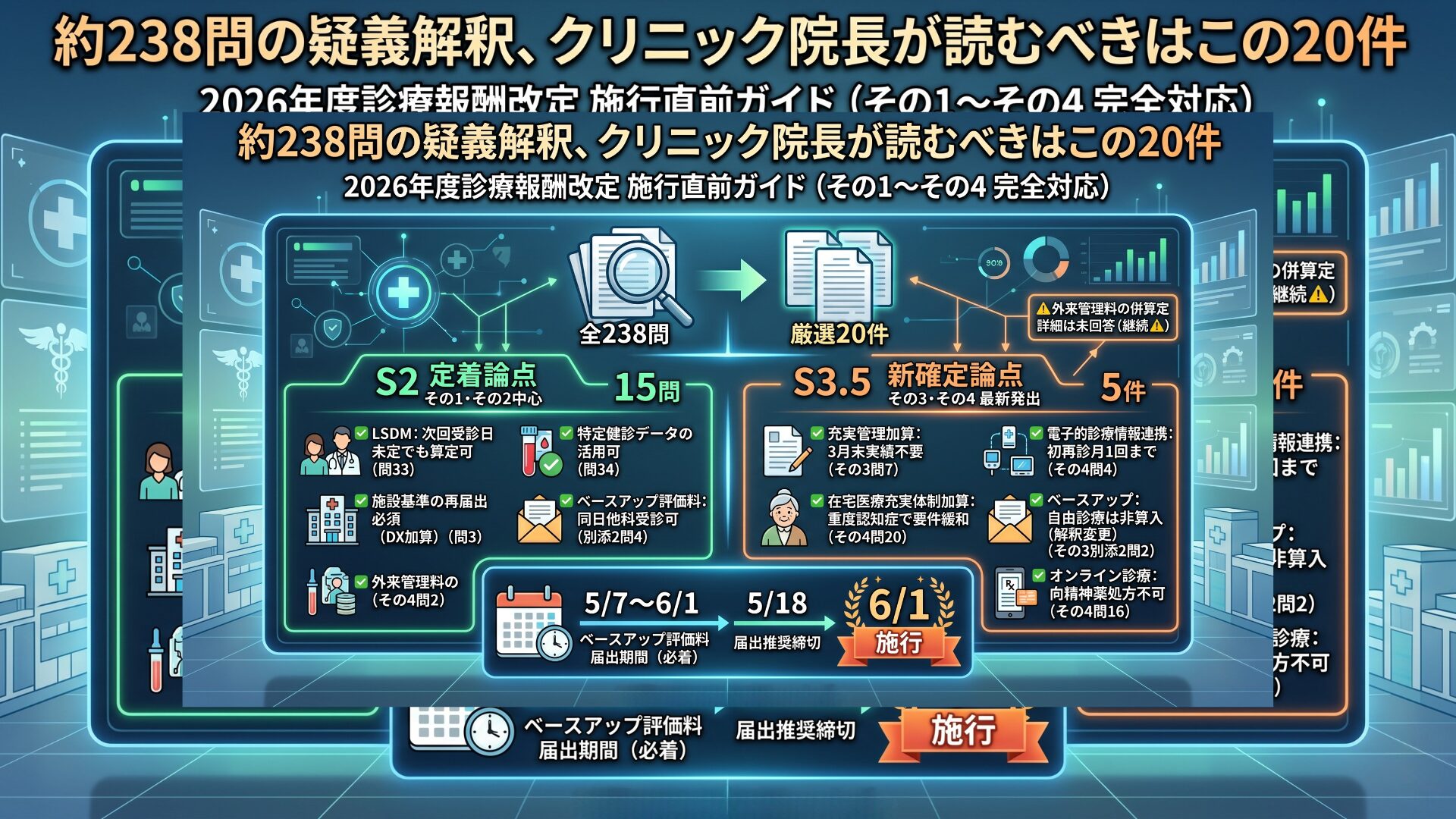
はじめに ― 約238問、全部読みますか?
6月1日の施行まで、残り約5週間。
4月20日にその3(10問+別添)、翌4月21日にその4(35問+別添)が24時間以内に連続発出されました。これで、その1(48問、3/23)・その2(約145問、4/1)と合わせて、疑義解釈は医科を中心に約238問の大台に乗りました。
この直前発出のタイミングは偶然ではありません。5月18日届出推奨・5月25日電子申請開始・6月1日施行というスケジュールに合わせた、厚労省の「ラストマイル補足」と読むのが自然です。
とはいえ、約238問のQ&Aを全部読む時間がある院長は、そう多くないはずです。
この記事では、約238問の中から「無床内科クリニックの院長が今すぐ確認すべき20件」を厳選しました。 内訳は以下の2層構成です。
|
層 |
内容 |
件数 |
|
S2 定着論点 |
その1・その2を中心に、施行判断に直結する既定の15問 |
15問 |
|
S3.5 新確定論点 |
その3・その4(4月20日・21日発出)で新たに確定した5件 |
5件 |
告示・通知で確定した骨格に、その1・その2で実務運用の肉づけがされ、その3・その4で施行直前の調整が補足された ― これが4月24日時点の全景です。特に、記事⑧(告示答え合わせ速報)でお約束した「⚠️5項目の追跡結果」と、記事⑩(CKMリレー型運用)の設計方針が疑義解釈で裏付けられた点を重点的にお伝えします。
確度ラベル(本シリーズ共通)
|
ラベル |
意味 |
|
✅ |
告示・通知・疑義解釈で確定 |
|
⚠️ |
疑義解釈で未回答。その後の事務連絡で確定待ち |
|
💭 |
筆者の推測・予測 |
1. 約238問の全体像 ― 何が出て、何が出なかったか
疑義解釈の位置づけ(おさらい)
診療報酬の法的階層を改めて整理します。
|
文書 |
法的位置づけ |
内容 |
|
告示(官報) |
厚労省令 |
点数表本体・施設基準の骨格 |
|
通知(保医発) |
告示の補足 |
留意事項・届出手続き |
|
疑義解釈 |
事務連絡 |
通知の運用上のQ&A。審査判断の実務基準 |
記事④(告示10チェックポイント)で解説したとおり、現場で最も読み込むべきは通知と疑義解釈です。告示で「何点」が決まり、通知で「どう算定するか」が示され、疑義解釈で「このケースはどうなるか」が確定する構造です。
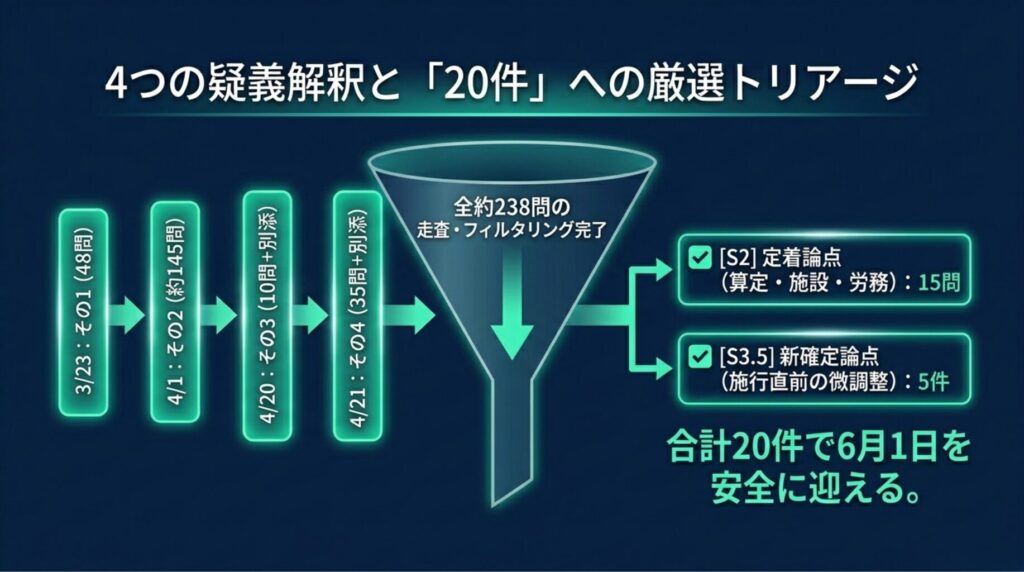
4つの疑義解釈の構成
疑義解釈その1(3月23日発出) ✅
別添1(医科)〜別添5(訪問看護)の5部構成、計48問。告示・通知公布(3月5日)から18日後の発出です。抗菌薬適正使用、電子的診療情報連携、生活習慣病管理料、リハビリ、ベースアップ評価料が中心。
疑義解釈その2(4月1日発出) ✅
別添1(医科)〜別添6(DPC)の6部構成、計約145問。その1の約3倍のボリュームで、入院料・リハビリ・精神科・手術に大きな重心を置きつつ、心不全再入院予防継続管理料(問54〜58)やベースアップ評価料(別添2)など外来関連の重要問も含まれています。
※ 4月1日発出のその2は、3月31日に一度発出された同名の事務連絡を廃止・差し替えた修正版です。4月9日にはさらに複数手術の組合せ(問104)の訂正事務連絡が出ていますが、無床内科クリニックへの直接影響はありません。
疑義解釈その3(4月20日発出) ✅
別添1(医科10問)+別添2(看護職員処遇改善・ベア6問)+別添3〜5(歯科・調剤・訪問看護)。クリニックにとって最重要は医科別添1の問7(充実管理加算の経過措置)と、ベア別添2問2(自由診療の扱いの解釈変更) です。
疑義解釈その4(4月21日発出) ✅
別添1(医科35問)+別添2(歯科)。クリニックにとって最重要は問1〜4(電子的診療情報連携体制整備加算の場面別併算定ルール)、問16(オンライン診療のみで完結する向精神薬処方は不可)、問18〜25(在宅医療充実体制加算の要件と条件付き緩和) です。
💭 その3・その4が24時間以内に連続発出された異例のタイミングは、5/18届出推奨・5/25電子申請開始・6/1施行の直前スケジュールに合わせた駆け込み補足と読めます。5月のゴールデンウィーク前後が届出作業のピークになります。
領域別マッピング ― クリニック関連度で見る約238問
約238問を領域別に整理し、「無床内科クリニックへの関連度」で分類しました。
|
領域 |
その1 |
その2 |
その3 |
その4 |
関連度 |
|
生活習慣病管理料・充実管理加算 |
問33-34 |
― |
問7 |
― |
★★★ |
|
外来データ提出加算 |
問4-5 |
― |
― |
― |
★★★ |
|
電子的診療情報連携 |
問3 |
問1, 27-31 |
― |
問1-4 |
★★★ |
|
心不全再入院予防継続管理料 |
― |
問54-58 |
― |
― |
★★★ |
|
ベースアップ評価料 |
ベア問1-2 |
別添2問1-7 |
別添2問1-6 |
― |
★★★ |
|
在宅医療充実体制加算 |
― |
― |
― |
問18-25 |
★★★ |
|
オンライン診療 |
― |
― |
― |
問16-17 |
★★☆ |
|
抗菌薬適正使用体制 |
問1-2 |
― |
― |
― |
★★☆ |
|
在宅自己注射・処方関連 |
問37 |
問65-66 |
― |
― |
★★★ |
|
在宅栄養(栄養保持医薬品) |
― |
― |
― |
問33 |
★★☆ |
|
在支診・往診体制 |
― |
問88-92 |
― |
問26-31 |
★★☆ |
|
リハビリテーション |
問38-44 |
問47-52, 67-68 |
― |
― |
★★☆ |
|
入院料・入退院支援 |
問6-32 |
問2-46 |
問3-5 |
問5-15 |
★☆☆ |
|
精神科 |
― |
問74-77 |
― |
― |
★☆☆ |
|
手術・麻酔 |
― |
問78-97 |
― |
問35 |
★☆☆ |
|
DPC |
― |
別添6 |
― |
― |
★☆☆ |
|
歯科・調剤・訪問看護 |
別添3-5 |
別添3-5 |
別添3-5 |
別添2 |
対象外 |
★★★の問から、S2に15問、S3.5に新確定5件を厳選しました。
💭 何が「出なかった」か ― 不在の意味を読む
約238問を走査して最も目を引くのは、外来管理料の併算定に関する詳細が、その1からその4まで一切回答されていないことです。記事⑧・記事⑩で追跡してきた⚠️5項目は、その3・その4でも未回答のままでした(詳細はS5で解説)。
その3は主に施設基準の経過措置(届出前倒し対応)、その4は在宅医療と電子的診療情報連携の要件明確化に重心が置かれており、外来のクリニック向け併算定詳細は「施行後のレセプトデータを見てから判断する」という厚労省の姿勢が、その3・その4でも継続していることが読み取れます。
2. クリニック院長が読むべき15問
約238問から、「無床内科クリニック(生活習慣病外来中心)の算定判断・届出準備・労務管理に直結する」という基準で、その1・その2を中心に15問を厳選しました。3つのカテゴリに分類して解説します。
⚠️ あわせてS3.5の「新確定論点5件」(その3・その4発出分)も必読です。 S2とS3.5を合わせた20件で施行日を迎えてください。
カテゴリA:算定判断に直結する6問
これらは「明日のレセプト」に影響します。
|
# |
出典 |
問番号 |
テーマ |
答の核心 |
確度 |
|
1 |
その1 |
問33 |
LSDM(Ⅰ)(Ⅱ):次回受診日が確定しない場合 |
患者と十分な相談を行っても日付が確定しない場合、次回受診が必要な時期について指導すればよい |
✅ |
|
2 |
その1 |
問34 |
LSDM(Ⅰ):「血液検査等」に特定健診データを含むか |
含まれる。 特定健康診査その他の健康診断等の結果を参照できる場合も可 |
✅ |
|
3 |
その2 |
問55 |
心不全管理料1/2と3の重複届出 |
管理料1又は2の届出機関は、管理料3を届出できない(相互排他) |
✅ |
|
4 |
その2 |
問54 |
心不全管理料の「関係学会のガイドライン」 |
日本循環器学会及び日本心不全学会の「心不全診療ガイドライン」を指す |
✅ |
|
5 |
その2 |
問65 |
在宅自己注射薬を院外処方箋で交付する場合の処方箋料 |
「F400」処方箋料は算定可能。ただし、在宅時医学総合管理料等の投薬の費用が所定点数に含まれている管理料等を算定する場合は除く。注射器・注射針のみを処方箋により投与することは不可 |
✅ |
|
6 |
その2 |
別添2問4 |
ベースアップ評価料の同日他科受診 |
「1日につき」が削除され、同日に別の診療科を受診した場合も算定可能 |
✅ |
要するに: LSDMの算定ハードルが下がり(問33・34)、心不全管理料3の設計がクリニック向けに確定し(問55)、ベースアップの算定機会が広がった(別添2問4)。いずれも「取りこぼしを防ぐ」方向の回答です。
カテゴリB:施設基準の準備・手続きに関わる5問
これらは「届出の漏れ・遅れ」を防ぐために確認すべき問です。
|
# |
出典 |
問番号 |
テーマ |
答の核心 |
確度 |
|
7 |
その1 |
問4 |
外来データ提出加算と充実管理加算の届出 |
充実管理加算を届出済みでも、外来データ提出加算は改めて様式7の10の届出が必要 |
✅ |
|
8 |
その1 |
問5 |
外来データ提出加算のスケジュール |
令和8年11月20日までに様式7の10を届出→試行データ提出実績の認定→令和9年4月1日までに様式7の11を届出→令和9年4月から算定可能(2段階届出構造) |
✅ |
|
9 |
その2 |
問58 |
心不全管理料の研修要件 |
①認定看護師教育課程「慢性心不全看護」「心不全看護」、②心不全療養指導士、③7時間以上の研修(4要件すべて充足) |
✅ |
|
10 |
その2 |
問57 |
心不全管理料のスタッフ経験 |
複数の施設での経験を合算して施設基準を満たすことが可能 |
✅ |
|
11 |
その1 |
問3 |
電子的診療情報連携体制整備加算の届出 |
旧加算(医療DX推進体制整備加算等)からの自動移行ではなく、改めて届出が必要 |
✅ |
要するに: 「自動移行」の思い込みが最大の落とし穴。充実管理加算→データ提出加算(問4)も、DX関連(問3)も、すべて再届出が必要です。「出し忘れ」で数十万円を逃すケースが実際に起こり得ます。
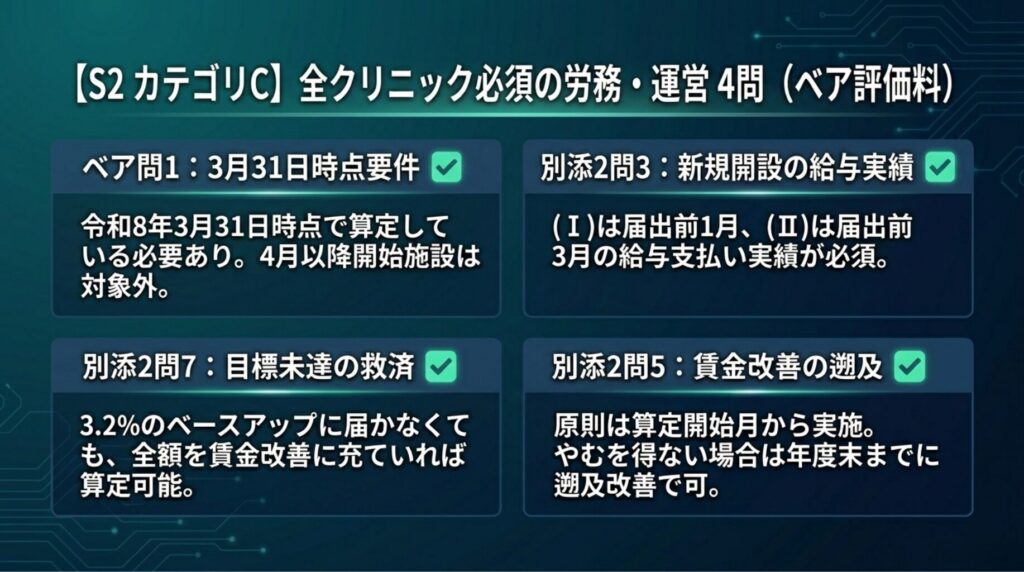
カテゴリC:全クリニック必須の労務・運営に関わる4問
ベースアップ評価料は全クリニックに影響します。
|
# |
出典 |
問番号 |
テーマ |
答の核心 |
確度 |
|
12 |
その1 |
ベア問1 |
ベースアップ評価料の「3月31日時点」要件 |
令和8年3月31日時点で算定している必要あり。4月以降に算定を開始する施設は含まれない |
✅ |
|
13 |
その2 |
別添2問3 |
新規開設施設の給与実績 |
(Ⅰ)は届出前1月、(Ⅱ)は届出前3月の給与支払い実績が必要 |
✅ |
|
14 |
その2 |
別添2問7 |
目標未達時の算定可否 |
3.2%のベースアップに届かなくても、全額を賃金改善に充てていれば算定可能 |
✅ |
|
15 |
その2 |
別添2問5 |
賃金改善の開始月 |
原則として算定開始月から実施。やむを得ない場合は年度末までに遡及して改善すればよい |
✅ |
3. 充実管理加算・生活習慣病管理料の深掘り
問33が解消した現場の混乱
生活習慣病管理料の算定要件に「次回受診する日の予約を行うこと」が明記されたことで、現場では「予約が取れない患者にはLSDMを算定できないのか?」という混乱が生じていました。
問33の答は明快です。患者と十分な相談を行っても日付が確定しない場合、次回受診が必要な「時期」について指導すれば算定可能。 ✅
実務的には、カルテに「次回受診について説明。患者都合により日付未定。○月頃の受診を指導した」と記載しておくことで、返戻リスクを回避できます。
カルテ記載の定型文サンプル(問33対応):
【LSDM(Ⅱ) 次回受診指導】 療養計画に基づき、次回受診の必要性について説明。 患者の都合により受診日は確定せず。 次回受診時期:令和○年○月頃を目安に受診するよう指導。 検査項目:血液化学検査+HbA1c(前回実施日:令和○年○月○日)
この定型文をカルテテンプレートに登録しておけば、該当患者の診察時にすぐ呼び出せます。
問34が開いた「特定健診データ活用」の道
問34は、記事⑧で追跡していた⚠️3(「血液検査等」の「等」の範囲)を部分的に解消した重要な回答です。
LSDM(Ⅰ)の算定留意事項通知では、「6か月以内に血液検査等を実施すること」が要件とされています。問34は、この「血液検査等」について、特定健康診査やその他の健康診断で実施した検査の結果を参照できる場合も含まれることを明確にしました。 ✅
これにより、例えば以下のようなケースで算定のハードルが下がります。
- 自院での血液検査が6ヶ月超になってしまったが、3ヶ月前に特定健診を受けている患者
- 職場健診のデータを持参した患者
ただし、健診結果を参照する場合は診療録にその結果を記載することが条件です。事務スタッフとの情報共有が重要です。
⚠️ なお、⚠️3(「等」の範囲)は部分的に解消されたに留まります。尿検査やeGFRが「等」に含まれるかは依然として未確定であり、安全側の運用(血液化学+HbA1c+尿検査を6ヶ月以内に実施)を引き続き推奨します。
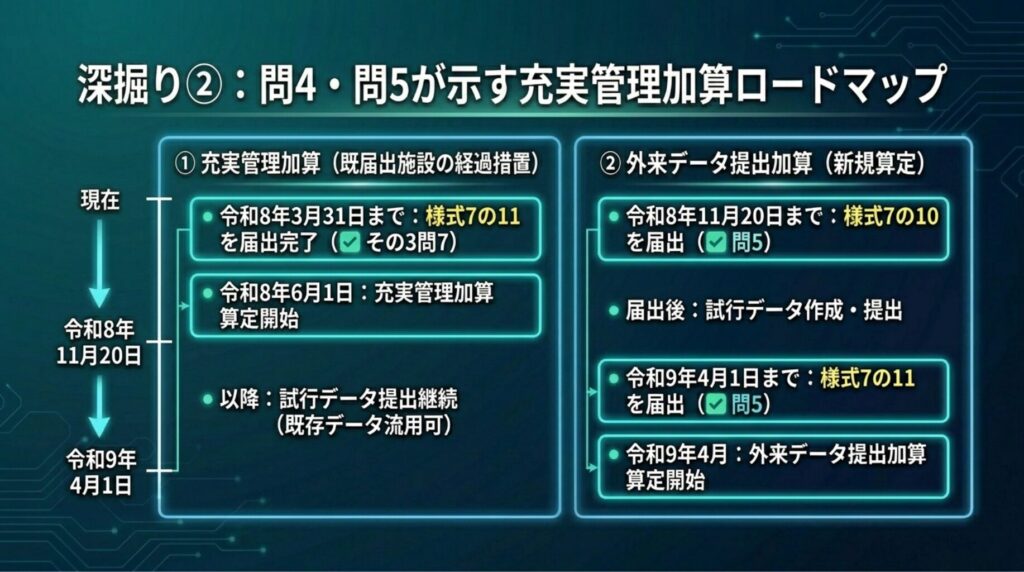
問4・問5が示す充実管理加算のロードマップ
問4・問5・その3問7を組み合わせると、「様式7の11」が2つの異なる局面で使われることが見えてきます。同じ届出書ですが、対象と適用局面が異なるため、2軸に分けて整理します。
① 充実管理加算(既届出施設の経過措置・令和8年6月1日施行)
|
タイミング |
アクション |
根拠 |
|
済み |
充実管理加算の施設基準を届出 |
— |
|
令和8年3月31日まで |
様式7の11(充実管理加算用)を届出完了 |
✅ その3問7 |
|
令和8年6月1日 |
充実管理加算の算定開始 |
— |
|
試行データ作成対象月以降 |
試行データの提出を継続(充実管理加算の既存データを流用可) |
✅ 問4 |
ポイント:3月31日時点で外来データ提出加算を算定している必要はなし。様式7の11さえ届出完了していれば6月から充実管理加算を算定可能(その3問7、S3.5新確定①参照)。
② 外来データ提出加算(地域包括診療加算・地域包括診療料)の新規算定
|
タイミング |
アクション |
根拠 |
|
令和8年11月20日まで |
外来データ提出加算の 様式7の10 を届出 |
✅ 問5 |
|
届出後 |
試行データを作成・提出(充実管理加算の既存データを流用可) |
✅ 問4 |
|
試行データ提出実績の認定 |
厚労省保険局医療課より事務連絡を受領 |
✅ 問5 |
|
令和9年4月1日まで |
様式7の11(外来データ提出加算用)を届出 |
✅ 問5 |
|
令和9年4月 |
外来データ提出加算の算定開始 |
✅ 問5 |
ポイント:充実管理加算を既に届出済みの施設は、試行データの新規作成が不要(既存データ流用可)。作業負荷が大幅に軽減される。
※様式7の11は同一の届出書ですが、対象(充実管理加算 / 外来データ提出加算)と適用局面が異なります。令和8年度改定で名称が「外来/在宅/リハビリテーション データ提出加算及び充実管理加算に係る届出書」に統合されたため、目的に応じて使い分ける必要があります。
💭 「充実管理加算のティア判定、自院は何点なのか具体的に知りたい」という方向けに、Excel計算ツールをnoteで準備中です。ティア基準値(上位20%/50%のカットオフ値)は現時点で未公表ですが、基準値が公表され次第、無償アップデート版を提供します。公開時にはこのブログでお知らせします。
3.5. 施行直前の追加5件 ― その3・その4で何が確定したか
4月20日と21日に連続して発出された追加疑義解釈から、無床内科クリニックの実務に直結する5件を厳選します。この5件は「既存の⚠️5項目とは別に、新たに確定した論点」です。施行直前期(4月末〜5月)の届出・算定判断に直接影響するため、S2の15問と並んで必読です。
新確定① ― その3問7:充実管理加算、3月末時点の実績がなくても届出可能 ✅
出典:疑義解釈その3 別添1 問7 インパクト:★★★(届出準備組にとって最大の朗報)
充実管理加算を令和8年6月から算定するためには、3月31日までに外来データ提出加算を算定している実績が必要なのでは?という懸念が現場で広がっていました。その3問7はこれを明確に否定しました。
確定内容:
- 令和8年3月31日までに 「様式7の11」(充実管理加算用)を届出完了 していればよい
- 3月に外来データ提出加算を算定している必要はない
- つまり、外来データ提出加算(地域包括診療加算・地域包括診療料)の通常届出スケジュール(様式7の10:11月20日締切、様式7の11:令和9年4月1日締切)とは別のレーンで進められる経過措置(S3のロードマップ表参照)
実務への翻訳: 3月末までに外来データ提出加算の実績づくりに間に合わなかった施設も、様式7の11さえ出していれば充実管理加算の6月算定が可能。ティア判定スコアを作り込む時間が確保できます。なお、様式7の11は令和8年度改定で「外来/在宅/リハビリテーション データ提出加算及び充実管理加算に係る届出書」と名称変更されており、同じ様式が2つの局面(充実管理加算経過措置/外来データ提出加算新規算定)で使われる点に留意してください。
💭 この回答は、4月時点で「もう間に合わない」と諦めかけていた施設に2週間の猶予を与える内容です。届出書類の体裁さえ整っていれば経過措置が適用される設計は、厚労省が届出率の底上げを優先している意思表示と読めます。
新確定② ― その4問4:電子的診療情報連携、初診月と再診月の併算定は不可 ✅
出典:疑義解釈その4 別添1 問4 インパクト:★★★(算定ミスで月数万円単位の返戻リスク)
電子的診療情報連携体制整備加算は、初診料の注16、再診料の注19、外来診療料の注10の3つの場面で算定できる構造です。その4問4は、この3つのどの場面で算定した月でも、同一患者に対して別の場面で再算定することを禁じたものです。
確定内容:
- 初診料の注16で算定した月に、同一患者の再診・外来診療料で算定することは不可
- 逆に、再診料の注19または外来診療料の注10で算定した月に、同一患者で別疾患の初診を行い初診料の注16で算定することも不可
- つまり、初診・再診・外来診療料のどの場面で算定した場合でも、同一患者には月1回まで
- 「月1回に限り」のルールを初診・再診で跨いで適用する解釈は誤り
実務への翻訳: 記事②(AIクラーク1.2人換算)で紹介したDX加算体系と連動する論点です。レセコンの自動算定ルールで「初診料の注16」と「再診料の注19」(または外来診療料の注10)が同月に両方立つと、片方が返戻されます。マスタ設定で月内重複チェックをかけておくこと。
カルテ・レセコン設定チェックリスト:
- ☐ 電子的診療情報連携体制整備加算のマスタに「月1回限定・同一患者」フラグが立っているか
- ☐ 初診料注16・再診料注19・外来診療料注10の3コードが相互にチェックされる設定になっているか
- ☐ 月内に複数の場面で算定された場合に警告が出る設定になっているか
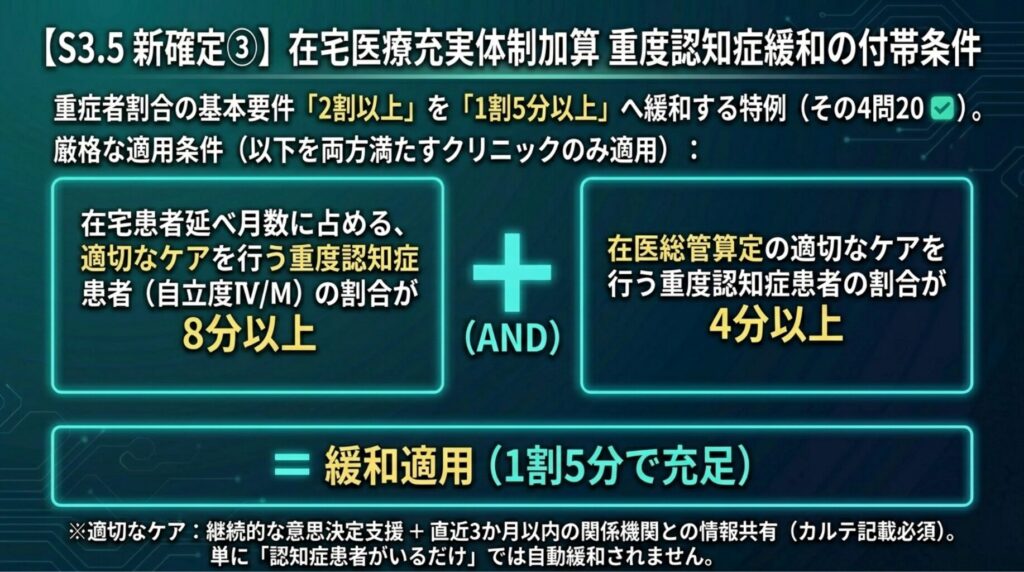
新確定③ ― その4問20:在宅医療充実体制加算、重度認知症で重症者割合緩和 ✅
出典:疑義解釈その4 別添1 問20 インパクト:★★★(在宅シフトを検討するクリニックに直撃)
2026年度新設の「在宅医療充実体制加算(800点)」は、旧「在宅緩和ケア充実診療所・病院加算」を名称変更・拡充したもので、機能強化型在支診・病が対象です。要件の1つに「重症者の割合が2割以上」があり、多くのクリニックがこれをハードルと感じていました。
その4問20は、重度認知症患者を一定割合以上診療しているクリニックに限り、重症者割合の要件を「1割5分以上」に緩和できる ことを明確化しました。ただし、この緩和措置には厳密な付帯条件があります。単に重度認知症患者がいれば自動的に緩和されるわけではありません。
確定内容(正確な条件):
- 重症者割合の基本要件:2割以上
- 緩和措置の適用条件(以下の①②を両方満たす場合に限る):
- ★ 在医総管・施設入居時医学総合管理料・在宅がん医療総合診療料を算定する患者の延べ診療月数に占める、適切なケアを行う重度認知症患者(自立度Ⅳ又はMに該当)の延べ診療月数の割合が 8分以上
- ★ かつ、同じ全体延べ診療月数のうち、在医総管を算定する適切なケアを行う重度認知症患者の延べ診療月数の割合が 4分以上
- ①②を両方満たすクリニックに限り、重症者割合は1割5分以上で要件充足
- 「適切なケアを行う重度認知症患者」の定義:介護者への助言や療養方針に関する本人・介護者との意思決定支援を継続的に行い、かつ直近3か月以内に関係機関との間で情報共有・連絡調整を行った患者
⚠️ 届出前に必ず確認すべき論点(★)
- 自院の在宅管理患者の延べ診療月数のうち、重度認知症患者(自立度Ⅳ/M)の割合は 8分以上 か?
- 全体(在医総管・施設入居時医学総合管理料・在宅がん医療総合診療料を算定する患者)の延べ診療月数のうち、重度認知症かつ在医総管算定の者の延べ診療月数の割合は 4分以上 か?
- 対象となる重度認知症患者に対し、意思決定支援の継続性と3か月以内の関係機関との情報共有の両方をカルテで示せるか?
- 以上3点がすべて満たされない場合、重症者割合は基本要件の「2割以上」が適用される
実務への翻訳: 無床内科クリニックが在宅診療部門を持っている場合、重度認知症合併のCKM患者(心・腎・代謝)を継続的に在医総管で管理し、多職種連携の記録を整備することで、在宅医療充実体制加算800点の要件に届きやすくなる可能性があります。ただし、付帯条件(8分以上・4分以上・意思決定支援の継続性・関係機関との情報共有)をすべて満たす必要があるため、届出前の実態把握が必須です。
💭 ここは記事⑩(CKMリレー型運用)の戦略的出口になります。 外来でリレー型運用を行った患者が、重症化・高齢化に伴って在宅シフトする際の受け皿として、この加算800点が機能します。本記事では概要のみにとどめ、付帯条件を満たすための実装モデルは記事⑬(Phase 3の続編記事)で深掘り予定です。
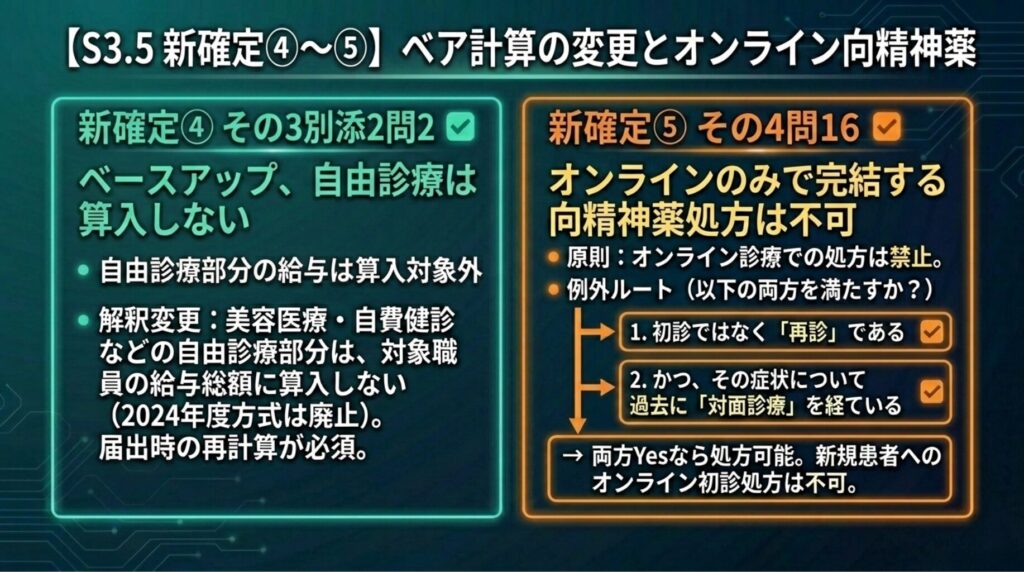
新確定④ ― その3別添2問2:ベースアップ、自由診療は算入しない(解釈変更) ✅
出典:疑義解釈その3 別添2(看護職員処遇改善・ベースアップ)問2 インパクト:★★☆(ベースアップ評価料を算定する全クリニック)
ベースアップ評価料の算定根拠となる「対象職員の給与総額」について、従来(2024年度疑義解釈問24)は自由診療部分の扱いが曖昧でした。その3別添2問2は、自由診療に係る部分は算入しないことを明確化し、2024年度の扱いを廃止する 解釈変更 としています。
確定内容:
- 2024年度の疑義解釈その1問24(自由診療を含めて可とする解釈)は 廃止
- 2026年度以降は自由診療部分を 算入しない
- 保険診療に係る部分の給与のみが算定対象
実務への翻訳: 美容医療・予防接種(自費分)・健康診断(自費分)などを扱っているクリニックでは、対象職員の給与総額を保険診療分と自由診療分で按分する必要が生じます。従来の2024年度方式で計算していた場合、再計算が必要です。
ベースアップ評価料の届出(5/7〜6/1必着、R8.6.1算定開始)では、この解釈変更を反映した計算で提出してください。
新確定⑤ ― その4問16:オンライン診療のみで完結する向精神薬処方は不可 ✅
出典:疑義解釈その4 別添1 問16 インパクト:★★☆(精神科・心療内科を標榜していないクリニックでも関係)
医療法施行規則第9条の6の13(令和8年4月1日改正施行)第3項は、オンライン診療における向精神薬処方について、以下の規範構造を定めました。
原則と例外の構造:
- 原則:オンライン診療では、麻薬・向精神薬の処方は行ってはならない
- 例外:以下の①②を両方満たす場合に限り、処方可能
- 再診(=初診でない)であること
- かつ、その症状等について対面診療を経ていること
その4問16は、この規範を実務に当てはめた回答です。
|
ケース |
初診 |
再診 |
向精神薬処方の可否 |
|
問16で問われたパターン |
オンライン |
オンライン |
不可(対面診療を経ていないため例外に該当せず) |
|
実務でよくあるパターンA |
対面 |
対面 |
可(例外の①②とも満たす/そもそもオンラインでない) |
|
実務でよくあるパターンB |
対面 |
オンライン |
その症状について対面診療を経ていれば、例外の①②を満たし、可 |
|
実務でよくあるパターンC |
オンライン |
対面 |
対面診療時の処方は本規則の対象外。可 |
確定内容:
- オンライン診療のみで完結する向精神薬処方は不可(初診も再診もオンラインの場合)
- オンライン診療で向精神薬を処方できるのは、再診かつその症状等について対面診療を経ている場合に限られる
- 「対面診療を経ている」の具体的な判断は、当該症状について過去に対面で診察・処方実績があるかが基準
実務への翻訳: 一般内科で睡眠導入剤(ベンゾジアゼピン系など)や抗不安薬を継続処方している患者がオンライン診療を希望した場合、その症状について対面診療を経ていれば、再診のオンライン診療で向精神薬を処方することは可能です。ただし、初診から一度も対面で当該症状を診ていない患者には、オンラインのみで向精神薬を処方してはいけません。
新規患者でオンライン診療を希望された場合は、最初の一回は対面で診察・処方実績を作ってからオンライン移行するのが安全運用です。オンライン診療チェックリスト(医政発0327第5号別添3、その4問17参照)を運用マニュアルに組み込んでください。
5件のまとめ表
|
# |
出典 |
問番号 |
テーマ |
確度 |
|
16 |
その3 |
問7 |
充実管理加算の3月末実績不要(経過措置) |
✅ |
|
17 |
その4 |
問4 |
電子的診療情報連携、初診・再診・外来診療料で月1回まで |
✅ |
|
18 |
その4 |
問20 |
在宅医療充実体制加算、重度認知症8分以上+在医総管4分以上で1割5分緩和 |
✅ |
|
19 |
その3 |
別添2問2 |
ベースアップは自由診療を算入しない(解釈変更) |
✅ |
|
20 |
その4 |
問16 |
オンライン診療のみで完結する向精神薬処方は不可 |
✅ |
要するに: S2の15問が「骨格」、S3.5の5件が「施行直前の微調整」。合計20件で6月1日を迎えれば、算定・届出・労務の3領域で抜け漏れはほぼ防げます。
4. 心不全管理料の新情報 ― 問54〜58の実務的意味
疑義解釈その2の問54〜58は、心不全再入院予防継続管理料(B001-10)に関する5問です。記事⑥(心不全管理料の基本)、記事⑦(ステートメント解説)、記事⑩(リレー型運用)を前提に、疑義解釈で追加された情報の実務的意味を読み解きます。
5問の一覧
|
問番号 |
確定した内容 |
実務への翻訳 |
確度 |
|
問54 |
ガイドライン=日本循環器学会+日本心不全学会の「心不全診療ガイドライン」 |
管理計画書の作成根拠が公式に特定された。記事⑦のステートメントとの整合性も確認 |
✅ |
|
問55 |
管理料1/2の届出機関は管理料3を届出できない |
管理料1/2は病院向け、管理料3はクリニック向けという棲み分けが確定 |
✅ |
|
問56 |
特別入院基本料算定病棟は管理料1の対象外 |
クリニックには直接影響なし。連携先病院の確認事項 |
✅ |
|
問57 |
医師・看護師等の経験は複数施設合算OK |
転職歴のあるスタッフの経験を合算できる。施設基準のハードルが緩和 |
✅ |
|
問58 |
研修要件:3パターンが該当 |
下表参照。連携先病院のスタッフが要件を満たすかのチェックリストになる |
✅ |
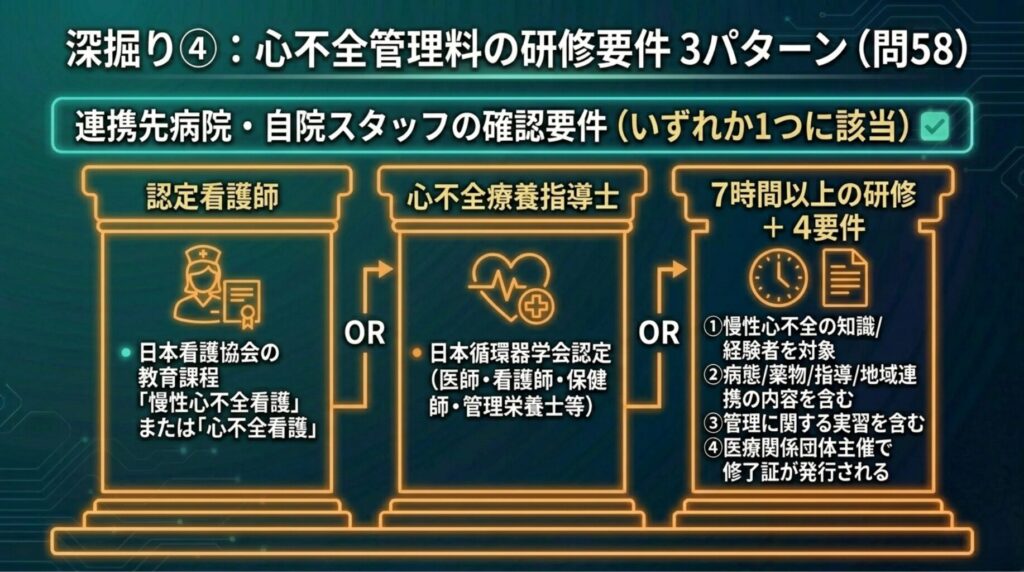
問58の研修要件 ― 3パターンの詳細
|
パターン |
内容 |
対象 |
|
① |
日本看護協会の認定看護師教育課程「慢性心不全看護」「心不全看護」 |
看護師 |
|
② |
日本循環器学会「心不全療養指導士」 |
医師・看護師・保健師・管理栄養士等 |
|
③ |
7時間以上の研修(4要件すべて充足) |
医師・看護師・保健師・管理栄養士等 |
パターン③の4要件は以下のとおりです。 ✅
- 慢性心不全に関する一定の知識と経験を有する者を対象としていること
- 心不全の病態、薬物治療・非薬物治療、療養指導、食事指導、運動指導、地域連携の内容が含まれていること
- 慢性心不全の管理に関する実習を含むこと
- 医療関係団体が主催し、修了証が発行されていること
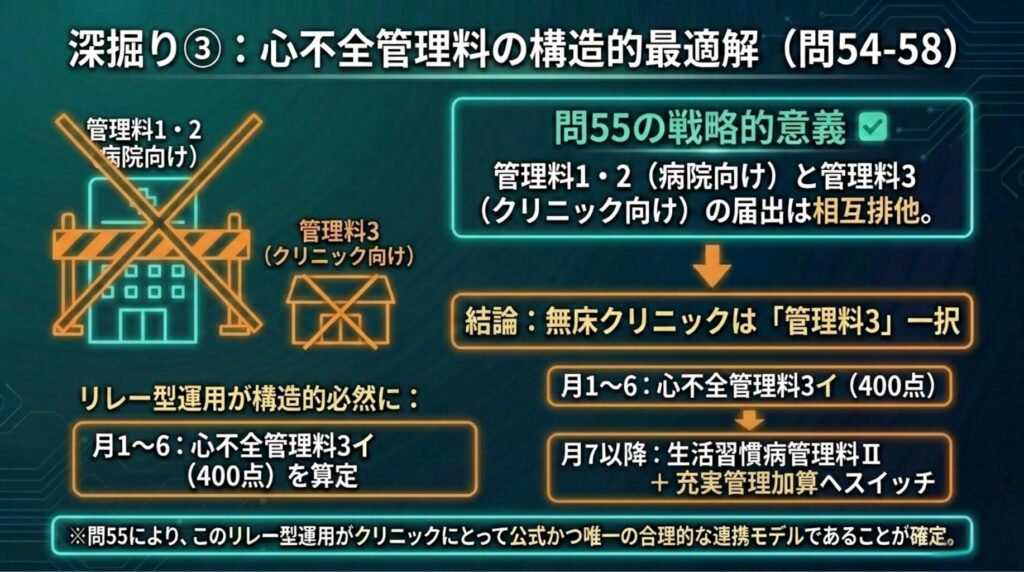
★問55の戦略的意義 ― リレー型運用の「唯一の最適解」が確定
問55は、記事⑩で提案した「リレー型運用」の正当性を疑義解釈で公式に裏付けた重要な回答です。
管理料1/2の届出機関は管理料3を届出できない。 ✅ これは裏返せば、クリニック(無床診療所)は管理料3しか届出できないことを意味します。管理料1は入院基本料の届出が前提であり、管理料2も同様の入院機能が求められるためです。
記事⑩で設計した「月1-6は心不全管理料3イ(400点)、月7-12は生活習慣病管理料Ⅱ+充実管理加算(最大363点)にスイッチ」というリレー型運用は、クリニックが取り得る構造的に唯一の合理的設計であることが確定しました。管理料3一択のクリニックにとって、第7ヶ月以降のLSDMスイッチは「選択」ではなく「構造的必然」です。
5. ⚠️5項目 追跡結果 ― 全滅、だが安全側は正解
記事⑧(告示答え合わせ速報)と記事⑩(CKMリレー型運用)で提示した⚠️5項目について、その1からその4までの全疑義解釈と4/2訂正通知を照合した最終追跡結果を報告します。
照合結果
|
# |
項目 |
その1 |
その2 |
4/2訂正 |
その3 |
その4 |
現ステータス |
|
⚠️1 |
地域包括診療加算×心不全管理料3の併算定 |
− |
− |
名称訂正のみ |
− |
− |
⚠️継続 |
|
⚠️2 |
LSDM-Ⅱ×心不全管理料(主病が異なる場合) |
− |
− |
− |
− |
− |
⚠️継続 |
|
⚠️3 |
「血液検査等」の「等」の範囲 |
問34(部分) |
− |
− |
− |
− |
⚠️継続(部分✅) |
|
⚠️4 |
ティア基準値(上位20%/50%)の算出方法 |
問4(手続きのみ) |
− |
− |
− |
− |
⚠️継続 |
|
⚠️5 |
心不全管理料2×外来栄養食事指導料の運用 |
− |
− |
− |
− |
− |
⚠️継続 |
5項目すべて⚠️が継続。完全に✅に転換した項目はゼロです。その3・その4でも回答されませんでした。
この結果をどう読むか
💭 5項目すべて未回答という結果は、厚労省の意図的な「施行後判断」姿勢だと読んでいます。
その3・その4は主に施設基準の経過措置(届出前倒し対応)と在宅医療・電子的診療情報連携の要件明確化に重心があり、外来管理料の併算定詳細は明確に後回しにされています。推測ですが、施行後のレセプトデータが蓄積されてから、施設基準Q&A事務連絡または審査支払基金の通達として回答される方針ではないかと考えます。
読者へのアドバイス:記事⑩の設計方針(安全側)はそのまま正しい。 ⚠️の項目は「安全側で設計すれば現時点で算定に支障なし」という前提で構築しているため、修正は不要です。仮に将来的に⚠️が✅(算定可)に転換すれば、それはアップサイド(収益増加の余地)になります。
⚠️4(ティア基準値)の情報ルートに関する訂正
💭 以前の記事⑧・⑩・⑪v2で、「ティア基準値は J-SIPHE のデータ返却で実質的に判明する」 と記載していましたが、再調査の結果、これは情報ルートの誤認でした。ここで訂正します。
正しい情報ルートは、「外来医療、在宅医療、リハビリテーション医療の影響評価に係る調査(通称:外来医療等調査)」 です。これは厚生労働省保険局医療課が所管する、診療報酬改定の効果検証のための定期調査です。
|
誤記 |
正しい情報 |
|
J-SIPHE(感染対策連携共通プラットフォーム) |
外来医療等調査(外来医療、在宅医療、リハビリテーション医療の影響評価に係る調査) |
|
所管:国立健康危機管理研究機構(JIHS) |
所管:厚労省保険局医療課 |
|
目的:感染対策・AMR対策 |
目的:診療報酬改定の効果検証 |
J-SIPHEは感染対策・抗菌薬適正使用評価加算のプロセス指標提出先であり、充実管理加算のティア基準値とは制度的に無関係です。記事⑧・⑩についても、次回のv化(改訂)時に同様の訂正を反映予定です。
今後の監視ポイント
⚠️の解消は、疑義解釈(その5以降)だけでなく、施設基準Q&A事務連絡、外来医療等調査の結果返却、審査支払基金の通達など、別形式の文書で出る可能性もあります。疑義解釈だけを監視対象にすると見逃すリスクがある点にご注意ください。
本ブログでは、⚠️項目に関する新たな公式情報が出た時点で続報記事を公開します。
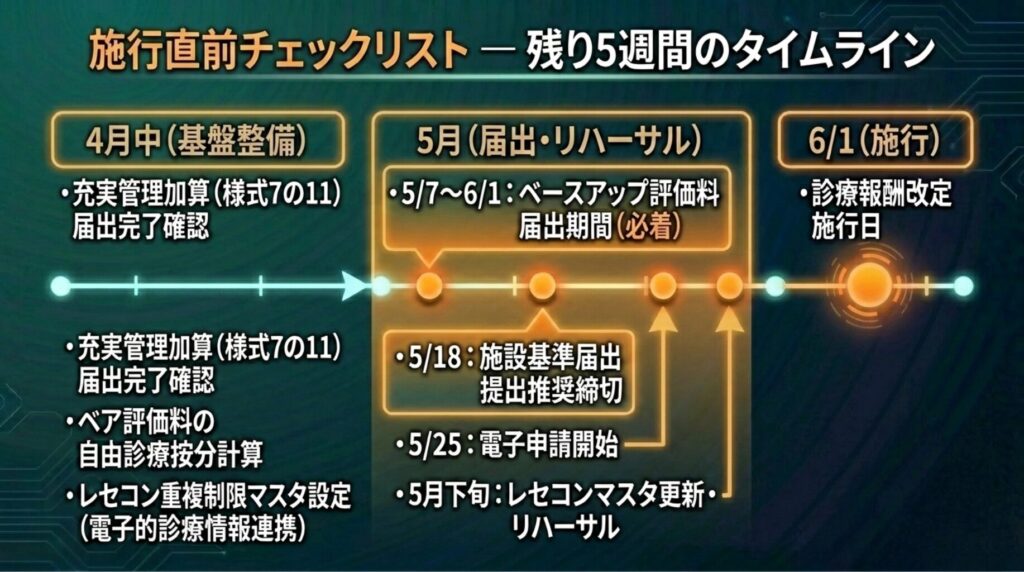
6. 施行直前チェックリスト ― 残り5週間の使い方
記事⑧の48時間アクションプランを、その1〜その4の確定内容と4月20日発出の施設基準届出チェックリストを反映して「施行直前版」に更新しました。
施設基準届出チェックリスト(4月20日事務連絡)の活用
4月20日付で、「令和8年度診療報酬改定に伴う施設基準届出チェックリスト」(医政発0420 事務連絡) が発出されました。クリニック向け主要項番を抜粋します。
|
項番 |
施設基準 |
期限 |
新設/変更 |
|
1-3 |
電子的診療情報連携体制整備加算1/2/3 |
R8.6.1 |
新設 |
|
6 |
外来データ提出加算 |
R9.4.1 |
新設 |
|
57 |
機能強化加算(BCP要件追加) |
R9.6.1 |
要件変更 |
|
91 |
地域包括診療料の注4 外来データ提出加算 |
R9.4.1 |
新設 |
|
92-97 |
充実管理加算1/2(脂質・高血圧・糖尿) |
R9.4.1 |
新設 |
|
98-99 |
心不全再入院予防継続管理料1/2/3 |
R8.6.1 |
新設 |
|
102 |
在宅医療充実体制加算 |
R8.6.1 |
新設 |
|
103 |
特別管理加算 |
R8.6.1 |
新設 |
|
107 |
訪問看護遠隔診療補助料 |
R8.6.1 |
新設 |
|
109 |
持続陽圧呼吸療法充実管理体制加算 |
R8.6.1 |
新設 |
注目ポイント: – R8.6.1届出分(最優先):項番98-99(心不全再入院予防継続管理料)、項番102(在宅医療充実体制加算) – R9.4.1届出分(2段階目):項番6・91(外来データ提出加算)、項番92-97(充実管理加算)
4月中:基盤整備
- ☐ ベースアップ評価料の算定状況を確認。3月31日時点で算定していない場合、注意が必要(✅ その1ベア問1)
- ☐ ベースアップの区分計算を確認。派遣職員を含める場合は派遣元との情報連携体制を構築(✅ その1ベア問2)
- ☐ ベースアップの自由診療按分を確認(✅ その3別添2問2、解釈変更)
- ☐ 新規開設の場合:給与支払い実績の確保((Ⅰ)は1月、(Ⅱ)は3月必要)(✅ その2別添2問3)
- ☐ 電子的診療情報連携体制整備加算の再届出を確認。旧加算からの自動移行なし(✅ その1問3)
- ☐ 電子的診療情報連携、初診料注16・再診料注19・外来診療料注10のうち同一患者に対する月内重複算定を不可にするマスタ設定を確認(✅ その4問4)
- ☐ 充実管理加算:様式7の11の届出を完了(3月31日までに届出完了済であれば、3月の外来データ提出加算算定は不要)(✅ その3問7)
5月:届出ラッシュ+リハーサル・最終確認
- ☐ ベースアップ評価料:5月7日〜6月1日必着で届出(継続算定機関も再届出必須)
- ☐ 5月18日までに施設基準届出の提出を推奨(電子申請は5月25日開始)
- ☐ レセコンベンダーにマスタ更新スケジュールを確認(充実管理加算のティア選択機能、心不全管理料3の算定コード、電子的診療情報連携加算の月内重複チェック)
- ☐ 充実管理加算を届出済みの施設:外来データ提出加算の様式7の10の届出準備を開始(✅ その1問4。11月20日が締切だが、早期準備を推奨)
- ☐ 心不全管理料3の算定を検討する場合:連携先病院のスタッフが研修要件を満たしているか確認(✅ その2問58。3パターンのいずれかに該当するか)
- ☐ 心不全管理料3の施設基準:スタッフの経験は複数施設合算が可能であることを念頭に、該当者を特定(✅ その2問57)
- ☐ LSDM(Ⅰ)の運用フロー見直し:特定健診データの流用ルートを事務スタッフと共有(✅ その1問34)
- ☐ LSDM(Ⅰ)(Ⅱ)の運用:次回受診日が確定しない患者への対応フローを確認(✅ その1問33。カルテ記載の定型文を準備)
- ☐ 在宅自己注射薬(インスリン等)を院外処方箋で交付する場合:F400処方箋料は算定可(在宅時医学総合管理料等を算定する場合を除く)。注射器・注射針のみの処方箋は不可、という算定ルールを事務スタッフに周知(✅ その2問65)
- ☐ 複数科を標榜している場合:ベースアップ評価料の同日他科受診での算定ルールを確認(✅ その2別添2問4)
- ☐ オンライン診療のみで完結する向精神薬処方をしていないか確認。初診から一度も対面で当該症状を診ていない患者には処方不可(✅ その4問16-17)
- ☐ 在宅医療充実体制加算を検討する場合:重症者割合の実態把握(基本2割、または重度認知症8分以上+在医総管算定の重度認知症4分以上なら1割5分に緩和。✅ その4問20)
タイムライン(その3・その4反映・最終版)
|
時期 |
アクション |
ステータス |
|
✅ 3/5 |
告示・通知公布 |
完了 |
|
✅ 3/23 |
疑義解釈その1発出(48問) |
完了 |
|
✅ 4/1 |
疑義解釈その2発出(約145問) |
完了 |
|
✅ 4/2 |
改定通知訂正(393ページ) |
完了 |
|
✅ 4/9 |
その2一部訂正(複数手術関連) |
完了 |
|
✅ 4/20 |
疑義解釈その3発出(医科10問+別添)+施設基準届出チェックリスト発出 |
完了 |
|
✅ 4/21 |
疑義解釈その4発出(医科35問+別添) |
完了 |
|
5/7〜6/1 |
ベースアップ評価料 届出期間(必着) |
★最優先 |
|
5/18 |
施設基準届出の提出推奨締切 |
★確認 |
|
5/25 |
施設基準届出の電子申請開始 |
★確認 |
|
5月 |
レセコンマスタ更新・リハーサル運用 |
準備中 |
|
6/1 |
診療報酬改定 施行 |
— |
|
💭 6月以降 |
疑義解釈その5以降(⚠️項目の解消可能性) |
監視中 |
|
11/20 |
外来データ提出加算 届出締切 |
先を見据えて準備 |
6.5. 介護報酬期中改定との同期と訪看連携
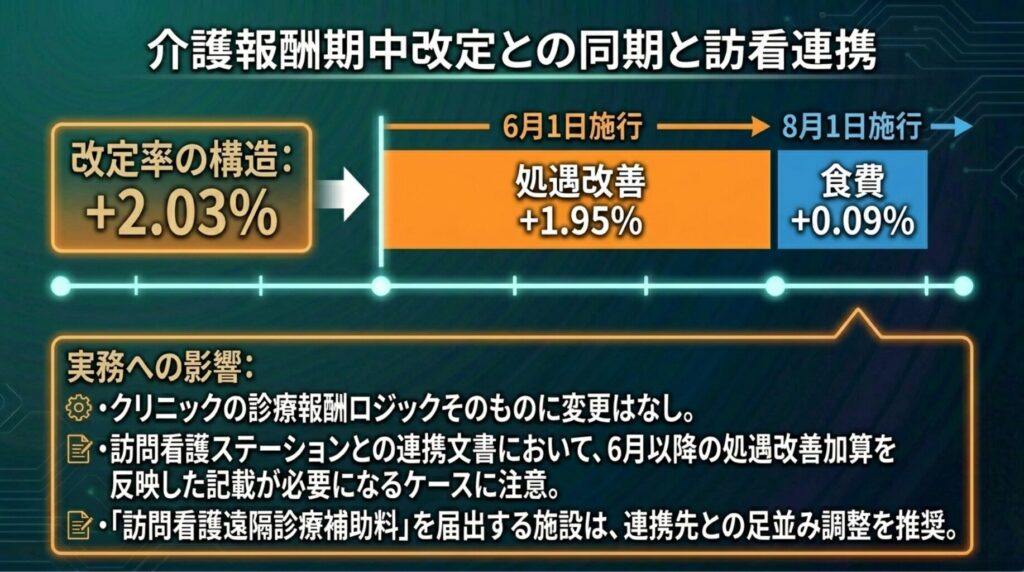
2026年6月1日施行の診療報酬改定にあわせて、介護報酬も期中改定されます。無床内科クリニックにとって直接の算定変更は少ないものの、訪問看護との連携設計で影響が出ます。
介護報酬期中改定の概要
|
項目 |
内容 |
|
改定率(全体) |
+2.03%(処遇改善1.95%+食費0.09%) |
|
処遇改善 |
2026年6月1日施行 |
|
食費 |
2026年8月1日施行 |
|
訪問看護 |
+1.8%(処遇改善加算新設) |
|
訪問リハ |
+1.5%(処遇改善加算新設) |
|
居宅介護支援 |
+2.1%(処遇改善加算新設) |
クリニックへの実務影響
- 診療報酬の算定ロジックそのものには直接変更なし
- 訪問看護ステーションとの連携文書で、6月以降の処遇改善加算を反映した記載が必要になる場合あり
- 訪問看護遠隔診療補助料(S6の項番107)を届け出る施設は、連携先訪看の6月処遇改善対応スケジュールと足並みをそろえる調整を推奨
💭 介護報酬期中改定は「診療報酬と施行日を揃える」という象徴的な意味合いが強く、医療・介護一体改革の姿勢を強く示すものです。2028年度改定では、医療・介護のさらなる同期が進むと予測します。
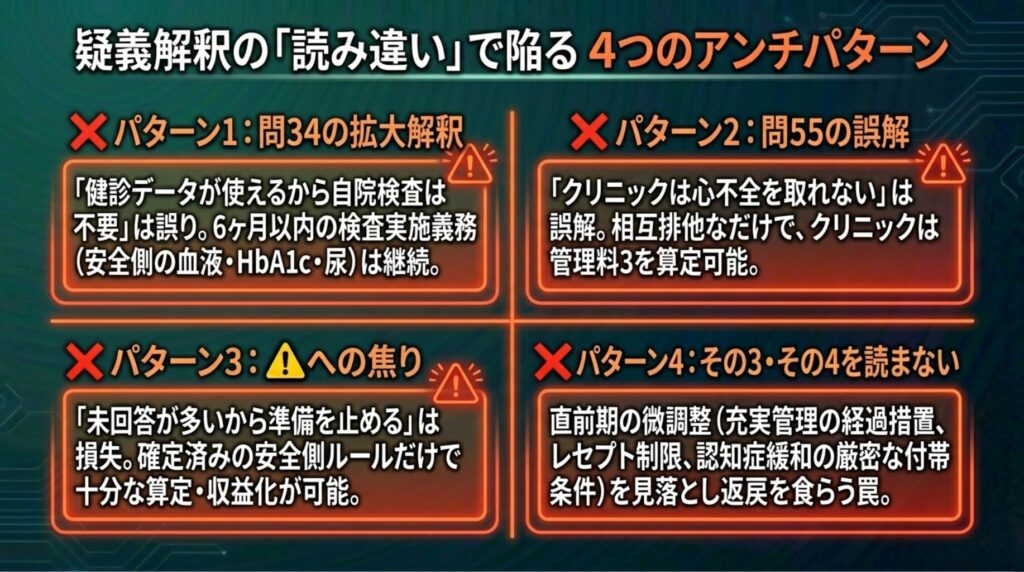
7. アンチパターン4類型 ― 疑義解釈の「読み違い」で損をする
❌ パターン1:「問34で⚠️3が解消された」と拡大解釈する
問34は「特定健診データの流用可」を確認しただけであり、6ヶ月以内の検査実施義務そのものは変わっていません。 ⚠️3(「血液検査等」の「等」にeGFRや尿検査が含まれるか)は依然として未確定です。
正しい対応: 自院での検査実施を基本とし、健診データは「補完手段」として位置づける。6ヶ月以内に血液化学+HbA1c+尿検査を実施する安全側の運用を継続。
❌ パターン2:「問55でクリニックは心不全管理料を取れない」と誤解する
問55は「管理料1/2と3の相互排他」を確定しただけです。クリニック向けの管理料3は取れます。 管理料3イは400点(6回目まで)、3ロは225点(7回目以降)。入院基本料を届け出ていないクリニックが1/2を取れないのは以前からの構造であり、問55は3の存在を否定するものではありません。
正しい対応: 連携先病院で退院時に管理料1を算定した患者を、クリニックで管理料3として引き受ける。第7ヶ月以降はLSDMⅡ+充実管理加算にスイッチする「リレー型運用」が最適解。
❌ パターン3:「⚠️が5つも未回答=施行準備を延期すべき」と焦る
⚠️5項目はいずれも「安全側で設計すれば、現時点の確定情報だけで十分に算定・収益化が可能」な項目です。⚠️が全部未回答だからといって、施行準備を止める理由にはなりません。
正しい対応: 確定事項で設計・算定し、⚠️が✅に転換したらアップサイドとして享受する。記事⑩のリレー型運用モデル(30人で年間約137万円)は、すべて確定情報だけで成立しています。
❌ パターン4:「その3・その4を読まずに5月を迎える」
その3・その4は分量こそ合計45問+別添と小さいですが、その3問7(充実管理加算の経過措置)とその4問4(電子的診療情報連携の場面別併算定ルール)、その4問20(在宅医療充実体制加算の条件付き緩和)は、届出と算定に直接影響します。
「その1・その2だけ読めば十分」と判断すると、 – 充実管理加算の届出タイミングを誤る(その3問7の見落とし) – 電子的診療情報連携加算の月内重複算定で返戻を食らう(その4問4の見落とし) – 在宅医療充実体制加算で「重度認知症患者がいれば自動的に1割5分緩和」と誤認し、付帯条件(8分以上+4分以上)を満たさないまま届出して返戻・施設基準違反のリスク(その4問20の付帯条件見落とし)
正しい対応: S3.5の5件を必ずチェック。S3.5だけでも読めば、直前期の主要な落とし穴は回避できます。
8. 2028年度予測 ― 疑義解釈から見える「次の布石」
💭 ここからは私見です。
予測①:⚠️4(ティア基準値)は「外来医療等調査」の返却データで実質的に判明する
ティア基準値(上位20%/50%のカットオフ値)は、疑義解釈ではなく「外来医療、在宅医療、リハビリテーション医療の影響評価に係る調査」(厚労省保険局医療課所管)の結果返却で実質的に明らかになる可能性があります。診療報酬改定の効果検証の一環として実施される調査で、2026年6月施行後の算定データが反映されて返ってくる流れです。
予測②:⚠️1・⚠️2の併算定可否は施行後に追加事務連絡で回答される
外来管理料の併算定詳細は、施行後のレセプトデータが蓄積された段階で、2026年度中の追加事務連絡(その5以降、または施設基準Q&A)で回答されると予測します。
予測③:在宅医療充実体制加算(800点)は2028年度改定で「CKM連動評価」に進化する可能性
これは記事⑬(Phase 3の続編記事として予定)で深掘りする最重要トピックです。
2026年度新設の「在宅医療充実体制加算(800点)」は、旧「在宅緩和ケア充実診療所・病院加算」を名称変更・拡充したものです。機能強化型在支診・病が対象で、重症者割合2割以上(重度認知症は1割5分以上、✅ その4問20)、緊急往診30件+看取り30件、医師1人あたり100人以下などが要件。
💭 注目すべきは、この加算が 記事⑩(CKMリレー型運用)の戦略的出口として機能する可能性です。外来でリレー型運用(心不全管理料3 → LSDM+充実管理加算)を行った患者が、重症化・高齢化に伴って在宅シフトする際の受け皿を、この加算が評価する設計になっています。
2028年度改定では、「外来CKM管理 → 在宅CKM管理」の一貫したケア移行を評価する加算連携が制度化される可能性が高いと予測します。無床内科クリニックが在宅診療部門を持つ場合、2026年度の届出でこの加算を取得しておくことが、2028年度改定での「先行者メリット」を享受する鍵になります。
現時点でこの「外来→在宅CKM移行」の実装方針を解説しているブログ・論考は他にほぼ存在しません。 記事⑬でこのブルーオーシャン領域を本格的に展開します。公開時にはブログとnoteで告知します。
予測④:2028年度改定でリレー型運用が公式に推奨される可能性
問55で管理料1/2と3の棲み分けが確定したことで、「病院(管理料1/2)→クリニック(管理料3→LSDM)」という連携モデルのデータが2年分蓄積されます。この実績データが2028年度改定で「地域連携型の心不全管理」として評価される展開もあり得ます。
9. まとめ ― 約238問の中の「20件」で施行日を迎える
その1〜その4を合わせた約238問の疑義解釈から、クリニック院長が今すぐ確認すべきは S2の定着論点15問+S3.5の新確定5件=合計20件。そして⚠️5項目はその3・その4でも未回答ですが、安全側で設計すれば問題なし。
6月1日に向けた残り5週間の使い方で、施行後1年の収益が決まります。
本シリーズでお伝えしてきた積極的対応シナリオ ― 充実管理加算ティア1(30点)、心不全管理料3+リレー型運用、CKD重症化予防、眼科歯科連携 ― を組み合わせれば、年間465〜555万円+αのポテンシャルがあります(各記事の収益シミュレーションの合算値)。
残り5週間で優先すべき3アクション
|
優先度 |
アクション |
根拠 |
|
★★★ |
ベースアップ評価料の再届出(5/7〜6/1必着) |
継続算定機関も再届出必須。自由診療按分の計算を反映(その3別添2問2) |
|
★★★ |
施設基準届出(5/18推奨、5/25電子申請開始) |
心不全再入院予防継続管理料、在宅医療充実体制加算、特別管理加算など6/1算定開始分 |
|
★★☆ |
充実管理加算(様式7の11)の届出完了確認 |
その3問7で「3月末までに様式7の11を届出完了」が条件と確定 |
note有料コンテンツのご案内
「What/Why」はこのブログで。「How/How Much」はnoteで。
準備中のツール: – 充実管理加算ティア判定パック(Excel+フローチャートPDF)― 自院の検査実施率・受診継続率を入力するだけで現在のスコアを算出。ティア基準値確定後に無償アップデート版を提供 – リレー型運用 月別損益計算ツール(Excel)― 30人/50人/100人モデルの月別収益をシミュレーション – コピペ用カルテ記載テンプレート(Word+記入例PDF)― 問33対応の定型文を含む
公開時にはこのブログでお知らせします。ブックマーク、またはSNSフォローでお待ちください。
この記事の弱点3つ
弱点①:⚠️5項目がすべて未回答のまま。 本記事で最も読者が知りたい「併算定の可否」「ティア基準値」について、その1〜その4のすべての疑義解釈で回答が出なかった。安全側の運用で問題ないことは確認済みだが、確定情報を提供できなかった点は弱みです。
弱点②:20件の選定は「無床内科クリニック」に特化。 在宅専門クリニック、有床診療所、200床未満の病院にとっての重要問(その4問18-31の在支診関連、在宅医療充実体制加算の深掘り等)は20件に含めていません。読者層を絞った結果として一部の読者の期待に応えられていない可能性があります。
弱点③:疑義解釈その5以降で内容が変わる可能性。 特に⚠️1(併算定)と⚠️2(主病が異なる場合のLSDM×心不全管理料)は、その5で回答が出ればリレー型運用のシミュレーション数値が変動します。本記事の内容は「4月下旬時点のスナップショット」であり、更新の余地があります。
シリーズ関連記事
|
テーマ |
記事 |
本記事との関連 |
|
充実管理加算の全体像 |
→ 記事① 生活習慣病管理料 |
問4・5のデータ提出加算の前提知識、その3問7の経過措置 |
|
DX加算・バリューラダー |
→ 記事② AIクラーク1.2人換算 |
問3の電子的診療情報連携、その4問4の併算定不可 |
|
CKD重症化予防 |
→ 記事③ 2,000万人の沈黙 |
CKMトライアングルの腎軸 |
|
告示チェックポイント原本 |
→ 記事④ 10のチェックポイント |
疑義解釈の法的位置づけ(S1で復習) |
|
腎リハ収益化 |
→ 記事⑤ 3つの受け皿 |
CKMトライアングルの腎軸+運動療法 |
|
心不全管理料 |
→ 記事⑥ 1,000点の衝撃 |
問54-58の前提知識 |
|
CKD管理=心不全予防 |
→ 記事⑦ 学会ステートメント解説 |
問54のガイドライン指定との整合性 |
|
告示答え合わせ速報 |
→ 記事⑧ 全勝・×ゼロ |
⚠️5項目の追跡元。本記事が続報 |
|
BNP保険算定マニュアル |
→ 記事⑨ 査定防御の全シナリオ |
BNP算定の実務基盤 |
|
CKMリレー型運用 |
→ 記事⑩ 年間137万円 |
問55がリレー型運用の正当性を裏付け |
|
疑義解釈その1+その2(先行公開) |
→ 記事⑪ 193問→15問 |
本記事⑫の前段にあたる先行公開版(4/4公開)。本記事はその完全版(その1〜その4・約238問→20件) |
|
在宅出口拡張モデル |
→ 記事⑬ [予定] |
その4問20+在宅医療充実体制加算800点の深掘り |
*本記事は「疑義解釈資料の送付について(その1)」(令和8年3月23日事務連絡)、「(その2)」(令和8年4月1日事務連絡、4月9日一部訂正)、「(その3)」(令和8年4月20日事務連絡)、「(その4)」(令和8年4月21日事務連絡)、および「令和8年度診療報酬改定に伴う施設基準届出チェックリスト」(令和8年4月20日事務連絡)に基づいています。
*ファクト確度の表記:✅=告示・通知・疑義解釈で確定、⚠️=疑義解釈で未回答、💭=筆者の推測
*疑義解釈その1〜その4のPDF原文に直接照合し、全20件の問番号・内容の正確性を検証済みです。特にS2 15問・S3.5 5件については、厚労省公表PDF(令和8年3月23日/4月1日/4月20日・21日付事務連絡)を一次ソースとして条文構造から付帯条件までを確認し、必要箇所について表現を精緻化しています。
*⚠️4(ティア基準値)の情報ルートについて、過去版で「J-SIPHE」と記載していましたが、正しくは「外来医療等調査(外来医療、在宅医療、リハビリテーション医療の影響評価に係る調査、厚労省保険局医療課所管)」です。S5で訂正・お詫びしています。
*疑義解釈その5以降の発出があり次第、⚠️項目の追跡続報をお届けします。
*シリーズ関連記事:
記事②:【2026年度診療報酬改定】AIクラーク1.2人換算の衝撃― 診療報酬改定が突きつける医療DXの「本気度」 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑤:【2026年度診療報酬改定】腎臓リハビリ「見送り」でも諦めるな ― CKD運動療法を収益化する3つの受け皿と収益シミュレーション – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑥:【2026年度診療報酬改定】心不全再入院予防継続管理料1,000点の算定戦略 ― 急性期・かかりつけ医・回復期の3施設別シミュレーション付 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑦:【2026年度診療報酬改定】CKD管理=心不全予防|学会ステートメント×CKMトライアングルで読み解くかかりつけ医の統合管理戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑧:【2026年度診療報酬改定 告示速報】10チェックポイント答え合わせ ― 充実管理加算の「相対評価」上位20%の衝撃と全勝の予測検証結果 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑨:BNP/NT-proBNP、なぜ査定される?― かかりつけ医のための保険算定 完全防御マニュアル – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑩:【2026年度診療報酬改定】CKM患者の月単位リレー型運用|心不全管理料→生活習慣病管理料スイッチで年間137万円の収益最適化戦略 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑪:【2026年度診療報酬改定】疑義解釈その1+その2 徹底解説 ― 193問からクリニック院長が読むべき15問を厳選|施行直前ガイド – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
記事⑮:【2026年度診療報酬改定】心不全再入院予防継続管理料の算定要件|施設基準・併算定・リレー運用 – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
臨床クイズ道場:🥋 臨床クイズ道場 — 診療報酬×CKM実力チェック – やまちゃんの気まぐれ喫茶|医学論文を通じて研鑚に励もう!
📊 noteで実務ツール公開中:充実管理加算ティア判定パック(Excel付)
【Excel付】充実管理加算ティア判定パック ― 自院のティアと年間増収額を自動算出|やまちゃん|気まぐれ喫茶Lab









🎧 耳で聴きたい方はこちら
理解を深めるために、音声でもお楽しみいただけます(約18分)