PubMed URL:https://pubmed.ncbi.nlm.nih.gov/38949880/
タイトル:Frailty, multimorbidity and polypharmacy: exploratory analyses of the effects of empagliflozin from the EMPA-KIDNEY trial
<概要(意訳)>
背景:
SGLT2阻害薬は、腎臓病の進行を遅らせ、CKD患者の心血管リスクを低下させる。
これらの効果は、糖尿病の有無、腎臓病の病因、eGFRの範囲に関係なく、様々な患者のサブタイプで広く一貫している。
高齢者、特に虚弱、多疾患合併、ポリファーマシーを有する患者における疾患修飾薬のリスク・ベネフィット・プロファイルは不確実である。
最近の英国のSGLT2阻害薬の臨床診療ガイドラインでは、「虚弱と多疾患合併を考慮したケアへのアプローチ、(そして)疾患と治療負担のバランスを考慮すること」が推奨されている。
虚弱、多疾患合併、ポリファーマシーは重複する概念である。
虚弱は、生理的予備力の低下により、ストレス要因(急性疾患など)に対して脆弱性が高まった状態を反映する症候群であるが、国際的に認められた定義はない。
虚弱とCKDの関係は双方向であり、特にCKDが進行するにつれて、虚弱は一般人口と比較してCKDでより多く見られる。
虚弱は、長期にわたる疾患の負担(多疾患)の増加や、それに伴うポリファーマシーと関連している。
多疾患とは一般的に、2つ以上の慢性疾患の存在と定義され、多剤処方は一般的に、5種類以上の薬剤の定期的処方と定義される。
虚弱、多疾患合併、ポリファーマシーは、薬物関連副作用の絶対的リスクを増加させる可能性がある。
虚弱や多疾患合併は、虚弱でない成人のCKD患者と比較して、死亡、入院、腎不全への進行のリスクが高く、予後不良をもたらす。
したがって、「虚弱、多疾患合併、ポリファーマシー」は、すべて絶対的リスクが高いことを示すマーカーであり、「このような特徴」を有する患者は、虚弱、多疾患合併、ポリファーマシーの負担がない患者と比較して、SGLT2阻害薬による絶対的ベネフィットが逆に大きくなる可能性がある。
臨床や研究において虚弱を定量化するために用いられるツールには、いくつかの種類がある。
一般集団におけるアプローチとしては、Fried frailty phenotype、Clinical Frailty Scale、Rockwood Frailty Indexなどがある。
Rockwood Frailty Indexは、米国の70歳以上の地域在住成人を対象に開発されたもので、各併存疾患に重みを適用しているため、疾患集団全体で一般化できない可能性がある。
この限界を考慮し、EMPA-KIDNEY試験のデータ解析のために、EMPA-KIDNEY試験の主要な副次的アウトカムである入院と臨床的虚弱との確立された関連に基づいて、特注のアプローチを開発した。
SGLT2阻害薬の相対的効果および正味の絶対的効果が、CKD集団における「虚弱、多疾患、ポリファーマシー」の指標によってどのように異なるかを評価する解析は、これまで報告されておらず、現行のSGLT2阻害薬ガイドラインの実践の指針となるであろう。
このEMPA-KIDNEY試験の事後解析では、SGLT2阻害薬の絶対的なリスク・ベネフィット・プロファイルがどのように変化するかを定量化するとともに、多疾患、ポリファーマシー、健康関連QOL(HRQoL)の影響を個別に評価した。
方法:
<虚弱、多疾患、ポリファーマシー、健康関連QoLの定義>
このpost hoc解析では、虚弱との関連性が確立されていること、および(死亡率に比して)解析可能なイベント数を最大にすることを考慮し、ベースラインでの追跡期間中の入院予測リスクを主要な虚弱指標として用いた。
ベースラインで測定された広範な潜在的予測変数が考慮された(補足表1)。
次に、これらをすべてロジスティック回帰モデルに入力し、「追跡期間中に最初に観察された入院」を応答変数として、主要な独立予測因子を選択し(補足方法)、各被験者の予測入院リスク(虚弱を反映)を推定した。
入院予測リスク別の解析とは別に、ベースライン時の多疾患合併率、ポリファーマシー、HRQoLを解析した。
多疾患は、自己申告による8つの疾患の有無によって設定した(補足方法)。
ポリファーマシーは、無作為化時に記録された併用薬の数から算出し、健康関連QoLはEQ-5D-5Lツールを用いて評価した(補足方法)。
<アウトカム>
虚弱、多疾患、ポリファーマシーの影響を検証する事後解析では、全試験集団について既に報告されているのと同じ、事前に規定された有効性と安全性のアウトカムが評価された。
「主要評価項目」は、「腎疾患の進行[ESKD(維持透析の開始または腎移植の実施)、eGFRの持続的低下<10ml/分/1.73m2、ベースラインから40%以上のeGFR持続的低下、または腎疾患による死亡]または心血管死の初回発現までの期間」とした。
「重要な副次評価項目」は、「心不全による初回入院または心血管死までの期間、全入院(初回および再入院)の発現までの期間、全死亡までの期間」とした。
「その他の副次評価項目」は、「腎疾患進⾏の初回発現までの期間、⼼⾎管死またはESKDの初回発現までの期間」とした。
安全性の評価項目は、補足方法に定義されている。
<統計解析>
初回入院予測モデルの完全な詳細は、補足方法に記載されている。
初回イベント発生までの期間については、「年齢、性別、地域、eGFR、UACR、糖尿病」で補正したCox回帰モデルを用いて、エンパグリフロジンとプラセボの割り付けの効果を評価した。
総入院数は、前述のように共同フレイルティモデルを用いて解析した。
体重と血圧への影響は、事前に指定した混合モデル反復測定法を用いて解析した。
効果修飾の証拠は、虚弱指標サブグループ間の異質性(相対効果)または傾向(推定絶対効果)の標準的検定を用いて評価した(分類については補足の方法を参照)。
エンパグリフロジン投与患者1,000例/年の絶対的イベント回避率(SEM)は、プラセボ投与患者1,000例/年のイベント発生率にハザード比[HR(95%CI)]を適用し、治療の相対効果における異質性の強いエビデンスが同定されなかった場合は全体ハザード比を、有意な異質性(P<0.01)があった場合はサブグループ特異的ハザード比を用いて推定した。
解析にはR Studioバージョン4.2.2とSASバージョン9.4を用いた。
結果:
<入院リスクとして定義された虚弱の予測因子>
無作為化された6,609例の追跡期間の中央値は2.0年であり、その間に1,995例が少なくとも1回入院した(エンパグリフロジン群960例、プラセボ群1,035例)。
入院の最も強い予測因子は、「NT-proBNP(ベースラインの中央値160ng/L)、運動能力の低下(EQ-5D-5Lに基づく)、糖尿病」であった(表1および補足表2)。
eGFRと他の併存疾患を追加した最終モデル(補足表3)は、入院のリスク[ROC曲線下面積(AUC)0.70(95%CI0.69-0.71)]と、別に全死亡(補足図1)を、許容可能な較正で適切に予測した。
入院予測リスクの中央値は、27%であった。
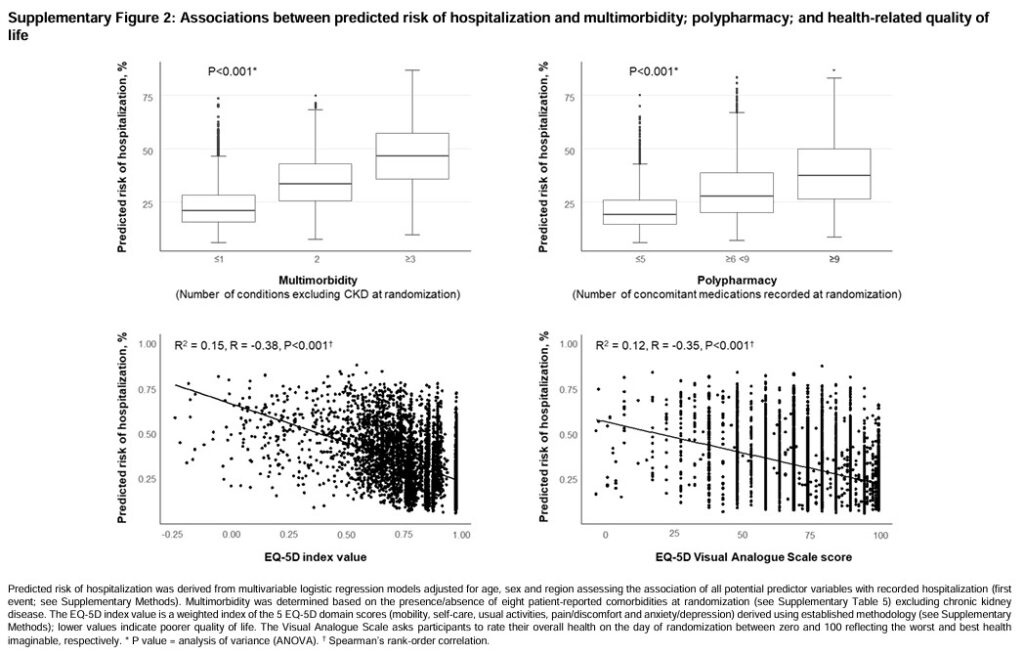
入院リスクは、多疾患およびポリファーマシーと正の相関関係にあり、健康関連QoLとは負の相関関係にあった(補足図2)。
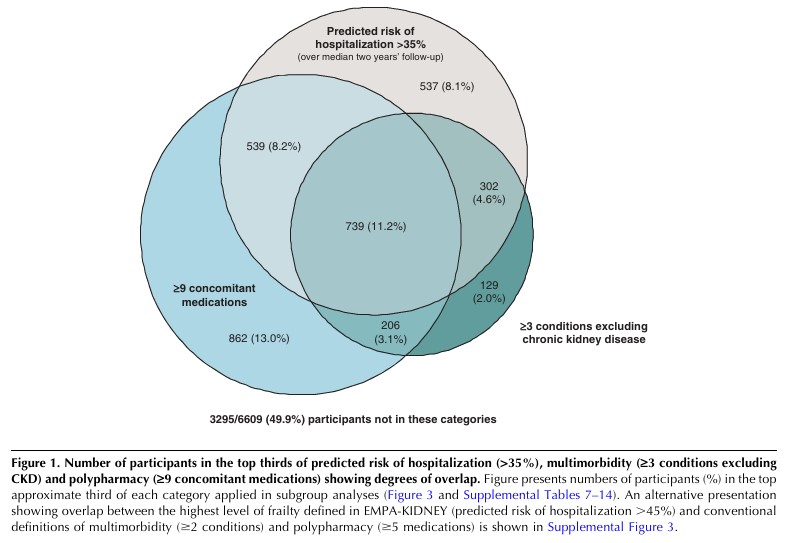
その結果、これらのサブグループ間にはかなりの重複が見られた(図1)。
Clin J Am Soc Nephrol. 2024 Jul 1.
<ベースラインの特徴>
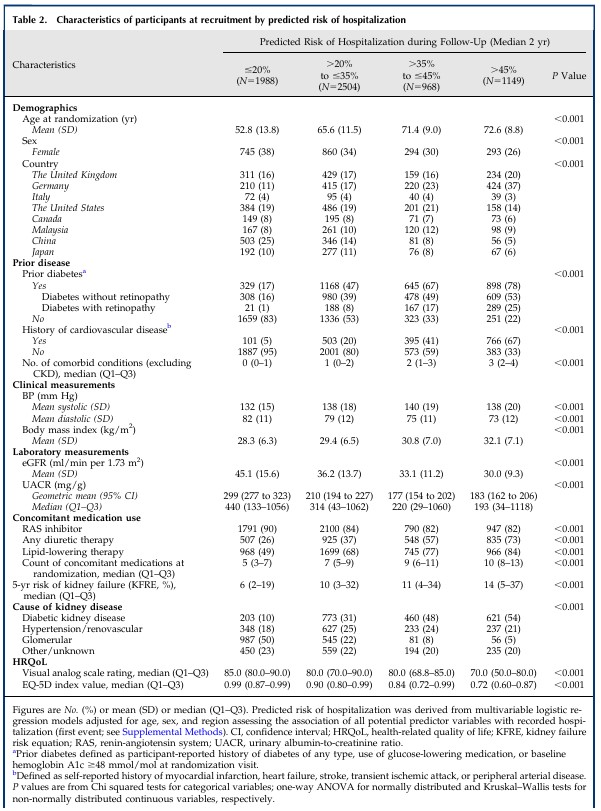
結果の説明において、虚弱という用語は追跡期間中の入院リスクの予測値を指す。
虚弱度が最も高い人は、アルブミン尿のレベルは低かったが(P< 0.001)、高齢でeGFRが低いため、腎不全の5年リスクは高かった(4変数の腎不全リスク方程式に基づく;P< 0.001)。
腎不全の5年リスクは、虚弱度が最も高い人と最も低い人では、14%(95%CI 5〜37)対6%(95%CI 2〜19)であった。
また、虚弱度が最も高い被験者は、心血管疾患を合併している可能性が高く、肥満度も高かった(表2)。
無作為化前のCKDを除く併存疾患数の中央値は1であった(補足表5)。
無作為化時に記録された併用薬数の中央値は7であった(表2)。
無作為化時に5種類以上の併用薬の処方(ポリファーマシー)は被験者の76%(5,044/6,609例)に認められ、CKDに加えて少なくとも1つの疾患(多疾患)は被験者の71%(4,675/6,609例)に認められた。
これらのポリファーマシーまたは多疾患の定義を満たした5,635例の被験者のうち、72%(4,084/5,635例)が両群に含まれた(補足図3)。
EQ-5D値の中央値(Q1-Q3)は0.891(0.773-0.987)、自己評価健康スコア(0~100の範囲)の中央値(Q1-Q3)は80(70-90)であった。
Clin J Am Soc Nephrol. 2024 Jul 1.
<試験薬のアドヒアランス>
試験薬のアドヒアランスは全てのサブグループでそれなりに高かったが、ベースライン時の虚弱度と負の相関がみられた。
追跡期間12ヵ月(試験期間のほぼ中間)において、生存している被験者のうち、試験薬による治療の大部分(80%以上)を受けていると報告された割合は、最も虚弱度の低いカテゴリーの患者で最も高く(92%、1,830/1,982例)、最も虚弱度の高い患者で最も低かった(86%、938/1090)。
エンパグリフロジン群、プラセボ群ともに、虚弱度の高い被験者ほど(ポリファーマシーについても同様のパターンが観察された)、追跡期間終了までに試験治療を中止する可能性が高かったが、中止の理由が重篤な有害事象に起因することはほとんどなかった(補足表6)。
<主要評価項目と腎疾患の進行に対する相対効果>
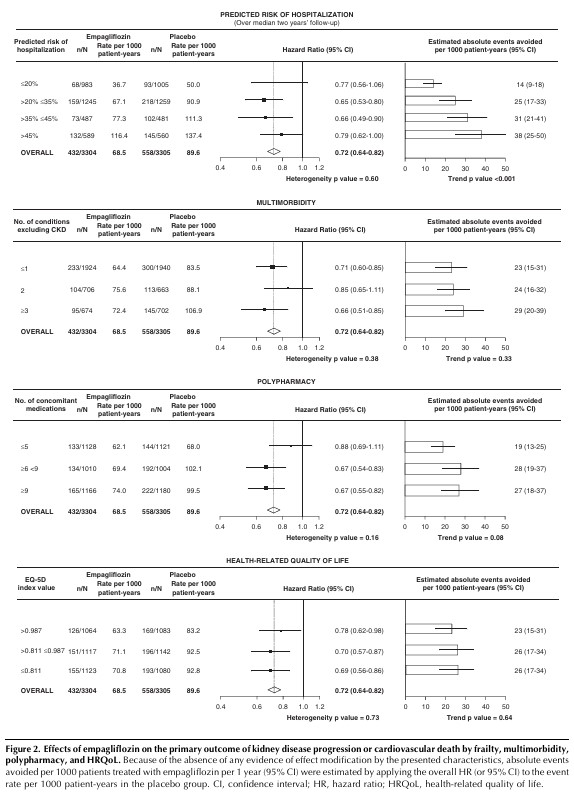
全体として、エンパグリフロジンはプラセボと比較して、主要評価項目の「腎疾患の進行または心血管死リスク」を28%減少[HR0.72(95%CI 0.64-0.82)]させたが、ベースラインの「虚弱、多疾患、ポリファーマシー、健康関連QoL」のレベルによる相対効果に有意差はなかった(全ての異質性P>0.05、図2、補足表7~10)。
990件の主要アウトカム事象の大部分は「腎疾患進行」によるものであり(888件)、全体として、その他の副次評価項目の「腎疾患進行のリスク」を29%減少[HR 0.71(95%CI 0.62-0.81]させ、「⼼⾎管死またはESKDのリスク」を27%減少[HR0.73(95%CI 0.59-0.89 )]させ、いずれのアウトカムにおいてもサブグループ間(虚弱、多疾患、ポリファーマシー、健康関連QoL)で有意な異質性は認められなかった(補足表7~10)。
Clin J Am Soc Nephrol. 2024 Jul 1.
<重要な副次評価項目に対する相対的効果>
追跡期間中、エンパグリフロジン群960例で1,611件の入院が発生し、プラセボ群1,035例で1,895件の入院が発生した。
全体として、エンパグリフロジンは、プラセボと比較して「全ての原因による入院のリスク」を14%減少[HR0.86(95%CI 0.78-0.95)]させたが、これは単一の原因による入院であることは明らかではなかった(過去の報告参照)。
相対的なスケールで、ベースラインの虚弱度による解析では、ベースラインの虚弱度、多疾患、ポリファーマシーによる異質性の強いエビデンスは示されなかった(補足図4)。
ベースラインの健康関連QoLでは、弱い異質性が観察された(P=0.01、補足図4)。
「全ての原因による入院のリスク」に対するエンパグリフロジンの相対効果は、糖尿病の有無でも同様であり、ベースラインのeGFRやUACRによる修飾はなかった(補足図5)。
「心不全による入院または心血管死のリスク」は16%減少[HR0.84(95%CI 0.67-1.07)]、「全死亡のリスク」は13%減少[HR0.87(95%CI 0.70-1.08)]であったが、全体として有意な効果は観察されず、いずれのアウトカムについてもサブグループ間で有意な異質性は認められなかった(補足表7~10)。
<安全性アウトカムと身体的測定値に対する相対的効果>
安全性に関する転帰は、虚弱度の高い被験者においてより多く見られたが、虚弱レベルに関わらず、エンパグリフロジンがプラセボと比較して転帰を増加させることはなかった。
特に、プラセボと比較してエンパグリフロジンは、症候性脱水や骨折の増加にはつながらなかった(補足表11~14)。
また、報告された体重や血圧に対する影響は、ベースラインの虚弱度によってよって異なるものでもなかった(補足図6)。
<絶対的有益性とリスク>
主要評価項目の「腎疾患進行または心血管死」、および「全ての原因による入院」に関して、虚弱度の上位3分の1の被験者では、虚弱度の低い被験者に比べて推定の絶対的有益性が大きかった(図2、3、補足図4)。
1,000例あたり、エンパグリフロジン投与により回避された「腎疾患または心血管死」は、虚弱度の上位3分の1、中位3分の1、下位3分の1において、それぞれ年間35例、25例、14例と推定された。
また、エンパグリフロジン投与により回避された「入院件数」は、虚弱度の上位3分の1、中位3分の1、下位3分の1において、それぞれ年間74件、32件、16件であった(図3)。
安全性アウトカムの過剰絶対リスクが低いということは、エンパグリフロジンの推定される絶対的有益性は、調査集団における潜在的な重篤な有害性を実質的に上回ることを意味する(図3)。
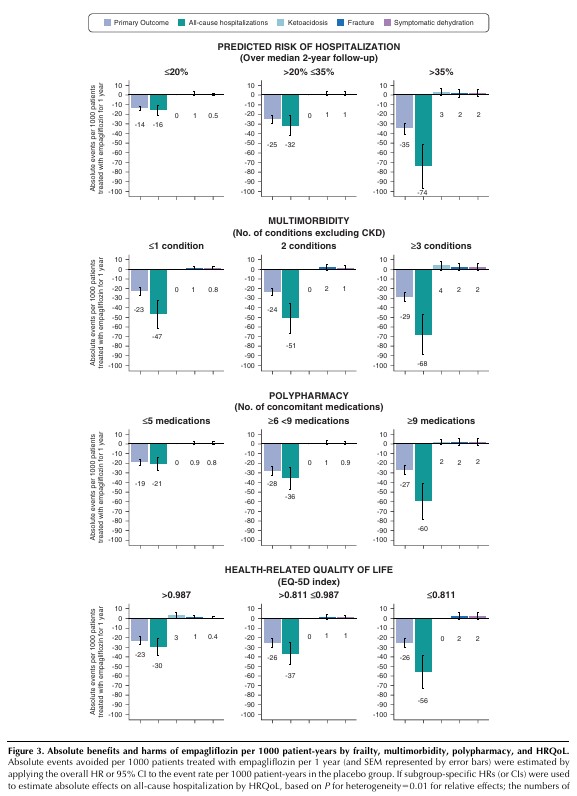
Clin J Am Soc Nephrol. 2024 Jul 1.
考察:
EMPA-KIDNEY試験データの事後探索的解析の目的は、CKDにおけるSGLT2阻害薬のリスク・ベネフィット・プロファイルを、(入院予測リスクで示される)虚弱、多疾患、ポリファーマシーのレベル別に特徴づけることであった。
EMPA-KIDNEY試験では、アルブミン尿レベルが低く、糖尿病のない多数の被験者を含め、CKDにおける他の大規模なSGLT2阻害薬の試験よりも幅広いCKD進行リスクのある患者を対象とした。
エンパグリフロジンは明らかに「腎疾患進行または心血管死」のリスクを減少させたが、相対的なベネフィットが「虚弱、多疾患、ポリファーマシー」のレベルによって変化したというエビデンスはなかった。
さらに、虚弱患者(入院予測リスクが最も高い被験者)において、より大きな絶対的ベネフィットが観察された。
これらの絶対的ベネフィットは安全に達成され、研究対象集団におけるSGLT2阻害薬の潜在的有害性を明らかに上回った。
重篤なAKIは、「虚弱、多疾患、ポリファーマシー」のレベルが最も高い患者でより多く発生した。
他のデータでは、SGLT2阻害薬がAKIリスクを減少させることが示されており、エンパグリフロジンのAKIに対する効果は、これらのタイプの患者においてより大きな絶対的利益を意味するであろう。
これらの知見は、「虚弱、多疾患、ポリファーマシー、健康関連QoL」に関わらず、成人のCKD患者におけるSGLT2阻害薬による治療の適応使用を奨励すべきである。
患者の嗜好は重要であるが、単に錠剤の負担を減らすためにSGLT2阻害薬を中止することはリスクがないとは言えず、いくつかの重要かつ回避可能な健康上の有害転帰のリスクを増加させることが予想される。
我々の知見は、心不全患者集団において一般集団由来のRockwood Frailty Indexアプローチを用いたDAPA-HF試験およびDELIVER試験の報告と一致している。
これらの解析では、主要複合アウトカムである「心不全の悪化または心血管死」のリスクを減少させるダパグリフロジンの有益な効果は、2つの試験で示された虚弱の範囲にわたって明らかであり、虚弱レベルが最も高い参加者においてより大きな絶対的有益性が認められた。
Rockwood Frailty IndexのアプローチはDAPA-CKD試験にも適用され、この試験では蛋白尿を呈するCKD患者が組み入れられ、その約3分の2が糖尿病を有していた。
ダパグリフロジンのプラセボに対する絶対的ベネフィットは、心血管アウトカムと死亡アウトカムに関して最も虚弱な患者で最も大きかったが、主要複合アウトカムである「腎アウトカム」に対する効果は、被験者をRockwood Frailty Indexスコアで分けた場合、相対的スケールでも絶対的スケールでも変わらなかった。
重要なことは、これらの各試験において、またEMPA-KIDNEY試験においても同様に、SGLT2阻害薬は虚弱度が高い場合でも忍容性が良好であったことである。
入院予測リスクが高い(虚弱)患者は、エンパグリフロジン、プラセボのいずれを投与された場合でも、試験薬による治療を中止する可能性が高いことが観察されたが、入院予測リスクに関わらず、プラセボと比較してエンパグリフロジンの投与中止の過剰リスクはみられなかった。
試験薬による治療中止のレベルは、全てのサブグループで比較的低かったため、主要転帰の相対リスク28%減少は、虚弱のレベルに関わらず、全体の結果に与える影響はほとんどない。
SGLT2阻害薬は、糖新生を亢進させ、脂肪組織と骨格筋組織において、それぞれ脂肪分解と蛋白分解を引き起こすため、骨格筋の分解と除脂肪体重の減少を引き起こす可能性が示唆されている。
これは、低体重または栄養不良の患者において特に懸念されることであろう。
しかし、eGFRが低い患者では糖新生作用と体重減少は減弱するため、CKD患者ではこのような懸念はあまり関係ないかもしれない。
実際、他の研究では、eGFRに関わらず、SGLT2阻害薬による筋肉量の変化は示されていない。
試験集団の約10%のサブセットで実施されたEMPA-KIDNEY試験のサブスタディ(生体インピーダンス法)では、「除脂肪組織または脂肪量」のいずれに対しても、エンパグリフロジンのプラセボに対する有意な効果は認められず、体重減少は専ら体水分量の減少を反映していることが示されたため、これらの知見は裏付けられた。
さらに、6,609例のEMPA-KIDNEY試験の集団における「腎疾患進行または心血管死」という主要評価項目に対するエンパグリフロジンの効果は、BMI(ボディマス指数)の範囲にわたって同様であった。
EMPA-KIDNEY試験は、進行リスクのある広範なCKD患者において、SGLT2阻害薬が腎疾患の進行に明らかに有益であることを証明した。
これらの解析は、本試験のサンプルサイズ、2年間の追跡期間(中央値)、無作為二重盲検試験のデザインによるものである。しかし、いくつかの限界も残っている。
第一に、臨床試験は通常より健康な患者を対象とするため、EMPA-KIDNEY試験における虚弱のレベルは、一般的なCKD患者を代表するものではない可能性がある。
第二に、EMPA-KIDNEY試験のような大規模で合理的な無作為化試験では、虚弱の評価は臨床評価に依存することが多いため、我々の虚弱の評価には、外部で有効性が確認された虚弱評価ツールを使用しなかった。
私たちは、Rockwood Frailty Indexのような既存の虚弱指標を使用しないことにした。
この指標は一般集団を対象として開発されたものであるため、この重み付けの方法は疾患集団(例えばCKD)には一般化できない可能性がある。
したがって、我々は、臨床的な虚弱指標として「予測入院リスク」を用いた特注の虚弱評価を開発した。
このモデルは広く一般化できるものではないが、研究対象集団にとっては科学的に頑健なアプローチであり、死亡予測においても良好な結果を示した。
最後に、入院パターンにおける地理的な差異も、この結果に対する絶対的利益の一般化可能性を制限する可能性があるが、「虚弱、多疾患、ポリファーマシー」のレベルが高い患者における純粋な絶対的利益の全体的な増加パターンには影響しない。
結論:
エンパグリフロジンは、EMPA-KIDNEY試験で検討された幅広い患者層において、「虚弱、多疾患、ポリファーマシー」の指標に関わらず、安全で忍容性が高く、腎疾患の進行リスクや心血管死(主要評価項目)および全ての原因による入院のリスクを効果的に低下させた。
エンパグリフロジンの絶対的な有益性は、実際、(入院リスク予測値で示される)最も虚弱性の高い患者においてより高かった。
臨床ガイドラインは、「虚弱、多疾患合併、ポリファーマシー(多剤併用療法)」の有無に関わらず、CKD患者に対するSGLT2阻害薬の処方をエビデンスに基づいて推奨すべきであり、そのような患者が最も治療の恩恵を受ける可能性があることを強調すべきである。
