PubMed URL:https://pubmed.ncbi.nlm.nih.gov/32469141/
タイトル:SGLT2 inhibitors for genetic and acquired insulin resistance: Considerations for clinical use
<概要(意訳)>
インスリン抵抗性の発症は、遺伝的要因と環境要因が寄与している。
一般的なインスリン抵抗性の素因は、複数の遺伝子機能の変化により決定されるが、重度のインスリン抵抗性は単一遺伝子の異常によって引き起こされる。
インスリン受容体遺伝子(INSR)の異常によって引き起こされるインスリン受容体異常症には、A型インスリン抵抗性症候群、Donohue症候群、Rabson-Mendenhall症候群がある。
対立遺伝子の異常によって引き起こされるDonohue症候群とRabson-Mendenhall症候群は、A型インスリン抵抗性症候群より重症で、乳児期や小児期に死亡するリスクが高い。
数年前、インスリンシグナル伝達の重要分子であるホスファチジルイノシトール3キナーゼ(PIK3R1)の調節サブユニットをコードする遺伝子変異が、白人に重度のインスリン抵抗性を引き起こすことが分かり、最近は東アジア人においても同様なことが確認された。
重度の遺伝的インスリン抵抗性の治療は難しく、経口薬と大量のインスリンの組み合わせに加えて、組み換えヒトインスリン様成長因子Iが、特にDonohue症候群とRabson-Mendenhall症候群の患者に投与されることがよくある。
SGLT2阻害薬は、インスリン作用とは独立した機序で血糖値を低下させるので、重度の遺伝的インスリン抵抗性の有望な治療選択肢となる可能性がある。
最近の報告では、INSRまたはPIK3R1の変異によるインスリン抵抗性の治療でSGLT2阻害薬の有効性が実際に示されている。
脂肪組織が完全または部分的に消失した脂肪異栄養症は、重度のインスリン抵抗性を伴い、
標準的な治療はレプチンの補給であるが、チアゾリジン薬も症例によっては有効な場合がある。
また、レプチン補給時の注射の痛みに耐えかねる遺伝性脂肪異栄養症の治療にSGLT2阻害薬の有効性を示した報告がされた。
まだ長期的な安全性は評価されていないが、SGLT2阻害薬は重度のインスリン抵抗性を伴う糖尿病治療の有用な選択肢であることが示唆される。
遺伝的インスリン抵抗性とは対照的に、2型糖尿病患者におけるインスリン抵抗性の改善は、生活習慣の変化や投薬が影響因子となっている。
SGLT2阻害薬は、インスリン抵抗性のある2型糖尿病患者の血糖値を効率的に改善するが、インスリン抵抗性を改善するのだろうか?
SGLT2阻害薬で治療中にインスリン抵抗性を評価することは容易ではない。
いくつかの研究では、インスリン抵抗性の指標であるHOMA-IR(インスリン抵抗性の恒常性モデル評価)やMatsudaインスリン感受性指数(ISI)が、2型糖尿病患者に対するSGLT2阻害薬の治療で改善されることが示されている。
しかし、これらの指標[参考:HOMA-IR=空腹時血糖値×空腹時インスリン値/405、ISI==10000/(空腹時血糖値×空腹時インスリン値×OGTT血糖値×OGTTインスリン値)]は、インスリンとグルコース値を定数で除法して算出されている。
尿中に大量の糖を排泄するSGLT2阻害薬で治療する場合は、HOMA-IRやISI等の定数は変更される可能性がある為、これらの指標がSGLT2阻害薬で治療された患者のインスリン抵抗性を適切に反映しているかどうかは不明であった。
最近の研究によると、SGLT2阻害薬で治療された2型糖尿病患者においても、HOMA-IRと高インスリン正常血糖クランプ法(グルコースクランプ法)は、線形相関が示された。
インスリン感受性が改善する可能性があるだけでなく、尿中に糖を排泄することにより、グルコースを処理する需要が減少する為、必要となるインスリンがSGLT2阻害薬の治療中に少なくなるのは合理的である。
したがって、SGLT2阻害薬で治療中の2型糖尿病患者のインスリン抵抗性の評価において、HOMA-IR値は過大評価しないよう注意する必要がある。
SGLT2阻害薬による治療は、体脂肪量の減少と脂肪肝の改善をもたらし、インスリン抵抗性の改善に寄与する可能性がある。
肥満におけるインスリン抵抗性の発症に関連している血漿レプチン濃度は、体重の標準化後でも、SGLT2阻害薬の治療で低下することが示されている。 また、血漿レプチン濃度の低下に伴い、食欲の増加が認められた。
これは、血漿レプチン濃度の低下は、レプチン抵抗性の改善に起因するのではなく、食欲抑制シグナル伝達の低下をもたらすことを示唆している。 ただし、SGLT2阻害薬の治療中に食欲の変化が常に観察されるとは限らない。
SGLT2阻害薬は、SGLT2の阻害によって二次的に誘発される体液性、代謝性の変化により、糖尿病治療において複数の有益な効果を発揮する可能性がある。
この薬剤の多面的な効果を完全に理解し、適正使用法を確立する為に更なる研究が必要である。
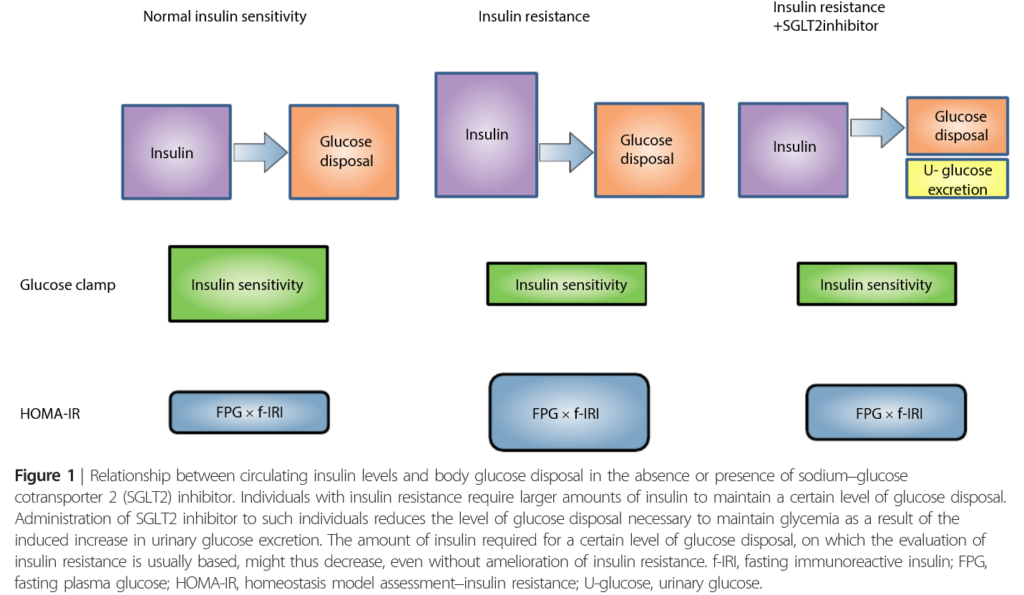
<Figure 1>SGLT2阻害薬の治療有無における血中インスリンとグルコースの関係
インスリン抵抗性は、一定レベルのグルコース処理を維持する為に、より多くのインスリンを必要とする。
インスリン抵抗性のある患者に対するSGLT2阻害薬の投与は、尿糖排泄量の増加に伴い、血糖の維持に必要なグルコース処理の需要を低下させる。
したがって、インスリン抵抗性の指標の改善に必要となるインスリンの量は、より少なくなる可能性がある。
f-IRI:空腹時免疫反応性インスリン、FPG:空腹時血糖値、HOMA-IR:インスリン抵抗性の恒常性モデル評価、U‐glucose:尿糖
J Diabetes Investig 2020 May 29.
