PubMed URL:https://pubmed.ncbi.nlm.nih.gov/31854243/
タイトル:Importance of sodium-glucose cotransporter 2 inhibitor use in diabetic patients with acute heart failure
<概要(意訳)>
背景:
高齢の糖尿病患者は心不全を発症すると、予後が非常に悪化することが知られている。
急性心不全の治療が必要な糖尿病患者に対して、入院後の早期にSGLT2阻害薬での治療介入は有用であるかを調査した。
方法:
2017年1月~12月の間に、公立陶生病院 循環器内科で急性心不全の治療をした糖尿病患者を連続登録し、後ろ向きに評価した。
ただし、90歳以上、透析を受けていた末期腎不全、癌、入院中に感染症または他の原因で死亡、急性心不全診療におけるクリニカルシナリオ(CS)4(主病態:急性冠症候群)と5(主病態:右心機能不全)の患者、SGLT2阻害薬の服用患者は評価対象から除外した。
ループ利尿薬の用量は、アゾセミド(ダイアート)30mg=トラセミド(ルプラック)4mg=フロセミド(ラシックス)20mgを等力価とした。
SGLT2阻害薬は、「HbA1c≧6.5で入院24時間以内にSGLT2阻害薬の服用を同意」した患者に追加処方された。
本研究は、急性腎障害(AKI)の発症率と利尿薬の投与量に対する急性期治療の選択薬の影響を評価することを目的とした為、入院期間の定義は、フォローアップ期間とした。
AKIは、KDIGO診断基準に従い、
「①48時間以内に血清クレアチニン値が 0.3 mg/dL以上増加した場合、②7 日以内の血清クレアチニン値が,予想される基準値よりも 1.5 倍以上の増加があった場合、③尿量が6 時間にわたって 0.5 mL/kg/時未満に減少した場合のいずれかを満たす場合」と定義した。
結果:
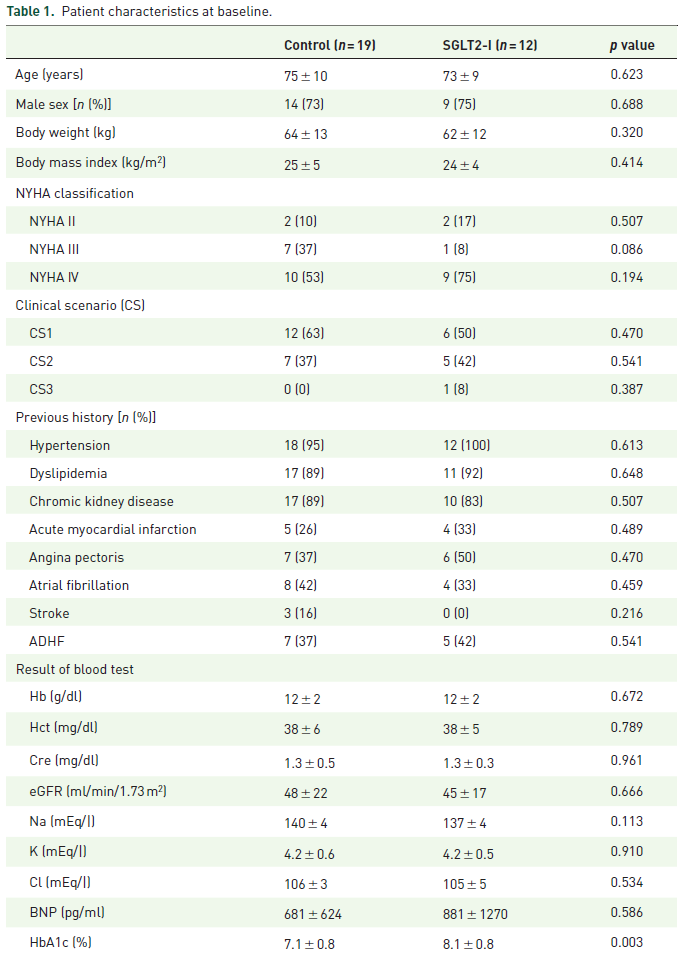
研究期間中に、急性心不全を発症した2型糖尿病患者は31例であった。
SGLT2阻害薬群は12例(エンパグリフロジン9例、カナグリフロジン3例)、従来治療群は19例であった。
SGLT2阻害薬群の平均年齢は73 ± 9歳、従来治療群の平均年齢は75 ±10歳であった。
SGLT2阻害薬の投与開始時間は、入院後17±15時間(中央値13時間)であった。
フォローアップ期間中に、副作用でSGLT2阻害薬を中断または中止した患者はいなかった。
心不全の重症度(NYHA分類Ⅱ~Ⅳ度)とクリニカルシナリオ(CS1~3)は、2群間で差はなかった。
LVEF(左室駆出率)、下大静脈径、HFpEF(50%)、HFmrEF、HFrEFの心不全サブタイプも、2群間で差はなかった。
また、併存疾患とHbA1cを除く生化学検査値は、2群間で差はなかった。
HbA1cは、SGLT2阻害薬群(8.1%±0.8%)の方が従来治療群(7.1%±0.8%,)よりも高かった(p=0.003)。
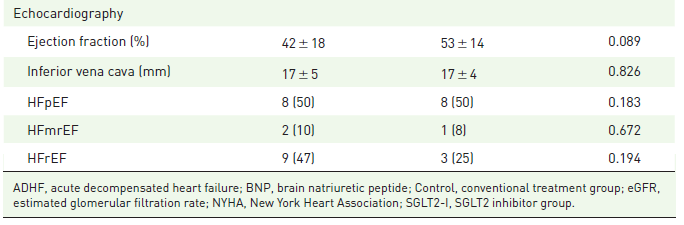
平均入院期間は、従来治療群で20±12日、SGLT2阻害薬群で18±11日で、2群間で差はなかった(p=0.512)。
Ther Adv Cardiovasc Dis 2019, Vol. 13: 1-10
退院時における、心不全の重症度、Hb(ヘモグロビン)、Hct(ヘマトクリット)、腎機能指標(Cre、eGFR、電解質など)は、2群間で差はなかった。
さらに、入院中の酸素投与期間とカテコラミンとhANPの静注投与を必要とした患者数も、2群間で差がなかった。
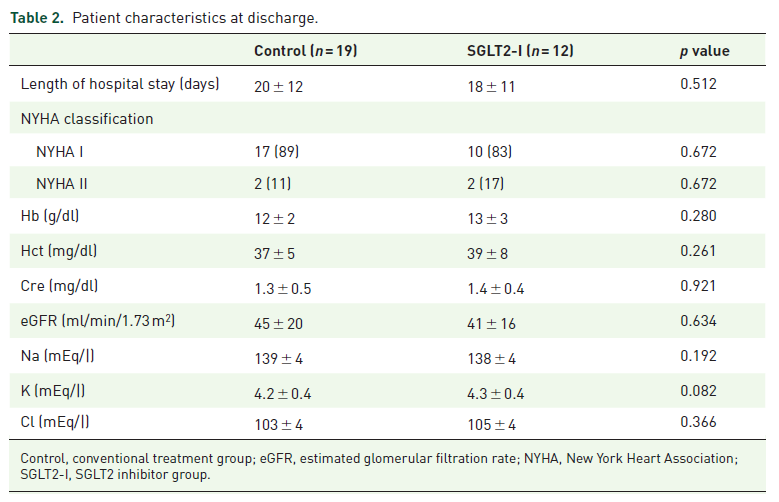
また、退院時のRAS系阻害薬、β遮断薬、Ca拮抗薬、スタチン、抗糖尿病薬の治療では、2群間で差がなかった。
しかし、利尿薬とアルドステロン拮抗薬の使用は、従来治療薬群よりも、SGLT2阻害薬の方が有意に少なかった(それぞれ、p=0.016とp=0.032)。
バソプレシンV2受容体拮抗薬(トルバプタン)の使用は、2群間で差がなかった。
ループ利尿薬(フロセミド)の用量は、従来治療薬群(34 ± 4 mg/日)よりも、SGLT2阻害薬(13 ± 5 mg/日)の方が有意に少なかった(p= 0.008)。
SGLT2阻害薬の投与6ヶ月時点で、脱水症状は見られず、良好な血糖コントロールが持続していた。
Ther Adv Cardiovasc Dis 2019, Vol. 13: 1-10
入院中の急性心筋梗塞または脳卒中を含む心血管イベントの発症は、両群でなかった。
さらに、抗糖尿病薬に関連する低血糖、ケトアシドーシスの発症もなかった。
KDIGO分類によるAKI(急性腎障害)は、従来治療群で11例(58%)、SGLT2阻害薬群で2例(16%)の患者に発症した。
AKIの発症率は、SGLT2阻害薬群で有意に低かった(p=0.031)。
さらに、カプランマイヤー分析により、AKIの累積非発症率は従来治療群と比較して、SGLT2阻害薬で有意に低かった(log-rank p<0.047)。
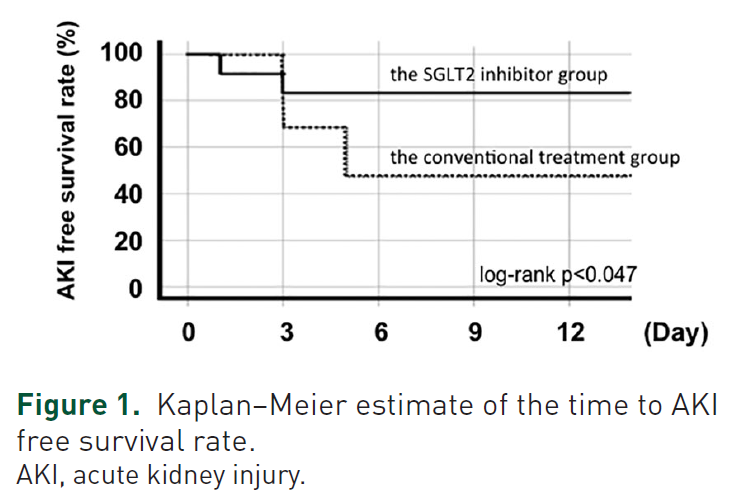
Ther Adv Cardiovasc Dis 2019, Vol. 13: 1-10
ディスカッション:
心不全治療では、ループ利尿薬のボーラス投与(急速静注)は、心不全患者の予後不良の潜在要因と報告されている。
しかし現状では、難治性心不全患者の治療と管理には、高用量のループ利尿薬が必要となる。
本研究では、SGLT2阻害薬群において少量のループ利尿薬で心不全は良好に管理されていた。
退院後のループ利尿薬の平均投与量は、従来治療群34mg /日で、SGLT2阻害薬群では13mg /日と約3分の1の投与量となっていた。
この治療法は心不全の中長期的な管理に有用な可能性がある。
また、AKIは心血管疾患患者の予後予測因子として知られている。
AKIを合併した急性心不全患者は、心不全の悪化リスクが高くなり、予後が非常に悪くなる。
心不全入院患者の約40%にAKIが高率に発症する為、AKIの発症予防は、急性心不全の治療と管理において重要な問題である。
AKIの発症予防の観点から、ループ利尿薬の有効性は疑問視されている。
ループ利尿薬の使用はAKIの発症率が高くなるという報告がされている為、多くの国のガイドラインでは、体液過剰を矯正するために使用する場合を除き、ループ利尿薬の使用を推奨していない。
最近のメタ解析の結果では、SGLT2阻害薬の投与がAKIの発症を長期的に予防する可能性を示唆している。
本研究では、急性心不全で入院した2型糖尿病患者のAKI発症率は、SGLT2阻害薬群で有意に低かった。
したがって、心不全の管理におけるSGLT2阻害薬の早期開始は、AKIの発症予防の為に、非常に効果的な治療戦略である可能性がある。
本研究のサンプルサイズは比較的小さいので、将来的には、この知見を検証するための大規模臨床試験が必要だろう。
しかしながら、本研究のサンプルサイズは、G * powerソフトウェアを使用した分析により、従来治療群とSGLT2阻害薬群の間でAKIの発症率に有意な相関をもたらすために必要なサンプルサイズを計算した。
その結果、本研究のサンプルサイズは、適切であると確認された(合計サンプルサイズ:16例、相関係数の絶対値:0.95)。
急性心不全の治療中におけるSGLT2阻害薬の使用とAKIの発症率に関連した報告は、ほとんどない。
サンプルサイズが小さいにも関わらず、心不全の急性期治療に関する新しい知見を提供した本研究は意義があると考えている。
結論:
本研究は、急性心不全の入院治療が必要な糖尿病患者に対するSGLT2阻害薬の投与は安全で効果的であることを実証した。
急性心不全の発症後早期にSGLT2阻害薬で治療開始することは、ループ利尿薬の投与量を減らし、AKI発症リスクの低減に大きく寄与したことが示された。
SGLT2阻害薬の早期介入は、糖尿病患者の心不全治療と管理に効果的であることが示唆された。
【参考情報】
各種ループ利尿薬のちがいと等価換算
https://www.ygken.com/2016/06/blog-post_9.html
急性心不全の初期対応におけるクリニカルシナリオ(CS)分類とおもな治療
https://www.kango-roo.com/learning/7226/
AKI診療ガイドライン2016
https://cdn.jsn.or.jp/guideline/pdf/419-533.pdf
急性腎障害とは
http://chugaiigaku.jp/upfile/browse/browse1847.pdf
相関係数のサンプルサイズ計算
https://toukeier.hatenablog.com/entry/how-to-determine-sample-size-in-correlation-coefficient-test/
