PubMed URL:https://pubmed.ncbi.nlm.nih.gov/33736819/
タイトル:Empagliflozin in Patients With Heart Failure, Reduced Ejection Fraction, and Volume Overload: EMPEROR-Reduced Trial
<概要(意訳)>
背景:
研究者らは、SGLT2阻害薬の深刻な心不全イベント軽減に寄与するのは、体液貯留のある患者にとって特に重要な利尿作用であると仮説を立てた。
本研究では、SGLT2阻害薬(エンパグリフロジン)の「主要な心血管アウトカム、症状(重症度)、健康状態(QOL)」に対する影響を体液貯留の有無で評価した。
方法:
この二重盲検ランダム化試験では、糖尿病の有無にかかわらず、心不全と駆出率の低下した心不全(HFrEF)患者3,730例を対象に、SGLT2阻害薬群(エンパグリフロジン10㎎/日)とプラセボ群における心血管アウトカムの効果を比較した。
すべての対象患者は外来患者を採用したが、研究登録前の1週間以内に急性代償不全または利尿剤の変更があった患者は除外した。
無作為化の前には、治験訪問初日の4週間前に体液貯留があった患者を特定し、体液貯留のなかった(正常または体液量が減少)患者と区別した。
また、ベースラインにおける利尿薬用量を高用量(フロセミド換算で40㎎/日以上)または低用量に分類した。
結果:
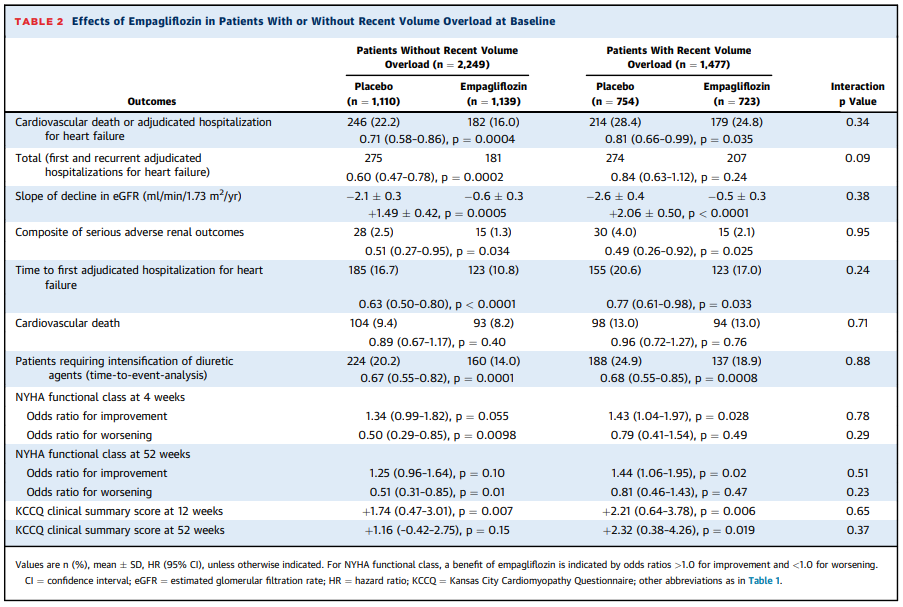
無作為化された3,730例の内、1,477例(39.6%)が過去4週間に体液貯留が認められた。
体液貯留の有無に関わらず、ベースライン特性は、左室駆出率とeGFRは類似していたが、体液貯留患者は「高血圧、糖尿病、心房細動の既往」が多かった。
体液貯留患者は、「NYHA分類Ⅲ~Ⅳ度の患者、過去3ヶ月以内における心不全重症度(NHYA)の悪化、過去12ヶ月以内の心不全入院、過去12ヶ月以内における外来での利尿薬静射投与」が多かった(全p<0.0001)。
さらに、体液量過剰患者は、高用量のループ利尿薬での治療を受けているにも関わらず、NT-proBNPレベルが高かった(p <0.0001)。
β遮断薬とミネラルコルチコイド受容体拮抗薬(MRA)の使用に関しては、2つのグループ間で類似していたが、体液貯留患者では「植込み型除細動器(ICD)または心臓再同期療法(CRT)」の治療は少なく(全p<0.0001)、血清塩化物濃度も低かった(p=0.004)。
注目すべきことに、体液貯留患者は、登録されたアジア系の患者で多かった。
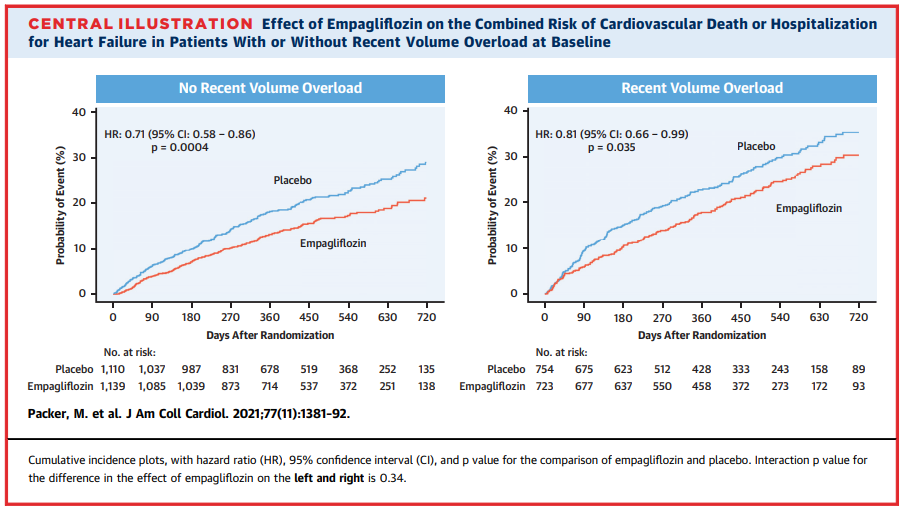
「心血管死または心不全による入院」リスクは、プラセボと比較して、SGLT2阻害薬は体液貯留の有無に関わらず、それぞれ、
29%のリスク低下[HR 0.71(0.58-0.86)、p=0,0004]、
19%のリスク低下[HR 0.81(0.66-0.99)、p=0.035]が示された(交互p=0.34)。
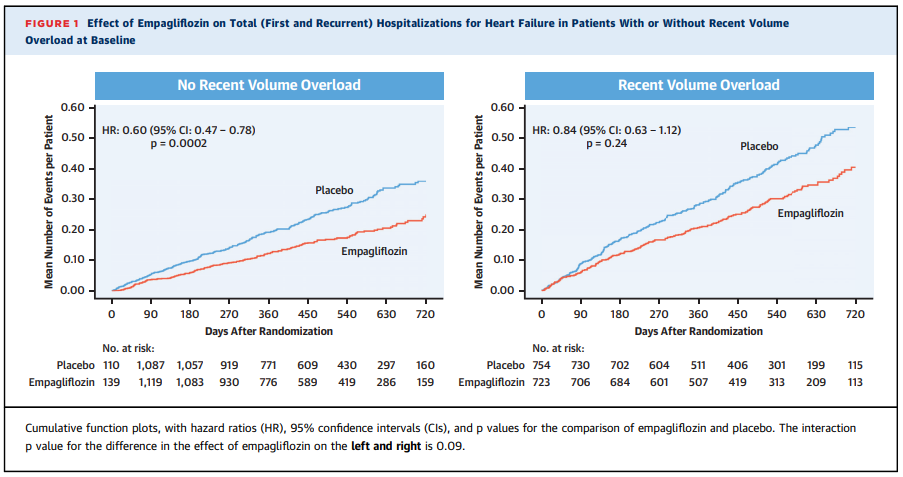
「心不全による総入院(初発と再発)」リスクは、プラセボと比較して、SGLT2阻害薬は体液貯留の有無に関わらず、それぞれ、
40%のリスク低下[HR 0.60(0.47-0.78)、p=0.0002]、
16%のリスク低下[HR 0.84(0.63-1.12)、p=0.24]が示された(交互p=0.09)。
このイベントプロットにおける2群間での乖離は、体液貯留のない患者群では早期に示されたが、体液貯留患者では30~45日後に示された。
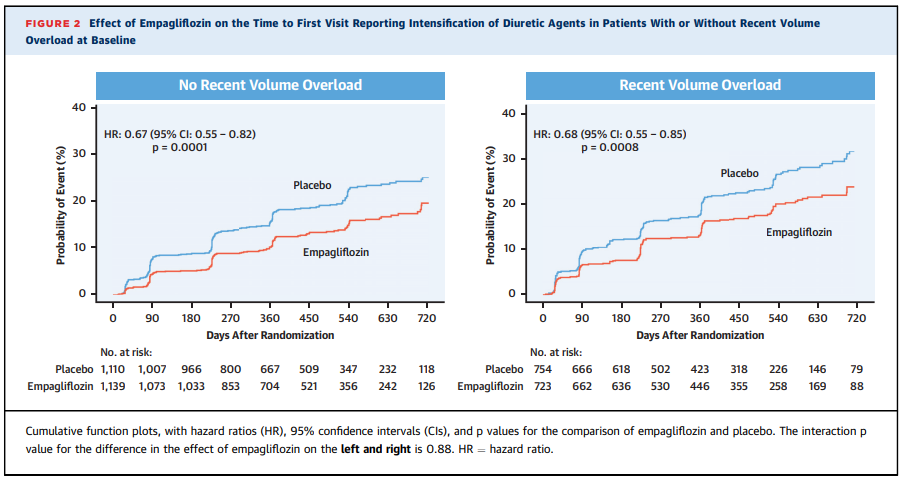
「(心不全悪化に伴う)利尿薬による治療の強化」リスクは、プラセボと比較して、SGLT2阻害薬は体液貯留の有無に関わらず、それぞれ、
33%のリスク低下[HR 0.67(0.55-0.82)、p=0.0001]、
32%のリスク低下[HR 0.68(0.55-0.85)、p=0.0008]が示された(交互p=0.88)。
J Am Coll Cardiol. 2021 Mar 23;77(11):1381-1392.
「心血管死」リスクは、プラセボと比較して、SGLT2阻害薬は体液貯留の有無に関わらず、それぞれ、
11%のリスク低下[HR 0.89(0.67-1.17)、p=0.40]、
4%のリスク低下[HR 0.96(0.72-1.27)、p=0.76]が示された(交互p=0.71)。
「eGFR (ml/min/1.73 m2 /年)の低下」リスクは、プラセボと比較して、SGLT2阻害薬は体液貯留の有無に関わらず、それぞれ、
+1.49±0.42、p=0.0005、
+2.06±0.50、p<0.0001の改善が示された(交互p=0.38)。
「重篤な有害の腎転帰(長期の透析、腎移植、40%以上のeGFR低下またはベースラインのeGFR≧30の場合は<15またはeGFR<30の場合は<10)」リスクは、プラセボと比較して、SGLT2阻害薬は体液貯留の有無に関わらず、それぞれ、
49%のリスク低下[HR 0.51(0.27-0.95)、p=0.034]、
51%のリスク低下[HR 0.49(0.26-0.92)、p=0.025]が示された(交互p=0.95)。
「4週と52週時点におけるNYHA分類の改善と悪化」リスクは、体液貯留の有無に関わらず、プラセボと比較して、SGLT2阻害薬の方が改善のオッズ比が有意に高く、悪化のオッズ比が有意に低かった。
「12週と52週時点におけるカンザスシティ心筋症質問票(KCCQ)を用いて測定したQOLの改善」リスクは、プラセボと比較して、SGLT2阻害薬の方が改善することが示された。
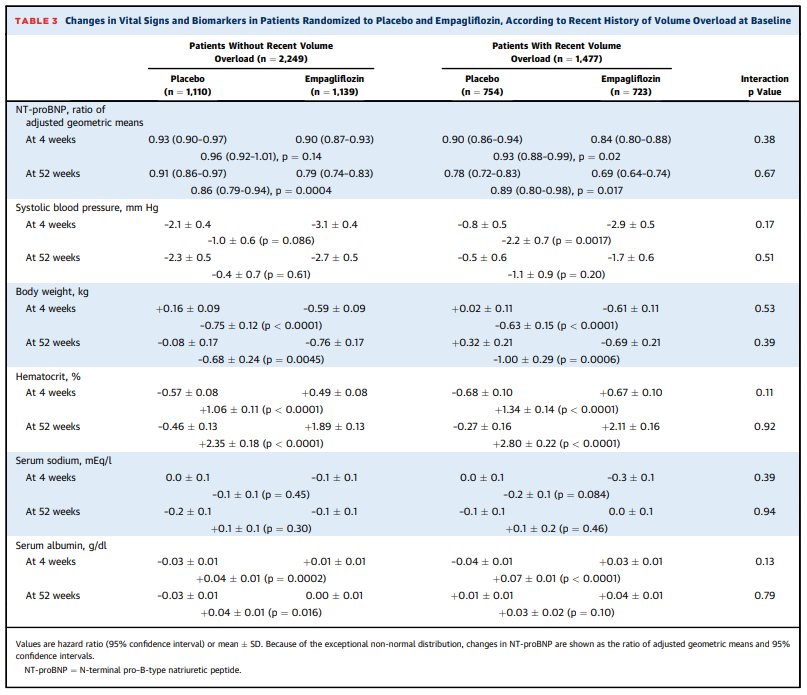
「4週と52週時点におけるNT-proBNP」は、体液貯留の有無に関わらず、プラセボと比較して、SGLT2阻害薬で大幅な低下が示された。
「収縮期血圧」は、体液貯留の有無に関わらず、プラセボと比較して、SGLT2阻害薬で4週後に平均1〜2 mm Hg、52週間後に0〜1 mm Hgの低下が示された。
「体重」は、体液貯留の有無に関わらずSGLT2阻害薬の方が4~52週を通じて約1kgの減少が示された。
「4週と52週時点におけるヘマトクリット値」は、体液貯留の有無に関わらず、プラセボと比較して、SGLT2阻害薬で有意な増加が示された。
重要なことに、「体重」の変化は、SGLT2阻害薬で治療された患者個々の「NT-proBNP」または「ヘマトクリット値」の変化とはほとんど相関していなかった。
J Am Coll Cardiol. 2021 Mar 23;77(11):1381-1392.
結論:
本研究では、駆出率が低下した心不全(HFrEF)患者におけるSGLT2阻害薬の生理学的変化または臨床的ベネフィットを媒介する主作用として、利尿作用の仮説を支持しなかった。
