PubMed URL:https://pubmed.ncbi.nlm.nih.gov/39829330/
タイトル:The efficacy and safety of sodium-glucose cotransporter 2 inhibitors in patients aged over 80 years with heart failure
<概要(意訳)>
序論:
SGLT2阻害薬、特にダパグリフロジンとエンパグリフロジンは、糖尿病治療だけでなく、心不全や慢性腎臓病の治療においても極めて重要な薬剤です。
これらの薬剤は、心血管死亡、心不全による入院、腎機能低下のリスクを有意に減少させることが示されています。
しかし、これらの有益な効果がある一方で、SGLT2阻害薬には骨格筋量の減少(サルコペニア)という潜在的な副作用があることが報告されています。
SGLT2阻害薬は代謝の異化作用を促進し体脂肪を減少させますが、同時に骨格筋量も減少させる可能性があります。
この問題は、リスクが高い高齢の心不全患者の治療において特に重要です。
若年者と比較して、高齢の慢性心不全患者はより多くの併存疾患を持ち、サルコペニア、フレイル(虚弱)、認知機能障害や認知症などの老年症候群を抱えていることが多いのです。
複数の臨床試験がSGLT2阻害薬と年齢の相互作用をサブグループ解析として調査し、高齢者における有効性と安全性に焦点を当てています。
しかし、これらの試験はランダム化比較試験(RCT)であり、その性質上、比較的状態の良い患者が含まれる傾向があり、フレイルの程度が低く栄養状態の良い高齢患者が登録される傾向があります。
SGLT2阻害薬の有効性と安全性は、実臨床でよく見られるフレイルや栄養状態の悪い高齢者においては十分に研究されていません。
また、SGLT2阻害薬がサルコペニアやフレイルの進行により、高齢者の心血管死亡や心不全入院に対して相殺効果を持つ可能性も懸念されています。
心不全による入院の繰り返しとそれに伴うフレイルの進行は、高齢患者のQOL(生活の質)に影響を与える重要な要因です。
しかし、実臨床における高齢患者へのSGLT2阻害薬の使用に関するエビデンスは不足しています。
私たちは、80歳以上の心不全患者におけるSGLT2阻害薬の有益性や無効性を調査することを目的としました。
特に、フレイルと栄養状態、BMI(体格指数)とSGLT2阻害薬の交互作用に焦点を当てています。
方法:
<対象患者>
この研究では、2018年1月1日から2023年3月31日までの間に小倉記念病院で心不全のため入院した80歳以上の患者を後ろ向きに評価しました。
初回の心不全入院中に死亡した患者は除外されました。
患者は以下の2つのグループに分けられました:
-SGLT2阻害薬群:心不全入院中または入院前にSGLT2阻害薬(イプラグリフロジン、ダパグリフロジン、ルセオグリフロジン、トホグリフロジン、カナグリフロジン、エンパグリフロジン)が処方された患者
-非SGLT2阻害薬群:最初の心不全入院からの退院時までにSGLT2阻害薬が処方されなかった患者
研究期間中に複数回の心不全入院があった場合、最初の入院を登録時点としました。
初回心不全入院時にSGLT2阻害薬を服用していなかった患者は非SGLT2阻害薬群に含め、その後の心不全による再入院時にイベントが発生したとみなしました。
現在、心不全治療に承認されているSGLT2阻害薬はダパグリフロジンとエンパグリフロジンの2種類のみですが、SGLT2阻害薬は心不全と心血管死亡抑制に対するクラス効果が認められているため、すべてのSGLT2阻害薬をSGLT2阻害薬群に含めました。
患者は後ろ向きに登録されたため、書面によるインフォームドコンセントは免除されました。
このオプトアウト同意方式は、日本の厚生労働省のガイドラインに準拠しています。
小倉記念病院の倫理審査委員会がこの観察研究のプロトコルを承認し、研究はヘルシンキ宣言に従って実施されました。
研究の目的と詳細な設計は、大学病院医療情報ネットワーク(UMIN000054882)で確認できます。
<追跡データの収集方法>
臨床経過に関する追跡データは、退院後の再入院や死亡に関するデータを含め、当院の医療記録から取得しました。
当院の記録に記載されていないイベントについては、他病院からの紹介状から入院および死亡に関するデータを収集しました。
最初の心不全入院からの退院後に当院に戻らず、上記の方法で臨床経過を追跡できなかった患者については、電話によるインタビューを実施し、他の病院への再入院歴と再入院時の診断を確認しました。
<臨床的アウトカム指標>
主要アウトカムは、最初の心不全入院からの退院後1年以内の「入院を必要とする心不全の悪化」または「全死死亡」の複合指標としました。
予定された治療のための再入院はイベントとしてカウントしませんでした。
心不全の代償不全はフラミンガム基準を用いて診断されました。
副次的アウトカムとして、SGLT2阻害薬の安全性を評価しました。
具体的には、最初の心不全入院からの退院後1年以内の、以下の理由による再入院を評価しました:
– 虚血性脳卒中
– 膀胱炎や腎盂腎炎などの尿路感染症(UTI)
– 脱水による腎前性腎障害
虚血性脳卒中、尿路感染症、脱水による入院を要するものを安全性複合アウトカムとしてイベントと見なしました。
イベントの有無を判断するため、2名の循環器内科医が医療記録を確認しました。
<患者特性>
2018年1月1日から2023年3月31日までの間に、心不全で入院した患者は2931人で、そのうち1738人が80歳以上でした。
入院中に死亡した179人を除外し、最終的に1559人が研究対象となりました。
SGLT2阻害薬群には233人の患者が含まれ、そのうち45人(19.3%)は最初の心不全入院前にSGLT2阻害薬が導入されており、188人(80.7%)は最初の心不全入院中にSGLT2阻害薬が導入されました。
一方、非SGLT2阻害薬群には1326人の患者が含まれました(図1参照)。
1年後の臨床追跡情報は1490人(95.6%)の患者から得られました。
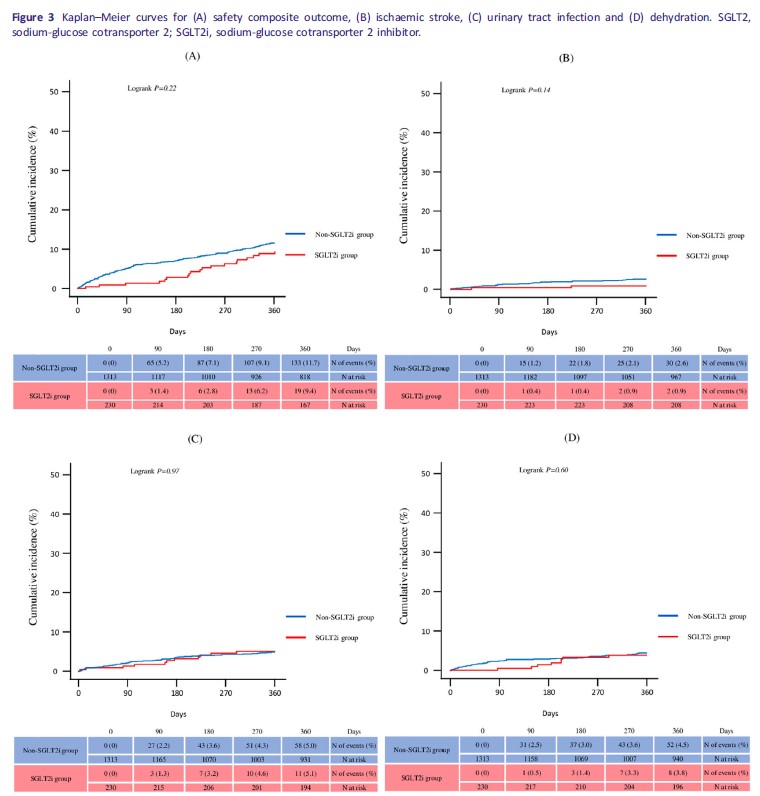
両群の患者特性は表1にまとめられています。
年齢、性別、心房細動(AF)、eGFR(推算糸球体濾過量)、LVEF(左室駆出率)において両群間に有意な差が認められました。
また、GNRI(老年栄養リスク指数)とアルブミン値にも有意な差があり、SGLT2阻害薬群でより良好な栄養状態の傾向が示されました。
さらに、CFS(臨床的フレイルスケール)にも有意な差があり、非SGLT2阻害薬群ではフレイルの進行がより顕著でした。
心不全治療薬に関しては、SGLT2阻害薬群ではミネラルコルチコイド受容体拮抗薬(MRA)およびアンジオテンシン受容体-ネプリライシン阻害薬(ARNI)を含むレニン-アンジオテンシン-アルドステロン(RAA)系阻害薬の導入率が高く、ベータ遮断薬については同程度でした。一方、ループ利尿薬の導入率は非SGLT2阻害薬群で有意に高くなっていました。
ESC Heart Fail. 2025 Jan 20.
心不全治療薬に関しては、SGLT2阻害薬群ではミネラルコルチコイド受容体拮抗薬(MRA)およびアンジオテンシン受容体-ネプリライシン阻害薬(ARNI)を含むレニン-アンジオテンシン-アルドステロン(RAA)系阻害薬の導入率が高く、ベータ遮断薬については同程度でした。一方、ループ利尿薬の導入率は非SGLT2阻害薬群で有意に高くなっていました。
SGLT2阻害薬群については、さらに2つのサブセットに分類しました:
– サブセット1:最初の心不全入院前にすでにSGLT2阻害薬が導入されていた患者
– サブセット2:最初の心不全入院中にSGLT2阻害薬が導入された患者
これら2つのサブセットの特性は、補足情報の表S1にまとめられています。
結果:
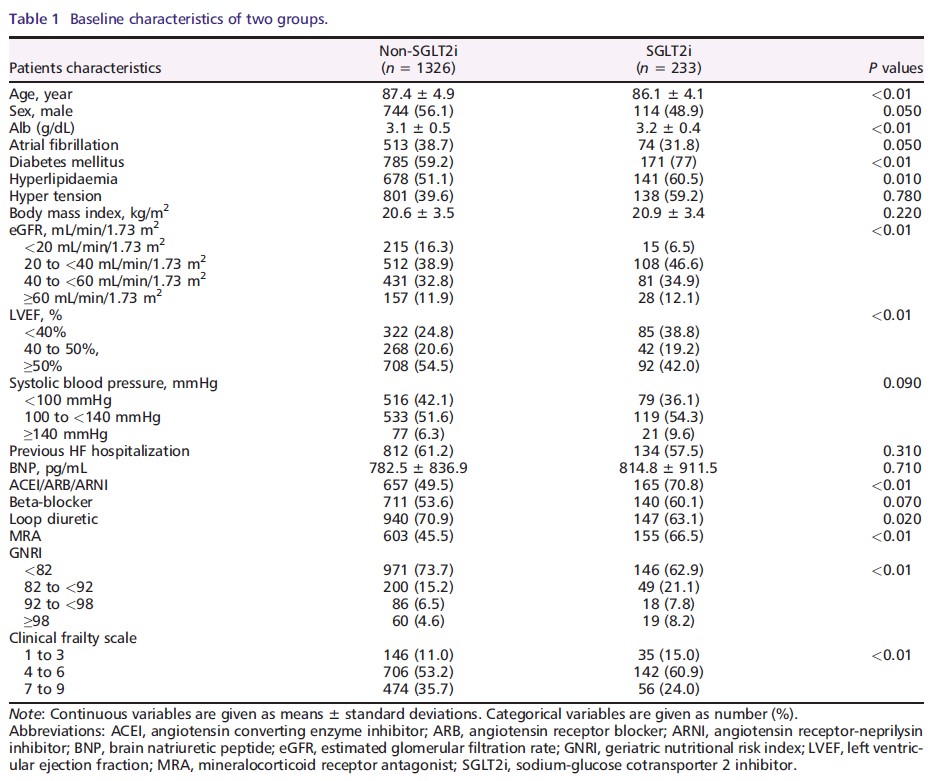
臨床アウトカムの1年累積発生率は図2に示されています。
研究対象全体では、1年間の追跡期間中に:
– 684人(44.9%)が複合アウトカムを経験
– 334人(21.9%)が全死因死亡
– 498人(32.2%)が心不全により再入院
非SGLT2阻害薬群とSGLT2阻害薬群を比較すると、非SGLT2阻害薬群で有意に高い発生率が示されました:
– 主要アウトカム(複合):47.3% 対 31.6%(P < 0.01)
– 全死亡:23.7% 対 11.9%(P < 0.01)
– 心不全による再入院:37.0% 対 25.8%(P < 0.01)
ESC Heart Fail. 2025 Jan 20.
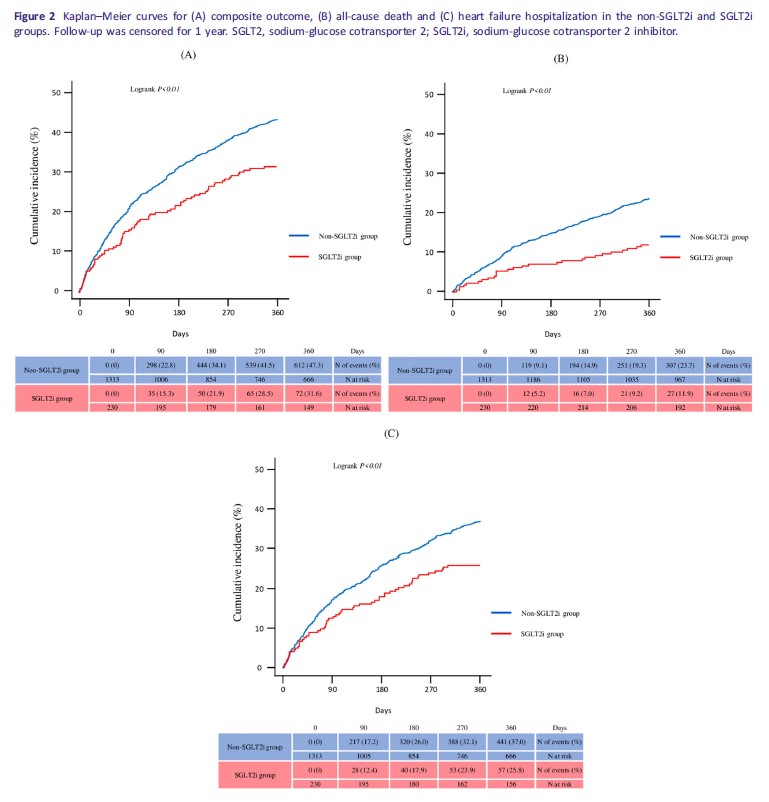
多変量解析[SGLT2i群と非SGLT2i群の患者におけるハザード比(HR)および95%信頼区間(CI)は、単変量および多変量Cox回帰モデルを用いて推定した。交絡因子を調整するために、多変量モデルには以下の説明変数が含まれた:年齢、性別、臨床的虚弱尺度(CFS)、老年栄養リスク指数(GNRI)、推定糸球体濾過率(eGFR)、および心不全入院(HFH)からの退院時のFantastic4の使用。]において、SGLT2阻害薬群は以下の各アウトカムに対して独立したリスク低減と関連していました:
– 主要アウトカム:調整ハザード比(HR)0.66(95%信頼区間[CI]:0.52–0.85、P < 0.01)
– 全死因死亡:調整HR 0.58(95% CI:0.39–0.87、P < 0.01)
– 心不全による再入院:調整HR 0.69(95% CI:0.52–0.91、P < 0.01)
これらの結果は表2に示されています。
ESC Heart Fail. 2025 Jan 20.
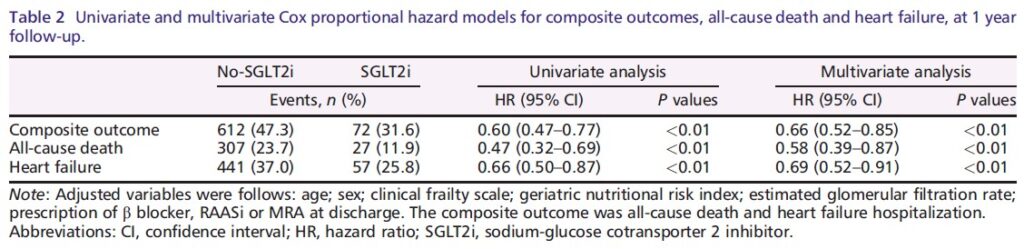
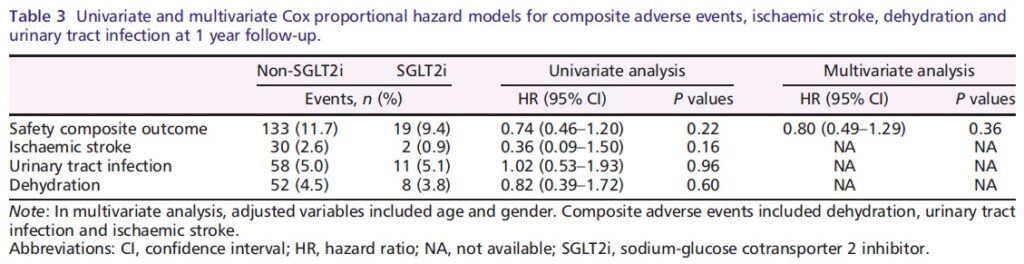
非SGLT2阻害薬群とSGLT2阻害薬群の間で、以下の1年累積発生率に有意差は認められませんでした(図3参照):
– 副次的アウトカム(複合):11.7% 対 9.4%(P = 0.22)
– 虚血性脳卒中:2.6% 対 0.9%(P = 0.14)
– 尿路感染症:5.0% 対 5.1%(P = 0.97)
– 脱水:4.5% 対 3.8%(P = 0.60)
多変量解析においても、安全性複合アウトカムは非SGLT2阻害薬群とSGLT2阻害薬群の間で有意差を示しませんでした(調整ハザード比[HR]:0.80、95%信頼区間[CI]:0.49–1.29、P = 0.61)。
単変量解析[虚血性脳卒中、尿路感染症、脱水症の各転帰については、イベント発生件数が少なかったため、単変量Cox回帰モデルを用いて2つのグループ間で比較した。]においても、SGLT2阻害薬は以下の有害事象の発生率に有意な増加を示しませんでした(表3参照):
– 虚血性脳卒中:HR 0.36(95% CI:0.09–1.50、P = 0.16)
– 尿路感染症:HR 1.02(95% CI:0.53–1.93、P = 0.96)
– 脱水:HR 0.82(95% CI:0.39–1.72、P = 0.60)
これらの結果から、80歳以上の高齢心不全患者においても、SGLT2阻害薬は安全性の面で問題がないことが示唆されました。
ESC Heart Fail. 2025 Jan 20.
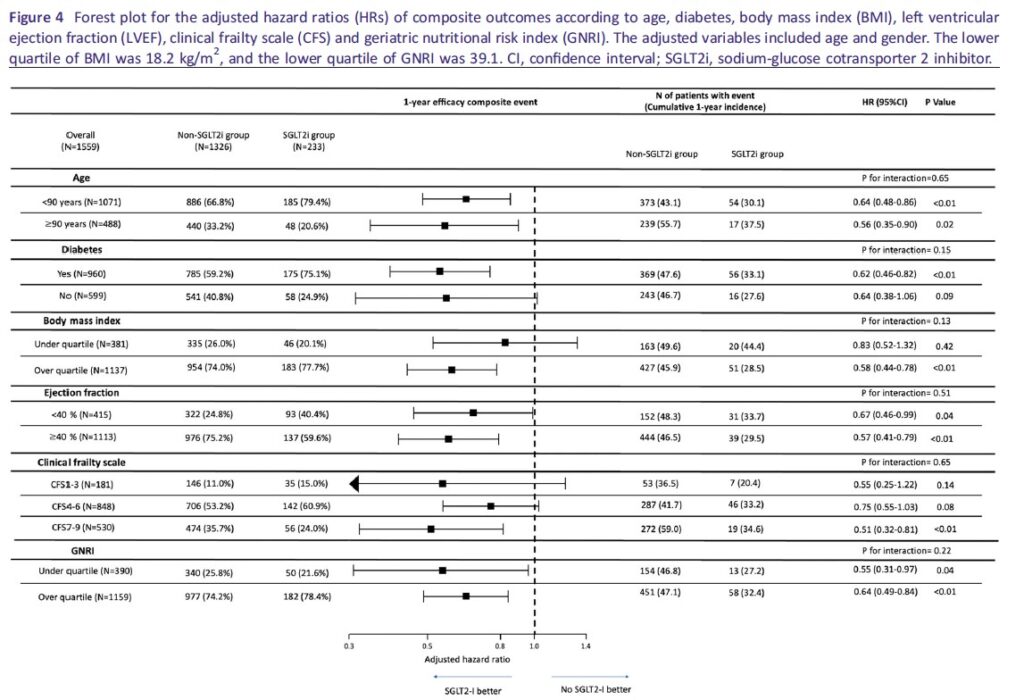
主要有効性アウトカムと副次的安全性複合アウトカムについて、さまざまな患者グループ間の潜在的な相互作用を調査するために事後解析が実施されました。
分析は以下のグループに基づいて行われました:
– 臨床的フレイルスケール(CFS):低度(1–3)、中等度(4–6)、高度(7–9)
– BMI:下位四分位(18.2 kg/m²未満)と上位四分位(18.2 kg/m²以上)
– 左室駆出率(LVEF):40%未満と40%以上
– 糖尿病(DM):あり、なし
– 老年栄養リスク指数(GNRI):下位四分位(39.1未満)と上位四分位(39.1以上)
多変量解析の結果、SGLT2阻害薬は以下のすべての患者サブグループにおいて、有意な相互作用なしに複合アウトカムのリスクを独立して減少させることが明らかになりました(図4参照):
– 年齢によらず
– フレイルの程度によらず
– BMIの値によらず
– 左室駆出率の値によらず
– 糖尿病の有無によらず
– 栄養状態(GNRI)によらず
ESC Heart Fail. 2025 Jan 20.
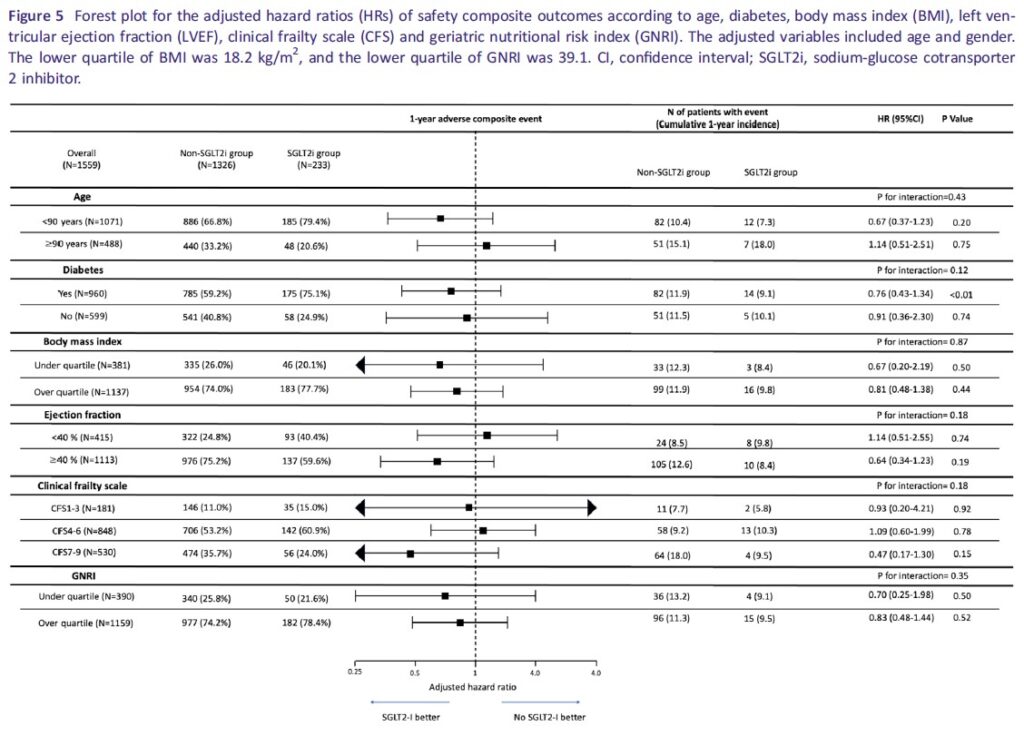
安全性アウトカムに関しても、SGLT2阻害薬は年齢、CFS、BMI、LVEF、糖尿病の有無、GNRIによる栄養状態といった因子との間に相互作用を示しませんでした(図5参照)。
ESC Heart Fail. 2025 Jan 20.
SGLT2阻害薬群内のサブセット比較では、サブセット1(入院前からSGLT2阻害薬を使用)はサブセット2(入院中に導入)と比較して、糖尿病の既往と心不全入院歴の有病率が高いことが分かりました。
また、有効性複合アウトカムと安全性複合アウトカムの両方がサブセット1で有意に高い結果となりました。これらの詳細な結果は表S2と図S1に記載されています。
考察:
この単施設・全症例対象の後ろ向き研究は、80歳を超える高齢心不全患者におけるSGLT2阻害薬の有効性と安全性を評価することを目的としました。
結果として、SGLT2阻害薬はこの年齢層において全死亡と心不全入院の調整リスクを有意に低減することが示されました。
さらに、SGLT2阻害薬で一般的に懸念される虚血性脳卒中、尿路感染症、脱水などの有害事象は、80歳以上の患者でも増加しないことが確認されました。
過去の研究では、SGLT2阻害薬の心血管死亡と心不全入院の発生率低減における年齢の影響が検討されてきました。
例えば、DELIVER試験やDAPA-HF試験では、75歳以上の患者におけるダパグリフロジンの有効性が示されています。
しかし、これらの研究はランダム化比較試験(RCT)のサブグループ解析であり、比較的健康な高齢患者が含まれる傾向があり、進行したサルコペニア、高度のフレイル、極めて低体重の患者は除外される傾向がありました。
実際、DELIVER試験のサブグループ解析では、ダパグリフロジンとBMIの相互作用に焦点を当てていましたが、BMIが18.5 kg/m²未満の患者はわずか0.9%で、主解析に含まれていませんでした。
これらの高度にフレイルな患者は、SGLT2阻害薬の有効性と安全性を検証するための先行研究では十分に検討されていませんでした。
さらに、極めて低体重の患者は特にアジア人種の高齢心不全患者では珍しくなく、本研究の全患者の約25%がBMI 18.2 kg/m²未満であり、無視できない集団です。
注目すべきことに、本研究ではSGLT2阻害薬が極めて低体重で高度にフレイルな患者においてもリスク低減効果を示したことが明らかになりました。
この発見は、これまでのRCTでは十分に検証されていなかった重要な知見です。
SGLT2阻害薬の安全性については、尿路感染症、性器感染症、脱水とそれに続く急性腎障害、虚血性脳卒中、骨折、ケトアシドーシスなどのリスク増加が報告されています。
SGLT2阻害薬による有害事象の可能性は無視できず、特に若年患者と比較してフレイルが高度な高齢患者では注意が必要です。
しかし、本研究では80歳以上の高度フレイル、極めて低体重、および栄養不良の多くの患者を対象としましたが、SGLT2阻害薬が安全性複合イベントの数を増加させることはありませんでした。
本研究の結果から、フレイル、BMI、GNRIで調整した後も、SGLT2阻害薬は有害事象を増加させることなく全死亡と心不全入院を減少させることが示されました。
この結果は、「SGLT2阻害薬は高齢患者には不適切」という従来の考え方を再考する必要性を示唆し、臨床実践におけるこれらの阻害薬のより積極的な使用を支持する可能性があります。
サブグループ解析では、90歳以上の患者、栄養状態が低い患者、高度フレイルの患者においても、SGLT2阻害薬の一貫した有効性が明らかになりました。
同様に、BMIはSGLT2阻害薬と相互作用を示さず、RCTでは対象外とされていた極めて低体重の患者においても、SGLT2阻害薬が有効性と安全性の観点から許容可能な治療法である可能性が示唆されました。
SGLT2阻害薬がサルコペニアを促進する懸念があります。
代謝の観点からフレイルは以下の2つのタイプに分類できます:
- 食欲不振性栄養不良(AM)フレイルフェノタイプ:
– 特徴:食欲不振、エネルギー摂取量の減少、体重減少、骨格筋および内臓脂肪の減少
- サルコペニア肥満(SO)フレイルフェノタイプ:
– 特徴:良好な食欲、エネルギー摂取量の増加、体重増加、骨格筋の減少、内臓脂肪の増加
SOフレイルフェノタイプの個人はSGLT2阻害薬の恩恵を受ける可能性がありますが、AMフレイルフェノタイプの個人は恩恵を受けない可能性があります。
そのため、極めて低体重の患者ではSGLT2阻害薬の効果が減弱する懸念がありました。
しかし、本研究ではBMIとの相互作用は認められず、極めて低体重の患者においてもリスク低減効果が確認されました。
ただし、ランダム化比較試験からの結果がまだ必要であり、さらなる調査が求められます。
予想通り、SGLT2阻害薬群は非SGLT2阻害薬群と比較して、より栄養状態が良好でフレイルの程度が低い患者で構成されていました。
本研究には明らかな選択バイアスが存在し、患者の24%が高度フレイル(CFS: 7–9)でした。
しかし、SGLT2阻害薬群にはCFSスコア7の患者が非SGLT2阻害薬群よりも多く含まれていた可能性があります。
一方、CFSスコア8(極めて重度のフレイルで終末期に近い)および9(終末期で死に近づいている)の患者は、非SGLT2阻害薬群でより一般的だったと考えられます。
終末期の患者にはSGLT2阻害薬を通常導入しないことを考慮することが重要です。
SGLT2阻害薬以外の「Fantastic4」の導入率もSGLT2阻害薬群で高かった一方、ループ利尿薬の導入率は低くなっていました。
非SGLT2阻害薬群では心房細動の有病率が高く、eGFRが低く、左室駆出率の低下した心不全患者が少ないという特徴がありました。
本研究では、心房細動、左室駆出率、ループ利尿薬など、心不全の予後に関連する因子について調整することができませんでした。
SGLT2阻害薬の投与に適していると判断された、比較的全体的な健康状態の良い患者が選択された可能性があり、選択バイアスの存在が示唆されます。
後ろ向き観察研究という設計上、不良な転帰に関連するその他の測定されていない予後因子についても調整されていません。
これらの選択バイアスと調整されていない因子が研究結果に重要な役割を果たした可能性があります。
この観点から、本研究の結果を一般化するには限界があります。
しかし、できるだけ多くの因子を調整し、超高齢患者におけるSGLT2阻害薬の良好な有効性と安全性を実証したという事実は、患者の高齢だけを理由にSGLT2阻害薬の使用を過度に避けるべきではないことを示唆しています。
もし患者の大多数が最初の心不全入院前にすでにSGLT2阻害薬を開始していた場合、安全性アウトカムの解釈には注意が必要です。
これは、SGLT2阻害薬の長期使用は薬剤への耐性の程度を示唆し、そのような患者集団では有害事象はまれであると予想されるためです。
しかし、本研究ではSGLT2阻害薬群の患者のうち、実際にサブセット1(入院前から使用)に分類されたのはわずか19%でした。
SGLT2阻害薬群の大多数を占めるサブセット2(新規導入)は、80歳以上の心不全患者であっても、SGLT2阻害薬の新規導入から恩恵を受けられることを示唆しています。
本研究の臨床的意義は、実臨床における高齢者治療において重要です。
SGLT2阻害薬が80歳を超える患者でも有害事象を増加させることなく、全死亡と心不全入院を減少させることができるという知見は、高齢者医療に大きな示唆を与えます。
本研究は後ろ向き研究であり、多変量解析による調整にもかかわらず、SGLT2阻害薬群と非SGLT2阻害薬群の間には一部の予後因子が補正されていないため選択バイアスが残っています。
しかし、本研究の意義は高齢者に対する治療的ニヒリズム(治療あきらめ)を克服する助けとなり、さらなる研究の契機となる可能性がある点にあります。
本研究にはいくつかの限界があります:
- 研究デザインの限界:
– 単一施設の後ろ向き研究であり、結果の一般化可能性が限られる
- 解釈の限界:
– SGLT2阻害薬の全死亡に対するリスク低減効果が先行研究よりも大きく見える
– 年齢、性別、eGFR、BMI、CFSスコア、栄養状態などの共変量はCox回帰分析で調整されたものの、選択バイアスが依然として存在する可能性がある
– 心房細動、ループ利尿薬、駆出率など重要な因子がイベント数の制約により補正されていない
- 有害事象評価の限界:
– 骨折、糖尿病性ケトアシドーシス、性器感染症などSGLT2阻害薬に関連するその他の有害事象が、後ろ向き研究の性質とこれらのイベントの検出制限のため調査されていない
- 統計的検出力の限界:
– SGLT2阻害薬の安全性複合アウトカム評価において、サンプルサイズが小さくイベント数が限られていたため、統計的検出力不足によるタイプ2エラー(偽陰性)が生じた可能性がある
結論:
SGLT2阻害薬は、80歳以上の患者においても有害事象を増加させることなく、全死亡と心不全入院のリスクを低減します。
さらに、高度フレイル、低栄養状態、極めて低体重など、基本的にSGLT2阻害薬の導入に躊躇するような患者においても、SGLT2阻害薬が有効かつ安全である可能性が示唆されました。
この知見は、従来治療が控えられていた患者層への治療選択肢を拡大する可能性があります。
<参考情報>
SGLT2阻害薬治療早期の一時的な腎機能低下に 影響を与える因子と腎予後との関連性を明らかに
